Синдром Вольфа-Паркинсона-Уайта
Уральская государственная академия физической культуры
Кафедра теории и методики бокса
Контрольная работа по спортивной медицине
на тему:
«Синдром Вольфа-Паркинсона-Уайта»
Челябинск, 2005
Введение
Синдром Вольфа-Паркинсона-Уайта является одной из наиболее частых причин нарушений ритма сердца, особенно в молодом возрасте. Операции деструкции добавочных атриовентрикулярных соединений в настоящее время составляют более половины всех катетерной процедур во многих центрах мира. Остановимся на некоторых аспектах диагностики и лечения этой патологии.
Если быть объективным, что правильнее было бы сказать «синдром White-Wolf-Parkinson». Именно к Paul Dudley White 2 апреля 1928 года пришел 35 летний преподаватель с жалобами на сердцебиения. Ассистент White – Louis Wolf выполнил электрокардиографию, при которой были отмечены изменения комплекса QRS и укорочение интервала P-R. При нагрузке и после введения раствора атропина ЭКГ приняла обычный вид. В 1930 году White и Wolf вместе с John Parkinson из Лондона обобщили 11 случаев, представив их как синдром, представляющий собой «комбинацию блокады ножки, аномально короткого интервала P-R и пароксизмов тахикардии у молодых, здоровых пациентов с нормальными сердцами».
Анатомия
В настоящее время термином «синдром WPW» обозначают целый ряд аномалий АВ проведения. Причина синдрома WPW до конца остается неясной. Имеются данные о наследуемом характере синдрома WPW, в сочетании гипертрофической кардиомиопатией, связанные с хромосомами 7q3 или 19. По мнению большинства анатомов, добавочные АВС являются результатом неполной регрессии мышечных волокон на этапе формирования фиброзных колец митрального и трикуспидального клапанов. Завершение этого процесса в первые годы жизни является причиной исчезновения предвозбуждения у некоторых младенцев. Согласно классификации Anderson и Ho, выделяют следующие анатомические варианты синдрома WPW (Anderson R.H. and Ho S.Y. 1999):
Субстрат синдрома Вольфа-Паркинсона-Уайта
Добавочные мышечные АВ волокна:
– через левое париетальное АВ соединение
– через аортально-митральное фиброзное соединение
– от ушка левого предсердия
– нижние парасептальные
– верхние парасептальные
– через правое париетальное АВ соединение
– связанные с аневризмой коронарного синуса или средней вены сердца
– от ушка правого предсердия
Специализированные мышечные АВ волокна, происходящие из рудиментарной, подобной структуре АВ узла, ткани («узлы Кента»):
– входящие в правую ножку пучка Гиса (атрио-фасцикулярные)
– входящие в миокард правого желудочка.
Следует пояснить господина Anderson, который назвал атриофасцикулярные волокна «узлами Кента», а не трактами Магейма, как часто их называют. В данном случае автор воздал должное исторической правде, поскольку структуры, описанные Albert Frank Stanley Kent в 1913 году, в свете современных представлений, следует отнести к специализированным мышечным волокнам, обладающим декрементными свойствами, подобно АВ узлу. Параспецифические волокна, описанные Mahaim и Winston в 1941 году являются субстратом редко встречающихся нодо-фасцикулярных и нодо-вентрикулярных добавочных путей проведения.
Наиболее часто синдром WPW связан с добавочными АВ соединениями, похожими по структуре на рабочий миокард и не обладающими декрементными свойствами, то есть работающими по принципу «все или ничего».
По данным Beсker и Anderson большинство левосторонних аномальных соединений располагаются под эпикардом, при нормальном развитии фиброзного кольца. Напротив, при правосторонней локализации эндокардиальное и эпикардиальное расположение наблюдается одинаково часто и сочетается с дефектами строения фиброзного кольца.
В большинстве случаев добавочные АВС пересекают предсердно-желудочковую борозду по диагонали, имеется несоответствие между желудочковой и предсердной частями. Это необходимо учитывать при выборе точки воздействия во время катетерной деструкции. Если посмотреть на схему, отражающую левое и правое фиброзные кольца в левой косой проекции (Рис. 1), то можно отметить «центробежный» характер направленности аномальных соединений. Для правосторонних ДАВС это правило справедливо при движении по часовой стрелке, для левосторонних – против часовой стрелки.
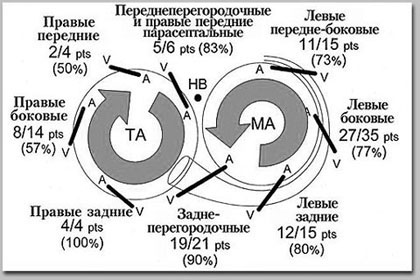
Рис. 1
Электрофизиология
60–76% всех ДАВС имеют двунаправленную проводимость, лишь 17–35% проводят только ретроградно и 5–27% – только антероградно. Причина этих особенностей неясна. Характер проведения может изменяться: у 12–80% двунаправленных путей при длительном наблюдении отмечается потеря способности антероградной проводимости. Утрата ретроградной проводимости, напротив, наблюдается редко. Наконец, у небольшого числа больных с документированными «скрытыми» ДАВС может возникать дельта–волна.
Предвозбуждение
В норме проведение с предсердий на желудочки осуществляется через АВ узел и далее через систему Гиса–Пуркинье. Наличие ДАВС шунтирует этот путь проведения и часть миокарда желудочков возбуждается раньше, чем при обычном проведении импульса. Степень предвозбуждения зависит от того, насколько велика часть миокарда, активированная через аномальное соединение. Увеличение степени предвозбуждения наблюдается при удлинении времени проведения в АВС, что происходит при увеличении частоты стимуляции, предсердной экстрасистолии или введении препаратов (аденозин, кальциевые и бета – блокаторы).
Как сказано выше, на характер предвозбуждения влияет расстояние между синусовым узлом и АВС и аномальным путем, а также внутри- и межпредсердное проведение. Минимальное предвозбуждение регистрируется у пациентов с левосторонними латеральными ДАВС, особенно при ускоренном проведении в АВ узле. Программируемая стимуляция предсердий или стимуляция из области коронарного синуса позволяет увеличить степень предвозбуждения и верифицировать ДАВС.
Атриовентрикулярная реципрокная тахикардия
АВ реципрокная тахикардия является классической моделью риентри. Основным условием развития этого механизма является наличие двух функционально различных путей проведения. При возникновении однонаправленного блока в одном из этих путей, замедление проведения по второму приводит к тому, что возбуждение распространяется до блокированного пути тогда, когда свойства проводимости в нем восстанавливаются. Ретроградное проведение замыкает цепь риентри. Наиболее часто наблюдается ортодромная тахикардия, при которой проведение с предсердий на желудочки осуществляется через нормальные пути, а в обратном направлении – через добавочное АВС. Инициация ортодромной тахикардии требует блокады проведения в ДАВС при сохранении проведения в АВС и может возникать при предсердной или желудочковой экстрасистолии.
Частота тахикардии определяется свойствами проведения всех компонентов цепи риентри, но в значительной степени зависит от АВС. Вариабельность цикла тахикардии связано или с множественными ДАВС или неоднородностью проведения в АВ узле. Изменения вегетативного тонуса также опосредованно – через АВ узел влияют на цикл тахикардии. В некоторых случаях может наблюдаться альтернация комплекса QRS в грудных отведениях. Другой причиной изменения частоты тахикардии является развитие функциональной блокады ножки пучка Гиса на стороне аномального соединения. Увеличение цикла тахикардии, связанное с изменением длины цепи риентри, позволяет предположить локализацию ДАВС.
Тахикардия с признаками предвозбуждения
Тахикардия с признаками предвозбуждения наблюдается при антероградном проведении через ДАВС. При этом обычно выявляется максимальная степень предвозбуждения. Тахикардии с признаками предвозбуждения часто наблюдаются при множественных путях проведения, особенно при наличии аномалии Эбштейна. Возможны различные варианты тахикардии. Из них верхняя панель отражает механизм, когда аномальное соединение является необходимой частью цепи риентри. Например, в случае антероградного проведения по ДАВС, а ретроградного – через систему Гиса-Пуркинье. Это пример истинной антидромной тахикардии. Во втором случае ретроградным звеном тахикардии является второе ДАВС. Тахикардия с предвозбуждением наблюдается и в случаях, когда ДАВС является только «сторонним наблюдателем», – при предсердных нарушениях ритма или АВ узловой тахикардии, как представлено в нижней части схемы. Дифференцировать антидромную тахикардию и АВ узловую с антероградным проведением по ДАВС возможно сравнивая интервалы H-A во время тахикардии и при стимуляции правого желудочка. При непосредственном участии аномального соединения в цепи риентри – во время стимуляции интервал H-A короче, а при АВ узловой – длиннее, чем во время тахикардии. По мнению M. Josephson интервал H-A менее 70 мсек. практически не наблюдается при истинной антидромной тахикардии.
Фибрилляция и трепетание предсердий при синдроме WPW
Трепетание или фибрилляция предсердий регистрируется у каждого третьего пациента с синдромом WPW и могут быть причиной фибрилляции желудочков. Патогенез возникновения фибрилляции предсердий до конца не ясен, но в подавляющем большинстве случаев устранение аномального проведения приводит к купированию пароксизмов фибрилляции предсердий.
Стратификация риска внезапной смерти
Как известно, в клинической практике выделяют «феномен WPW», когда имеются признаки предвозбуждения без клинических проявлений. Пациенты с феноменом WPW обычно имеют хороший прогноз с расчетной частотой аритмических эпизодов 1,7 на 100 пациенто-лет. Риск внезапной смерти при этом крайне незначителен (‹ 1 на 1000 пациенто-лет). В настоящее время, по мнению большинства экспертов, проведение электрофизиологических исследований в этой группе не является необходимым.
ЭФИ целесообразно (II класс показаний):
У пациентов с признаками предвозбуждения, у которых были случаи внезапной смерти среди ближайших родственников – для оценки электрофизиологических особенностей аномального проведения и рекомендаций по дальнейшей тактике.
У больных, которым планируется выполнение операций на сердце по другим причинам.
Важным является определение риска внезапной смерти у симптоматичных больных. По результатам европейского кооперативного исследования выделены следующие критерии высокого и низкого риска фибрилляции желудочков при синдроме WPW (по Torner P. и соавт., 1991.):
|
Клинические и электрофизиологические характеристики высокого и низкого риска фибрилляции желудочков у пациентов с синдромом WPW. |
||
|
Специфичность |
Чувствительность |
|
|
Высокий риск |
||
|
Клинические характеристики |
||
|
1. Более одного типа спонтанной НЖТ |
96% |
26% |
|
2. Спонтанные эпизоды ТП |
98% |
22% |
|
3. Спонтанные эпизоды ТП и ФП |
98% |
13% |
|
Электрофизиологические характеристики |
||
|
1. R-R мин. при индуцированной ФП менее или равен 180 мсек. |
96% |
60% |
|
2. Более одного ДАВС |
96% |
27% |
|
3. Мин. цикл стимуляции с ВА проведением по ДАВС менее или равен 240 мсек. |
87% |
66% |
|
Низкий риск |
||
|
Клинические характеристики |
||
|
1. Интермиттирующее предвозбуждение, исчезновение при нагрузке, холтеровском мониторировании или введении аймалина |
96% |
48% |
|
2. Интермиттирующее предвозбуждение на ЭКГ |
100% |
23% |
|
3. R-R мин. при спонтанной ФП > 220 мсек. |
100% |
42% |
|
Электрофизиологические характеристики |
||
|
1. R-R мин. при индуцированной ФП > 280 мсек. |
100% |
58% |
|
2. НЖТ – не индуцируется. |
100% |
21% |
|
3. ЭРП желудочка менее или равен 190 мсек. |
91% |
42% |
Свойства антероградной аномальной проводимости являются определяющими при оценке риска фибрилляции желудочков. Важен также тип выявленной наджелудочковой тахикардии, наличие более одного вида тахикардии у одного больного и наличие множественных ДАВС. Наличие интермиттирующего проведения и минимальный R-R при ФП более 220 мсек. свидетельствуют о незначительном риске ФЖ. Следует отметить отсутствие прогностического значения синкопе при стратификации риска внезапной смерти в этой группе больных.
Диагностика синдрома WPW
Проведение дооперационной топической диагностики аномального проведения целесообразно по следующим причинам:
-
Для определения особенностей планируемой операции, например, необходимости катетеризации левых камер сердца при деструкции левосторонних ДАВС или возможности использования направляющих интродьюсеров при правосторонней париетальной локализации аномального проведения.
Для оценки возможной эффективности деструкции и риска рецидива тахикардии.
Для оценки риска возможных осложнений.
Предложены различные алгоритмы топической диагностики ДАВС по стандартным ЭКГ отведениям. Мы используем в своей практике алгоритм, предложенный Arruda M.S. и соавт. в 1998 году:
Недостаточно известны в клинической практике изменения реполяризации при синдроме WPW. Некоторые кардиологи неверно трактуют особенности реполязации, как проявления ишемии миокарда. Следует помнить, что инверсия зубца Т в сочетании с депрессией сегмента ST могут сохраняться в течение дней и даже недель и после устранения аномального проведения. Это связано с так называемым «феноменом памяти», проявления которого пропорциональны степени предвозбуждения.
Лечение синдрома WPW
Терапию синдрома WPW можно разделить на три части. Первая – экстренное или неотложное купирование пароксизмов тахикардии. Вторая – хроническая терапия для профилактики приступов и третья – радикальное устранение субстрата тахикардии. Необходимость и выбор планового лечения определяется частотой приступов и их тяжестью, наличием сопутствующей патологии, особенностями аномального проведения и наличием риска внезапной смерти, а также желанием пациента и спецификой его профессиональной деятельности.
Выбор лечебной тактики
При выборе тактики ведения больного с синдромом WPW можно выделить 5 подгрупп:
Пациенты с выраженной симптоматикой (пресинкопе, синкопе, фибрилляция желудочков), требующие экстренной госпитализации.
Методом выбора является катетерная деструкция, если нет противопоказаний, связанных с ограниченным доступом к ДАВС – аномалии венозной системы, наличие кава-фильтра, искуственного клапана сердца. В подобных случаях может быть рассмотрена медикаментозная или хирургическая тактика.
Пациенты с умеренной симптоматикой без необходимости госпитализации.
Нет гарантии, что не возникнет ФП. Выбор определяется совместно с больным – катетерная операция или медикаментозная терапия.
Асимптоматичные пациенты, связанные с профессией высокого риска – водители поездов, автобусов, летчики.
Необходима оценка риска внезапной смерти.
Асимтоматичные больные не связанные с профессиями высокого риска.
Оценка риска возникновения ФП при желании больного, целесообразно чреспищеводное ЭФИ. Особенно необходимо для спортсменов.
Асимтоматичные пациенты в других ситуациях.
Необходимость оценки риска нужна для продолжения карьеры (военные летчики или профессиональные спортсмены) или для страхования жизни. Необходима оценка и возможна коррекция для продолжения профессиональной деятельности.
Медикаментозная терапия
Выбор терапии при синдроме WPW определяется направленностью действия антиаритмических препаратов. В случае ортодромной тахикардии возможно воздействие на оба звена цепи риентри-либо на АВ узел, либо на ДАВС. Использование препаратов, изолированно влияющих только на АВ узел оправдано только в случаях ретроградно-функционирующих ДАВС.
|
Направленность действия антиаритмических препаратов. |
||
|
АВ узел |
ДАВС |
АВ узел и ДАВС |
|
Дигоксин |
Хинидин |
Флекаинид |
|
Бета-блокаторы |
Новокаинамид |
Пропафенон |
|
Кальциевые блокаторы |
Дизопирамид |
Соталол |
|
Лидокаин |
Амиодарон |
В ургентной практике возможно купирование тахикардии методом частой стимуляции – эндокардиальной или чреспищеводной.
Электротерапия
Использование антитахикардитических устройств при синдроме WPW в настоящее время не оправдано, по причине риска развития фибрилляции предсердий и высокой эффективности катетерных методов лечения.
Хирургия
В настоящее время операции на «открытом сердце» выполняются в редких случаях сочетанной патологии или невозможности или неэффективности катетерных операций. Используют эндокардиальный или эпикардиальный хирургические доступы для устранения аномального проведения.
Катетерная деструкция
В 1987 году Borggrefe сообщил о первой в мире успешной катетерной деструкции правостороннего ДАВС с использованием тока высокой частоты. В настоящее время этот метод является приоритетным в лечении синдрома WPW. Особенности методики катетерной операции в основном касаются деструкции левосторонних ДАВС, где может быть применен ретроградный доступ через аорту или выполнена транссептальная пункция. В редких случаях для выявления аномалии коронарного синуса необходимо его контрастировании. Новая компьютеризированная система нефлюороскопического картирования, позволяя выстраивать трехмерное изображение распространения возбуждения, дает несомненные преимущества в топической диагностике и катетерной деструкции ДАВС. Эффективность КД зависит от опыта и локализации аномальных соединений и варьирует от 71% до 98,8%. При точной установке катетера в области аномального проведения эффект достигается в течение первых секунд воздействия. В целом, устранение аномального проведения, независимо от локализации, может быть достигнуто у 95% больных.
Литература
Карпман В.Л. Кровообращение и физическая работоспособность у спортсменов с синдромом вольф-паркинсон-уайт'а / Карпман В.Л., Степанова С.В. // Юбилейный сборник трудов ученых РГАФК, посвященный 80-летию академии. – М., 1998. – Т. 5. – С. 176–178