Полиомиелит: исторический очерк, эпидемиология и изменения внутренних органов
Реферат
на тему: "Полиомиелит: исторический очерк,
эпидемиология и изменения внутренних органов"
Полиомиелит - острое вирусное заболевание, поражающее центральную нервную систему преимущественно детей раннего возраста.
Исторический очерк
Полиомиелит как особая форма болезни существует уже много тысячелетий. Имеются исторические памятники, которые доказывают, что среди жителей Египта и Палестины за несколько тысячелетий до н.э. встречались заболевания полиомиелита. При изучении хорошо сохранившейся египетской мумии Митчелл обнаружил трофические изменения костей, типичные для полиомиелита. На каменной плите, которая является частью стены храма в Мемфисе, существовавшего за 1580 - 1350 лет до н.э., изображена фигура жреца с укороченной и атрофированной правой ногой, поза которой весьма схожа с хорошо известными изменениями при полиомиелите. Гиппократ (IV в. до н. э) описывает вспышку болезни с параличами и атрофиями мышц, наблюдавшуюся на острове Фасос (Греция). При раскопках поселений, существовавших в Гренландии за 500-600 лет до н.э., были найдены скелеты с характерными для полиомиелита изменениями костей.
Началом научного изучения полиомиелита принято считать появление монографии Гейне. В этой работе дано четкое клиническое описание особой формы болезни, поражающей спинной мозг детей раннего возраста и оставляющей параличи с атрофиями мышц и деформацией конечностей. Гейне правильно описал острое лихорадочное начало болезни, сохранность чувствительности и функции тазовых органов, частичное восстановление параличей. Этнология заболевания оставалась неясной. Гейне, так же как и его предшественники, связывал заболевание с затрудненным прорезыванием зубов. Задолго до выхода монографии Гейне в разных странах имелись многочисленные работы о клинических симптомах эссенциального, как его называли, детского паралича.
В истории изучения полиомиелита можно выделить несколько периодов. Первый, наиболее продолжительный, был периодом описания клиники и патологической анатомии болезни, а также первых данных по эпидемиологии. Во второй половине 19 и в первые годы 20 в., когда накопилось уже много сведений по симптоматологии и течению заболевания, а также но патоморфологическим изменениям в спинном мозге, название "эссенциальный детский паралич" было заменено на острый передний полиомиелит. В 1860 г., т.е. через 20 лет, возникло предположение об инфекционной природе заболевания, подтверждавшееся наличием эпидемических вспышек. После первой монографии Гейне выпустил вторую, более обстоятельную работу с описанием 192 больных, из которых 158 наблюдались им лично. На основании клинических симптомов Гейне доказывал поражение спинного мозга, чем и обосновывал указанное выше изменение названия болезни.
Патологически-анатомические доказательства поражения спинного мозга появляются несколько позже. В 1863 г. Корниль, исследуя спинной мозг больной, перенесшей в детстве полиомиелит, нашел атрофию передних рогов спинного мозга. Шарко и Жоффруа обнаружили при полимомиелите изменения в ганглиозных клетках передних рогов спинного мозга, паренхиматозное воспаление они считали основой процесса. Рисслеру принадлежат первые патологически-анатомические исследования острого периода полиомиелита. Автор обнаружил тяжелое поражение двигательных клеток передних рогов, илтерстициальные изменения, участие в процессе мягкой мозговой оболочки. В этот же период описываются различные клинические формы болезни [Ландри, Фрей, Эйзенлор, Оппенгейм и др.].
Небольшие вспышки полиомиелита наблюдались в разных странах, но эпидемический характер полиомиелита стал совершенно ясным после ряда больших эпидемий в странах Северной Европы. Работа Медина (1890) об эпидемии полимомиелита в Стокгольме в 1887 г. послужила основанием добавить к названию болезни слово эпидемический. Медин доказал нозологическую самостоятельность болезни, которая является инфекцией с еще неизвестным возбудителем, передается от человека человеку, имеет летне-осеннюю сезонность, поражает преимущественно детей.
В отечественной литературе полиомиелит как особая форма инфекционной болезни впервые описан в учебнике "Нервные болезни и психиатрия" (1883) А.Я. Кожевникова. Клиника и патологическая анатомия П. разрабатывались многими русскими авторами (П.А. Преображенский, В.А. Муратов, Ц.И. Шамшин, И.Я. Любович), позднее - М.С. Маргулис, II.М. Присман и др. Боль-шое место в истории изучения полиомиелита занимают работы Викмапа, который на основании большого материала вспышек болезни в Швеции подробно разработал вопросы патоморфологии, клиники, эпидемиологии и патогенеза. Викман предложил классификацию, в которой выделил 8 клинических форм. На основании распространенности процесса, который поражает не только спинной мозг, и полиморфизма клинических форм Викман предложил новое название - болезнь Гейне - Медина. Викман установил контагиозность заболевания, которое распространяется от первичного очага, чаще всего по путям сообщения, и возможность передачи через здоровых вирусоносителей.
Новый этап в истории изучения полиомиелита наступил в связи с работами Ландштейнераи Поппера, которым в 1908-1909 гг. удалось вызвать экспериментальный полиомиелит у обезьян, введя им внутрибрюшинно растертый спинной мозг ребенка, умершего от полиомиелита. Отрицательные бактериологические исследования и результаты опытов Ландштейнера и Поппера, подтвержденные другими авторами, показали, что возбудитель полиомиелита относится к вирусам. Изучение экспериментального полиомиелита на обезьянах послужило основанием к созданию неврональной теории патогенеза, по которой заболевание вызывается невротропным вирусом, поражающим только нервную систему. Вирус попадает в нервную систему по периферическим и симпатическим нервным стволам. Учение о полиомиелите, несмотря на ряд новых данных, оставалось все же во многом нераскрытым. В 1949 г. Эидерсу удалось вырастить вирус полиомиелита на культуре ткани. Эти работы легли в основу современного учения о полиомиелите, когда удалось разработать новую теорию патогенеза, выяснить особенности трех типов вируса полиомиелита, создать возможности лабораторной диагностики болезни и, главное, действенные методы профилактики путем массовой вакцинации населения. Впервые в мире массовая вакцинация населения проведена в СССР (М.П. Чумаков, А.А. Смородинцев и др.), что позволило поставить вопрос о ликвидации полиомиелита как эпидемическом заболевания.
Статистика и географическое распространение
Полиомиелит является широко распространенным заболеванием. Поскольку легкие и стертые формы болезни при современном уровне диагностики выявляются сравнительно редко, о распространении полиомиелита судят преимущественно на основании данных регистрации паралитических форм. Раздельная регистрация паралитических и непаралитических форм полиомиелита введена в немногих странах (Норвегия, Англия, Дания и др.). В СССР такой учет введен с 1957 г. Имеются основания считать, что удельный вес паралитических форм в общей документированной заболеваемости полиомиелитом значительно колеблется в течение ряда лет в различных странах и внутри каждой страны.
В ряде стран мира зарегистрированы крупные вспышки полиомиелита. В Берлине в 1947 - 1948 гг. отмечена интенсивная эпидемия (3462 человека). Летом 1947 г. в Англии переболело более 6000 человек; общее число заболевших за 1947 г. составило 8305, в 1950 г. - 8709 человек. В Дании в 1952 г. наблюдалась эпидемия полиомиелита с общим числом заболевших 5711. Показатель заболеваемости в отдельных местах составлял 13,3 на 10 000. В США в 1952 г. зарегистрировано 57 245 заболеваний, в 1953 и 1954 гг. - 72 635. Всего с 1949 но 1953 г. переболело полиомиелитом около 200 000 человек. В отдельных городах показатель заболеваемости достигал 200 на 10 000. Крупные вспышки полиомиелита зарегистрированы в Южно-Африканском Союзе (1948), в Бельгийском Конго (1950 - 1951), Израиле (1950), Сингапуре (1958) и др.
Па протяжении 1950-1958 гг. отмечался рост заболеваемости полиомиелитом и в СССР; однако даже в самые неблагоприятные годы показатель заболеваемости не превышал 1,05 па 10 000.
По территории страны заболевания распределяются неравномерно. В 1954 - 1956 гг. довольно высокие показатели наблюдались в прибалтийских республиках (в 2-5 раз выше общесоюзного), в 1957 г. - в Киргизии (1,3 на 10 000 населения), Эстонии (1,2), Казахстане (1,12). В 1959 г. высокий показатель заболеваемости отмечен в Узбекистане, Туркмении.
В пределах республик заболеваемость также неравномерна. Подавляющее число случаев полиомиелита регистрируется в крупных городах и прилегающих к ним пригородных районах (до 80% общей заболеваемости).
Эпидемиология
Единственным источником инфекции при полиомиелите является инфицированный человек. Больной представляет опасность для окружающих уже в конце инкубационного периода (последние 3-7 дней), заразительность его резко возрастает в продромальном периоде (катаральные явления верхних дыхательных путей и кишечного тракта). Опасность его для окружающих усугубляется тем, что заболевание обычно диагностируется лишь в период параличей, когда роль больного как источника инфекции резко снижается. Большинство больных перестает быть опасным для окружающих к 40-му дню болезни, в ряде же случаев выделение возбудителя продолжается более длительный срок (несколько месяцев).
При клинически выраженном течении болезни больной является массивным выделителем вируса. Однако эпидемиологическая опасность больного в известной мере нейтрализуется при своевременной госпитализации.
Источником инфекции могут быть лица, страдающие легкими, стертыми формами, а также вирусоносители. В литературе указываются различные соотношения паралитических, абортивных и стертых форм. Мельник и Лединко считают, что на один случай выраженного течения полиомиелита в различных возрастных группах приходится от 5 до 8 случаев абортивных форм, не сопровождающихся поражением центральной нервной системы. Если учитывать и бессимптомные формы заболевания, то окажется, что на один случай заболеваний паралитической формой полиомиелита приходится 62-175 бессимптомных заболеваний. Л.В. Громашевский и Г.М. Вайндрах пишут, что в клинически выраженной форме заболевание протекает у 1% больных. По расчетам Коллинса и Хау, на один случай типичного заболевания с параличами приходится от 100 до 200 стертых и бессимптомных форм, весьма опасных в эпидемиологическом отношении.
Вирус выделяется больными со слизистым отделяемым глотки и фекалиями. В глоточном секрете возбудитель обнаруживается за 3-5 дней до заболевания и в течение первых 3-10 дней болезни. Выделение вируса с фекалиями продолжается более длительный срок. До 10-14-го дня болезни возбудитель обнаруживается в фекалиях подавляющего числа больных, к 3-й неделе - приблизительно у 50%, а к 5-6-й неделе - у 25%. У отдельных лиц возбудитель выделяется до 12-17-й недели (М.П. Чумаков, М.К. Ворошилова, А.Ф. Ястребов).
Большинство отечественных и зарубежных ученых [М.П. Чумаков, В.М. Жданов, В, Д. Соловьев, А.А. Смородинцев, X.А. Хау, Пол и др.] считает полиомиелит кишечной инфекцией, распространяющейся преимущественно фекально-оральным путем. Другие исследователи относят полиомиелит к инфекции верхних дыхательных путей, полагая, что при наличии двух путей передачи - кишечного и капельного, - последний является ведущим, как несравненно более интенсивный (Л.В. Громашевский, В.А. Башенин, И.Л. Богданов и др.). Наличие фекально-орального пути передачи подтверждается интенсивным размножением возбудителя в желудочно-кишечном тракте и длительным выделением с фекалиями больного или вирусоносителя. Аналогия с кишечными инфекциями возникает также на основании летне-осенней сезонности заболевания и данных об обнаружении вируса в организме мух. Широко известны опыты по заражению обезьян при скармливании им инфицированных фекалий, а также наблюдения над алиментарным, заражением добровольцев. Имеются сведения о молочных вспышках полиомиелита. Подтверждением возможности фекально-орального пути передачи является обнаружение вируса в сточных водах.
О капельном пути передачи свидетельствует обнаружение вируса в носоглоточных выделениях больных в конце инкубационного периода и в течение первых 7-10 дней болезни. Эпидемиологические наблюдения показывают, что именно период выделения возбудителя из носоглотки совпадает с периодом заражения людей. В эксперименте удается воспроизвести заболевание полиомиелита у обезьян при втирании заразного материала в слизистые оболочки зева, носоглотки. Значимость капельного механизма передачи подтверждается тем, что уровень санитарно-коммунального благоустройства не оказывает заметного влияния на заболеваемость полиомиелитом. Противоэпидемические мероприятия в очагах полиомиелита должны проводиться с учетом возможного фекально-орального и воздушно-капельного путей передачи.
Факторами передачи являются грязные руки, предметы обихода, пищевые продукты, воздух и мухи. В период эпидемий вирус удавалось обнаружить в кишечнике и экскрементах комнатных и навозных мух (Мельник и др.). В условиях эксперимента вирус выделяется из организма мух до 10 дней (Е.Н. Левкович). Роль воды в распространении полиомиелита изучена недостаточно. Обнаружение вируса в сточных водах еще не говорит о распространении полиомиелита водным путем.
От 70 до 90% всей заболеваемости полиомиелита приходится на детей до 7 лет. Данные серологических исследований свидетельствуют о широком распространении среди этих возрастных групп легких и бессимптомных форм болезни, приводящих к выработке специфических антител. По материалам Тернера с сотрудниками, вируснейтрализующие антитела обнаруживаются у детей до 1 года в 19% случаев, 2 лет - 32%, 3 лет - 30%, 4 лет - 68%, от 5 до 9 лет - 79%, от 10 до 14 лет - 86%. В ряде западных областей СССР, особенно в прибалтийских республиках, отмечен рост заболеваемости среди подростков и даже взрослых. Тенденция к сдвигу заболеваемости на старшие возрастные группы отчетливо выявилась во многих зарубежных странах. Согласно данным комитета по изучению полиомиелита в США в 1907 г.86,8% заболеваемости приходилось на детей до 5 лет и только 0,28% на подростков старше 15 лет. В 1916 г. на детей старше 15 лет приходилось 1,7% заболеваемости, в 1935 г. - 8%, в 1949 г. - 20%, в последние годы - около 35%. В Дании на детей старше 15 лет в 1911-1920 гг. приходилось 11,6% всех заболеваний, в 1921-1930 гг. - 19,1%, в 1941-1950 гг. - 38,4-31,6%. Аналогичная картина наблюдается в Швеции, Франции, Норвегии и других странах. В слаборазвитых странах Азии, Америки полиомиелит распространен преимущественно среди детей до 5 лет.
При анализе годовой заболеваемости полиомиелитом обращает внимание выраженный подъем заболеваемости в летне-осенний период с максимумом заболеваний в августе-сентябре (северное полушарие). В ряде мест, неблагополучных в санитарно-бытовом отношении, это может быть связано с действием мушиного фактора. Однако мероприятия в отношении мух не влияют на сезонную кривую заболеваемости. В СССР и в зарубежных странах наблюдались зимние вспышки. Возможно, что рост заболеваний полиомиелитом в теплое время года связан с более интенсивным общением детей между собой.
Изменения внутренних органов. При полиомиелите отмечено выраженное полнокровие, скопление слизи в просвете верхних дыхательных путей; в легких - ателектазы, катаральная пневмония; гиперплазия лимфатических узлов, особенно солитарных фолликулов и пейеровых бляшек.
Микроскопически в дыхательных путях, по данным Е.К. Жуковой (1959), наиболее характерны экссудативно-катаральный ларингит, трахеит и бронхит. В легких - нарушения лимфо- и кровообращения, вероятнее всего обусловленные поражением центральной нервной системы, полнокровие и отек межальвеолярных перегородок, нарушение проницаемости стенок сосудов, что ведет к стазам, кровоизлияниям в альвеолярные перегородки. Отмечены также ателектазы, происхождение которых связано с обтурацией бронхов в результате нарушения глотания и скопления слизи в верхних дыхательных путях. Это зависит частью от поражения бульбарных ядер, иннервирующих глотательную мускулатуру, частью - от расстройства дыхательной функции, обусловленной поражением спинальных центров, иннервирующих дыхательную мускулатуру. Кроме того, отмечена, вероятнее всего вирусной природы, интерстициальная пневмония, реже мелкоочаговая катаральная, связанная с ателектазами, нарушением кровообращения и вторичной инфекцией. При большей длительности заболевания наблюдается пневмосклероз (Е.К. Жукова и 10.А. Якунин, 1958). Наиболее выражено поражение легких при спинальных и бульбоспинальной формах полиомиелита. Процесс, развивающийся в легких, имеет нередко решающее значение для летального исхода заболевания.
Относительно характера и частоты поражения сердца при полиомиелите были высказаны разные точки зрения. В зарубежной литературе сложилось мнение о большей частоте миокардита при полиомиелите, от 20-30% при одних и до 50% при других эпидемических вспышках. В миокарде в большинстве случаев находят умеренно выраженные интерстициальные изменения без грубой деструкции мышечных волокон (рис.1). Тяжелый паренхиматозный миокардит описан только в отдельных случаях. По данным Е.К. Жуковой (1959), только в двух из 19 случаев отмечен интерстициальный миокардит. Расхождение во взглядах на частоту миокардита при полиомиелите объясняется вернее всего неодинаковой оценкой изменений, обнаруженных в строме миокарда, которые не всегда дан" основания рассматривать их как миокардит.
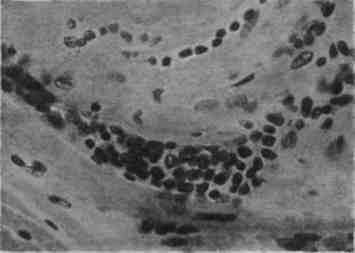
Рис.13. Сердечная мышца: отек межуточной ткани, инфильтрация ее лимфоидными и гистиоидными элементами.
Следует, однако, учитывать, что штаммы вируса полиомиелита, выделенные в разные эпидемические вспышки, могут обладать неодинаковым тканевым тропизмом-свойством, присущим и другим кишечным вирусам (вирус Коксаки, тип Б и др.). Поражение нервных аппаратов сердечной мышцы, отмеченное и при полиомиелите человека (Е.К. Жукова, 1957) и при экспериментальном полиомиелите обезьян (А.Л. Юровская), делает вероятным роль неврогенного механизма в поражении миокарда. Возможно, что изменения иннервационных аппаратов сердца, поражение которых носит обратимый характер, лежат в основе часто наблюдаемых при полиомиелите нарушений сердечной деятельности. Способность к восстановлению этих нарушений установлена клиническими и электрокардиологическими наблюдениями.
Изменения селезенки, лимфатических узлов, пейеровых бляшек, а также и миндалин - частое явление при полиомиелите человека. Здесь отмечены неспецифические изменения в виде увеличения фолликулов, гиперплазии лимфоидной ткани, расширения центров размножения с пролиферацией ретикулоэндотелия, иногда с кариорексисом. Особого внимания заслуживают обнаруженные в последнее время специфические изменения - внутриядерные оксифильные включения, подобные тем же образованиям, описанным в нервных клетках при полиомиелите. В этой связи представляет интерес раннее выделение вируса из лимф, узлов (Водиан, 1957). Все это делает вероятным, что изменения в лимфатическом аппарате связаны с жизнедеятельностью вируса в клетках лимфоидной ткани.