Нагноительные заболевания легких: лечение и профилактика
РЕФЕРАТ
НА ТЕМУ: НАГНОИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ. ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Нагноительные заболевания легких
Понятие «нагноительные заболевания легких» объединяет различные по своей этиологии, патогенезу и клиническим проявлениям гнойно-воспалительные процессы в легких, среди которых основными нозологическими формами являются абсцесс легкого, гангрена легкого и бронхоэктатическая болезнь.
На необходимость применения такой обобщающей номенклатуры указывал С. И Спасокукоцкий. Целесообразность ее обусловлена тем обстоятельством, что, как показывают экспериментальные и клинические наблюдения, различные формы нагноительных заболеваний легких тесным образом связаны в своем развитии и "поэтому клинически могут представлять значительные трудности для дифференциации. Особенно это касается нагноительных заболеваний с затяжным или хроническим течением, характеризующихся значительным разнообразием форм гнойно-воспалительного процесса. При этом детализация и дифференциация их чрезвычайно трудна, так как нагноение не всегда сопровождается образованием типичной полости с капсулой. Оно может приобретать диффузный характер и осложняться появлением некротических участков с образованием легочных секвестров. В таких случаях может наблюдаться развитие хронического интерстициального процесса со структурными изменениями в бронхах и развитием бронхоэктазов. Иногда ткань легкого имеет вид сот или губки, пропитанной гноем, и процесс приобретает черты пиосклероза без типичной полости абсцесса и без элементов гангренозного распада.
Считают, что в развитии нагноительных заболеваний легких основное значение имеет аутоинфекция, в связи, с чем они должны быть отнесены к группе заболеваний, клиническое развитие которых обусловлено не столько характером этиологических факторов, сколько особенностями их патогенеза. Этиологический момент приобретает значение тогда, когда нагноительные заболевания легких вызываются специфическими возбудителями: грибами (актиномикоз, кандидоз, лептотрикс), фузобактериями в симбиозе со спирохетами и др. При фузоспирохетном симбиозе можно отметить некоторые клинические особенности течения нагноительного процесса: гнилостный характер мокроты, склонность к кровохарканью и образованию секвестров в легочной ткани. Наличие фузобактерий и спирохет нередко указывает на недостаточную аэрацию полости абсцесса, застой мокроты, а также на развитие процесса по типу гангрены.
Существуют следующие пути проникновения инфекции: бронхогенный, гематогенный, лимфогенный, непосредственный переход процесса с соседних органов (перфорация абсцесса печени или эмпиемы плевры), а также занос инфекции при ранении легких. Наибольшее практическое значение имеют первые два пути, особенно бронхогенный, чаще всего связанный с бронхопневмонией, аспирацией инфицированного материала и попаданием в бронхи инородных тел. Однако развитие нагноительных заболеваний легких является сложным процессом. Если основным его моментом является инфекция, то не менее важную роль играют различные морфологические и функциональные нарушения в органах дыхания, способствующие ее развитию, а также общее состояние организма.
Нагноительные заболевания легких почти всегда возникают не первично, а в результате острой пневмонии, хирургических вмешательств, гематогенного заноса инфекции в легкое, гнойно-воспалительных процессов в соседних органах, повреждений легких (травм, ранений), попадания инородных тел в бронхи и легкие, а также как осложнение хронических патологических процессов в легких (хронической пневмонии, сифилиса, рака легкого, эхинококка и кисты легкого и др.). Однако чаще всего нагноительные заболевания легких возникают в связи с пневмонией у больных гриппом, а также наблюдаются при аспирационной пневмонии (в таких случаях возможно развитие гангрены легкого) и при заносе в легкие септических эмболов. Еще Гиппократ указывал, что воспаление легких, затянувшееся свыше 15—22 дней, заканчивается образованием абсцесса легкого.
Нагноительные заболевания легких до применения антибиотиков встречались значительно чаще и протекали тяжелее, нередко заканчиваясь смертельным исходом. В настоящее время заболеваемость абсцессом легких снизилась, а гангрена почти не встречается. Однако хронические нагноительные заболевания легких, особенно бронхоэктатическая болезнь, еще наблюдаются.
Абсцесс легкого (Abscessus pulmonutn)
Абсцесс легкого представляет собой гнойное расплавление легочной ткани с образованием одной или нескольких ограниченных полостей, часто окруженных воспалительным инфильтратом.
Этиология и патогенез. При абсцессе легкого находят разнообразную микрофлору, которая носит преимущественно кокковый характер: стрептококки, стафилококки. Особое значение имеет сочетание веретенообразных бактерий (фузобактерий) и спирохет (фузоспирохетный симбиоз) и др.
Исследование мокроты не позволяет установить зависимость между характером течения заболевания и выделяемой при этом микрофлорой.
Для понимания особенностей клинической картины имеет значение динамика патологического процесса : легких, в течении которого выделяют следующие фазы или стадии; инфильтрации, распада и образования полостей, прорыва абсцесса и его опорожнения, заживления. Нередко, при появлении отрицательных факторов, фазность заболевания нарушается, что приводит к затяжному течению процесса, его распространению и переходу в хроническую форму. К таким факторам относятся следующие: образование секвестра легочной ткани в очаге нагноения; возникновение множественных полостей в ранних фазах процесса; нарушение дренирующей функции бронхов; неблагоприятные условия оттока из абсцесса, связанные с местом отхождения дренирующего бронха; образование фиброзной капсулы абсцесса в ранних стадиях заболевания; наличие регионарного (гилюсного) лимфаденита (Г. И. Бурчинский).
Πатоморфология. Абсцесс чаще локализуется в правом легком. Этому способствуют некоторые особенности правого бронха (более короткий и широкий). Чаще поражаются нижние отделы легких в связи с затруднением дренажной функции бронхов этих отделов. Абсцессы могут быть одиночными или множественными, различных размеров. Поверхность полости абсцесса неровная, покрыта грануляциями, нередко содержит гной. Стенка, ограничивающая полость, может быть тонкой, иногда утолщенной, иметь характер плотной фиброзной капсулы. Вокруг полости часто отмечается воспалительная инфильтрация. В перифокальной зоне возможно развитие хронической пневмонии, склеротических изменений и бронхоэктазов.
Клиника. Различают острый, затяжной и хронический абсцесс легкого.
При остром абсцессе клиническая картина до вскрытия его в дренирующий бронх и после вскрытия различна.
Состояние больного в период формирования абсцесса тяжелое: отмечается лихорадка, озноб, повышенная потливость, одышка. Кашель, вначале незначительный, сухой, в дальнейшем становится мучительным, надсадным, нередко сопровождается болью в груди. Может наблюдаться болезненность при надавливании на область грудной клетки соответственно локализации процесса. Пораженная сторона отстает при дыхании. Если очаг нагноения расположен глубоко, перкуторных и аускультативных изменений может не быть, при его локализации в периферических отделах легких отмечается укорочение перкуторного звука, выслушиваются жесткое или бронхиальное дыхание, влажные хрипы (чаще после прорыва абсцесса в бронх). При исследовании периферической крови отмечается лейкоцитоз (15—20 Г/л) с нейтрофильным сдвигом, увеличение СОЭ, достигающее нередко 50—60 мм/ч. Рентгенологически определяется затемнение соответственно участку инфильтрации.
Прорыв абсцесса в бронх сопровождается выделением большого количества мокроты, за один-два дня до этого может появиться неприятный запах изо рта, иногда возможно небольшое количество слизистогнойной мокроты и кровохарканье. Количество мокроты составляет 250—400 мл, иногда достигает 1 л в сутки. В мокроте содержится много лейкоцитов, детрит, кристаллы жирных кислот, пробки Диттриха, эластические волокна и разнообразная микрофлора. Чаще всего мокрота желто-зеленого цвета и при отстое дает характерную слоистость: пенистый слой, гнойный и слизисто-серозный. Рентгенологически определяется изолированная одиночная полость, заполненная жидкостью и газом, с небольшой инфильтрацией вокруг. Полость может быть больших размеров (рис. 4, 5, 6).
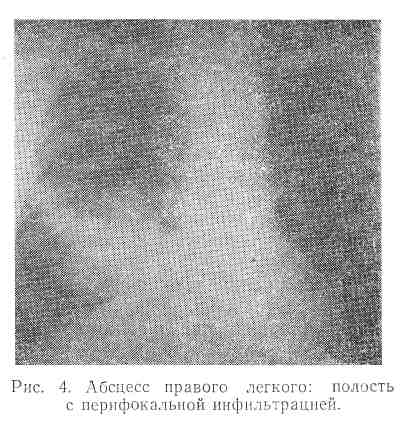
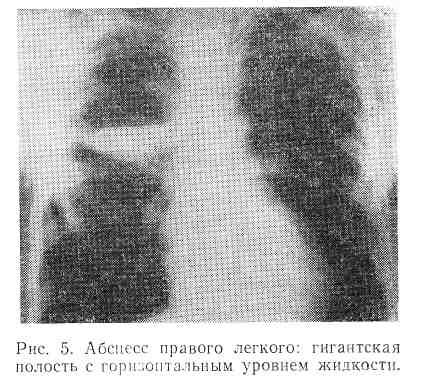
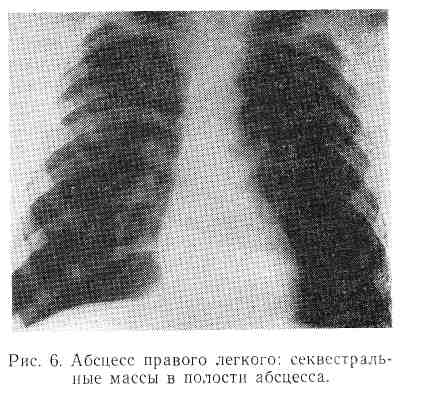
При хорошем дренаже полости и отсутствии секвестров абсцесс может полностью опорожниться. Полость его спадается, уменьшается количество мокроты, постепенно приобретающей слизистый характер. Уменьшаются общие явления интоксикации, нормализуются температура тела и показатели крови. Наступает выздоровление.
Такой характер нагноительных заболеваний легких соответствует классическому представлению об абсцессе легкого как об ограниченном скоплении гноя, в котором, по С. И. Спасокукоцкому, различают гнойное содержимое, округлую полость и более или менее оформленную стенку. А. А. Опокин применил к таким процессам термин «простой абсцесс», а рентгенологическое описание его впервые дал Ридер в 1906 г.
Однако благоприятный исход острого абсцесса встречается редко, чаще заболевание приобретает затяжное течение, характеризующееся ремиссиями с периодическими задержками отхождения мокроты. Может наблюдаться диссоциация между отделением мокроты и температурной реакцией: при уменьшении количества мокроты температура тела повышается (с ознобом), после отхождения ее — снижается. Нередко мокрота приобретает зловонный характер, содержит примесь крови. Иногда в ней можно обнаружить нижний крошковатый слой (по-видимому, как следствие неполного гнойного расплавления легочной ткани, что свидетельствует о недостаточности защитных сил организма). Рентгенологически определяется увеличение зоны перифокальной реакции, иногда наличие секвестров в полости абсцесса. При бронхоскопическом исследовании отмечается значительное набухание слизистой оболочки бронхов и нередко закупорка их густым гнойным секретом.
Исход острого абсцесса зависит от степени устранения факторов (секвестрации, недостаточного дренажа и др.), отрицательно отражающихся на его обратном развитии и способствующих его затяжному течению. Заболевание в таких случаях приобретает хронический характер.
Хронический абсцесс чаще всего развивается в результате неблагоприятного течения острого (или затяжного) абсцесса легкого, а также в случаях осложнения нагноением хронической пневмонии. Изменения в легких при этом могут носить самый разнообразный характер. Существуют следующие формы хронического абсцесса легких: хронический абсцесс в виде одиночной полости с более или менее выраженной фиброзной капсулой и перифокальной зоной пневмонической инфильтрации; ограниченный пневмосклероз с множественными, чаше всего различных размеров абсцессами; ограниченный пиосклероз легких, рентгенологически проявляющийся в виде участков неравномерного затемнения с местами просветления; ограниченные или распространенные бронхоэктазы.
В соответствии с изложенным, клиническая картина хронического абсцесса легких характеризуется разнообразием, отличаясь в одних случаях скудной симптоматикой (субфебрильная температура, кашель со слизисто-гнойной мокротой), в других — кровохарканьем, большим количеством гнойной мокроты с неприятным запахом, высокой неправильного типа температурной реакцией, ознобом, повышенной потливостью, исхуданием, одышкой. Возникает утолщение дистальных фаланг пальцев («барабанные палочки») и изменение ногтей, приобретающих вид часового стекла. Наблюдаются различные осложнения: септикопиемия, гнойные метастазы в мозг, повторные легочные кровотечения, перфорация абсцесса в полость плевры с развитием пиопневмоторакса. В некоторых случаях после многолетнего течения заболевания развивается амилоидоз.
Течение. В ряде случаев при остром абсцессе наблюдается полное выздоровление, однако чаше процесс принимает затяжной и хронический характер и может наступить смертельный исход от одного из осложнений.
Диагноз острого абсцесса до прорыва в бронх может представлять значительные трудности. При появлении гнойной мокроты можно сказать, что «диагноз написан в плевательнице». Распознавание затяжной и хронической форм абсцесса также вызывает в ряде случаев затруднения. Наиболее сложна дифференциальная диагностика при локализации абсцесса в верхних отделах легких, а также при тех формах, которые протекают с незначительным количеством мокроты (рентгенологически они проявляются в виде небольших инфильтратов или ограниченной полости, не содержащей жидкости). В таких случаях дифференциальная диагностика с туберкулезной каверной основывается на следующих данных: для абсцедирующей пневмонии более характерна значительно выраженная перифокальная инфильтрация; полость абсцесса имеет чаще всего не круглую, а овальную форму; при туберкулезе вокруг полости могут выявляться специфические изменения. Дифференциально-диагностические затруднения могут возникать при распадающемся раке легкого и особенно при вторичном нагноении опухоли. В последнем случае клинико-рентгенологическая картина имеет сходный характер с таковой при первичном абсцессе легких. Для установления диагноза имеет значение томографическое и бронхоскопическое исследование, а также цитологическое исследование мокроты. Значительные трудности могут возникать при дифференциальной диагностике первичного абсцесса и нагноившейся кисты легкого. В последнем случае процесс нередко носит рецидивирующий характер.
Как следует из изложенного, диагностику абсцесса легкого всегда нужно проводить параллельно с выяснением его генеза.
Гангрена легкого (Gangraena pulmonum)
Гангрена легкого представляет собой омертвение, гнилостный распад легочной ткани, сопровождающийся выделением зловонной мокроты. В одних случаях она возникает как самостоятельное заболевание (в настоящее время крайне редко), в других — как исход хронического абсцесса легких. Мокрота гангренозного характера может определяться и при обострении хронического абсцесса.
При гангрене легкого распад легочной ткани не имеет четко очерченных границ и развивается вследствие значительного угнетения защитных сил организма.
Основную этиологическую роль играют анаэробные бактерии.
Патоморфология. На вскрытии в легких обнаруживается одна или несколько зловонных полостей, не имеющих четких границ. В омертвевшем участке содержится клеточный детрит и большое количество разнообразных, преимущественно анаэробных, бактерий.
Клиника. Заболевание обычно развивается остро, отличается тяжелым общим состоянием больного. Характерную клиническую картину прекрасно описал Г. И. Сокольский еще в прошлом столетии: «С самого начала болезни удивительная бледность лица, синие кружки под глазами, большое изнеможение сил, малый, слабый пульс. Скоро затем конечности холодеют, лицо покрывается клейким потом, язык сохнет, жажда, бред, судороги, смерть...». И далее: «...сия ужасная болезнь, безусловно, смертельна: бред и икота обыкновенно предшествуют скорой смерти. Предписание аирного корня, нафт, вина и подобное продолжает жизнь только на короткое время».
Тяжелая клиническая картина, основными симптомами которой являются выраженная интоксикация, значительная артериальная гипотензия и отделение характерной зловонной мокроты, иногда шоколадного цвета (содержащей спирохеты, фузобактерии, путрифицирующие стрептококки и др.), наблюдается не у всех больных и не всегда заканчивается смертью. На это указывал еще Лаэннек. При осложнении острой гангрены ихорозным плевритом прогноз безнадежен. В общем клиника гангрены легкого сходна с клиникой острого абсцесса, но все симптомы выражены более резко, особенно явления интоксикации.
Самоизлечение не наблюдается. Смертность, по данным различных авторов, прежде достигала 90 %. В последнее время в связи с применением антибиотиков прогноз более благоприятен.
Бронхоэктатическая болезнь (Morbus bronchoectaticus)
Бронхоэктатическая болезнь представляет собой особую форму нагноительных заболеваний легких, характеризующихся наличием бронхоэктазов (патологически расширенных бронхов). При этом глубоко поражаются бронхи и перибронхиальная ткань, что сопровождается развитием деструктивных изменений. В связи с присоединением инфекции развивается гнойный процесс, и расширенные бронхи заполняются гнойным содержимым.
Этиология и патогенез. Наиболее часто бронхоэктатическая болезнь возникает в связи с пневмонией, нередко развивается на фоне очагового или диффузного пневмосклероза, после перенесенных инфекций (кори, коклюша, туберкулеза, сифилиса), а также при попадании в бронхи инородных тел. Механизм развития бронхоэктазов в различных случаях неодинаков, в связи с чем различают ретенционные, деструктивные и ателектатические бронхоэктазы. Иногда наблюдаются врожденные бронхоэктазы, которые обычно рассматривают как порок развития — результат дисплазии стенки бронхов или интерстициальной стромы легкого.
Патоморфология. Различают цилиндрические, веретенообразные и мешотчатые расширения бронхов. Цилиндрические и веретенообразные характерны для более крупных бронхов (чаще всего по своему генезу они являются ретенционными), з мешотчатые — для мелких (обычно деструктивного происхождения). Последние обусловливают более тяжелое течение заболевания и более частую инвалидность больных. В стенках бронхов наблюдаются значительные структурные изменения — атрофия и гибель мышечных и эластических волокон, дистрофические изменения в хрящах. В связи с нарушением дренажной функции бронхов возможно развитие ателектаза, пневмонии, абсцессов, в последующем ведущих к склерозу сегмента легкого.
Клиника. Если бронхоэктазы не подвергаются воспалительным изменениям (не инфицированы), немногочисленны и небольших размеров, то в течение длительного времени они клинически не проявляются. Присоединениевоспалительного
(гнойно-воспалительного) процесса приводит к развитию бронхоэктатической болезни. В раннем периоде заболевания больные жалуются на кашель с выделением гнойной мокроты, иногда с прожилками крови. В холодное и сырое время года самочувствие больных ухудшается (недомогание, слабость, усиление кашля). Такое состояние может длиться годами. Однако нередко в связи с повторными острыми респираторными заболеваниями, курением процесс может прогрессировать. Клиническая картина в таких случаях приобретает более выраженный характер: усиливается одышка, появляется кровохарканье, кашель становится более тягостным и упорным, увеличивается количество мокроты, которая может приобретать зловонный характер; иногда при принятии больным определенного (для данного больного) положения мокрота может быть обильной; ухудшается общее состояние, периодически повышается температура тела (иногда в виде «температурных свеч»), лицо становится одутловатым, отмечаются акроцианоз, характерные изменения дистальных фаланг пальцев («барабанные палочки»), исхудание. При аускультации легких можно обнаружить неравномерное, «мозаичное» дыхание (в одних участках ослабленное, в других — жесткое), а также сухие и влажные хрипы, которые иногда выслушиваются как бы у самого уха и имеют своеобразный трескучий характер. Течение обычно продолжительное, с периодическими обострениями и различными осложнениями: легочным кровотечением, абсцессами, эмпиемой плевры, метастатическими абсцессами (особенно в головной мозг). Возможно развитие легочного сердца и амилоидоза.
Прогноз зависит от тяжести заболевания, определяемой распространенностью процесса и его клиническим течением (частотой и тяжестью обострений). При наличии осложнений прогноз неблагоприятен. При ограниченных бронхоэктазах, особенно при локализации их в одном сегменте или в одном легком, когда возможно хирургическое лечение, в ряде случаев наблюдается выздоровление.
Диагноз в случаях выраженной клинической картины не представляет больших затруднений. Большое значение имеет наличие гнойной мокроты и характерная рентгенологическая картина при томо- и бронхографии. При обычном рентгенологическом исследовании можно обнаружить усиление легочного рисунка, его сотовый или ячеистый характер; иногда полостные явления и др.
Лечение и профилактика нагноительных заболеваниях легких
Лечение при нагноительных заболеваниях легких может осуществляться как консервативным, так и хирургическим методом. Консервативное лечение эффективно при остром абсцессе легких, иногда при затяжном течении заболевания и малоэффективно при хронических формах (в таких случаях оно носит либо паллиативный характер, обусловливая ремиссию заболевания, либо применяется как подготовка к хирургическому лечению, иногда в комбинации с ним). Наиболее благоприятный эффект консервативной терапии наблюдается при нагноительных заболеваниях легких, связанных с острой пневмонией. Большое значение имеет общее состояние и возраст заболевших.
При лечении больных нагноительными заболеваниями легких следует учитывать общие изменения в организме, нарушение функции различных систем и органов, сопутствующие заболевания и др.
Лечение должно быть комплексным, включающим следующие мероприятия: а) борьбу с инфекцией (назначение антибиотиков, сульфаниламидных препаратов); б) санацию бронхиального дерева и восстановление проходимости бронхов (в основном внутрибронхиальное введение различных лекарственных средств):
в) стимулирующую терапию (переливание крови, витаминотерапию);
г) применение симптоматических средств.
В консервативной терапии первостепенное значение имеют антибиотики, поскольку при нагноительных заболеваниях легких борьба с инфекцией является основной задачей. Следует придерживаться следующих принципов антибиотикотерапии:
а) назначать достаточно высокие дозы препаратов; б) учитывать чувствительность к ним патогенной микрофлоры мокроты; в) проводить комбинированное лечение антибиотиками, т. е. одновременно назначать два, редко три различных препарата, периодически их чередуя (особенно большое значение методика последовательного чередования антибиотиков по цикловой системе имеет при затяжных и хронических формах заболевания); г) при опасности развития кандидамикоза как можно раньше назначать противокандидозные антибиотики (нистатин, леворин) и витамины; д) вводить антибиотики различными путями (внутрь, внутримышечно или внутривенно, через дыхательные пути, сочетая различные способы применения).
Наиболее эффективно введение лекарственных средств (бронхорас-ширяющих, ферментов, антибиотиков) через дыхательные пути, что способствует санации бронхов, улучшению их дренажной функции и попаданию лекарственных средств ближе к гнойному очагу. Предложены различные способы введения: а) через резиновый катетер, введенный в бронх (способ бронхиальной катетеризации); б) в бронхи через бронхоскоп; в) в виде аэрозолей. Способ введения через трахею гортанным шприцем малоэффективен.
С помощью бронхоскопа может быть осуществлена сегментарная или зональная инстилляция (Г, И. Бурчинский, Б. Л. Французов), которая дает возможность вводить антибиотики в бронхи меньшего калибра, соответствующие сегменту расположения гнойного очага и связанные с последним. Методика сегментарной инсталляции следующая.
Производится бронхоскопия, туалет бронха и после определения ветви, ведущей к очагу нагноения и проходимость которой нарушена, проводится дополнительная анестезия ее устья. Затем под контролем глаза в просвет этой ветви вводится тонкий мочеточниковый катетер, в который обычным шприцем с насаженной на него иглой вливается раствор антибиотика. Пенициллин вводят по 300 000— 500 000 ЕД и больше, а стрептомицин — по 500 000 ЕД каждые 3—4 дня (всего 10— 15 введений).
Основные положительные стороны эндобронхиального введения антибиотиков следующие: инсталляция с помощью резинового катетера легко переносима и показана больным даже при тяжелом течении заболевания; возможна санация пораженных бронхов в зоне нагноения. Однако резорбтивное действие антибиотиков при этом невелико, что требует обязательного одновременного внутримышечного или перорального их введения. При тяжелых поражениях бронхов и распространенном процессе данный способ малоэффективен. Лечение с помощью бронхоскопа — наилучший способ санации бронхов и восстановления проходимости их ветвей. Он является, по существу, лечебно-диагностическим методом, позволяющим осуществлять контроль за динамикой течения процесса и эффективностью лечения.
Несомненное положительное действие оказывает введение антибиотиков в виде аэрозолей. При этом наблюдается выраженный резорбтивный эффект. Аэрозольтерапия имеет мало противопоказаний, особенно эффективна при распространенных поражениях бронхов. При ограниченных нагноительных процессах, сопровождающихся тяжелыми поражениями бронхов, аэрозольтерапия целесообразна для профилактики бронхогенной диссеминации процесса. Этот метод, однако, не может заменить внутрибронхиальной катетеризации, так как при тяжелых нарушениях проходимости отводящих бронхов введение лекарственных средств в виде аэрозоля менее эффективно, чем бронхиальная катетеризация.
Целесообразно комбинировать различные методы введения антибиотиков, что компенсирует недостатки каждого из них и суммирует общий эффект.
Используется также способ трансторакального введения антибиотиков in loco, т. е. путем пункции через грудную стенку (торакоцентез),
Помимо антибиотиков при нагноительных заболеваниях легких применяют сульфаниламидные препараты, особенно при непереносимости антибиотиков, при нечувствительности микрофлоры мокроты к ним, а также при опасности развития кандидамикоза. Комбинированное лечение антибиотиками и сульфаниламидными препаратами показано при острых формах этих заболеваний.
Чтобы улучшить дренажную функцию бронхов и облегчить отхождение мокроты, применяют эфедрин, отхаркивающие средства (препараты йода, бромгексин и др.), особенно при вязкой мокроте, а также используют постуральный (позиционный) дренаж; больным с хроническим абсцессом и бронхоэктатической болезнью назначают ингаляции протеолитических ферментов и щелочных растворов.
Значительную роль в лечении нагноительных заболеваний легких играет стимулирующая терапия и прежде всего гемотрансфузия (переливание крови капельным методом в течение продолжительного времени). Она особенно показана при легочных кровотечениях, при анемии, интоксикации, истощении, при вялом течении процесса. Применяют также переливание плазмы, гидролизах казеина, а с целью дезинтоксикационной терапии — гемодез, полиглюкин.
При затяжных инфильтративных процессах и при наличии в полости абсцесса секвестров легочной ткани применяют УВЧ-терапию. В отдельных случаях эффективно эндобронхиальное введение йодолипола. Специальных лечебных мероприятий (в большинстве случаев хирургического вмешательства) требуют осложнения: профузные, рецидивирующие кровотечения, пиопневмоторакс, эмпиема плевры.
Лица, перенесшие острый абсцесс легких, а также страдающие бронхоэктатической болезнью и перенесшие операцию по поводу нагноительного заболевания легких, подлежат диспансерному наблюдению. По показаниям им назначают повторный курс консервативного лечения.
Прогноз при нагноительных заболеваниях легких обусловливается клинической формой заболевания и во многом зависит от своевременного и полноценного проведения лечебных мероприятий. При раннем комплексном лечении наблюдается выздоровление без остаточной полости абсцесса, что крайне важно, так как даже «сухая» остаточная полость может служить источником рецидивирования процесса.
Профилактика нагноительных заболеваний легких заключается в полноценном лечении заболеваний, на фоне которых они возникают, прежде всего пневмонии. Лица, страдающие хроническими нагноительными заболеваниями легких, нуждаются в трудоустройстве, а при тяжелом течении заболевания — в переводе на инвалидность.
Использованная литература
1. Внутренние болезни / Под. ред. проф. Г. И. Бурчинского. ― 4-е изд., перераб. и доп. ― К.: Вища шк. Головное изд-во, 2000. ― 656 с.