Вспомогательные репродуктивные технологии (работа 2)
Введение
В условиях депопуляции важным становится использование всех ресурсов повышения рождаемости. Особое значение придается снижению бесплодия, минимальный уровень которого у любой нации составляет 10 %, а критический, придающий проблеме общегосударственное значение - 15%. Рост бесплодия объясняется разными факторами, чаще всего связанными с влиянием внешней среды (химии, радиации, образа жизни, характера труда и проч.) на репродуктивную функцию человека. Истинную величину бесплодия определить сложно, поскольку:
при массовом применении контрацепции нельзя считать бесплодными всех бездетных;
при проведении социологических обследований респонденты склонны скрывать свое бесплодие в связи с его «стигматизирующими» аспектами;
официальная статистика фиксирует только обращения в медицинские учреждения по поводу бесплодия и впервые выставленные диагнозы; при этом не учитывается, что пациенты могут одновременно обратиться сразу в несколько клиник (это увеличивает итог), а негосударственные клиники могут ограничить учет или вообще отказаться от него (это уменьшает итог);
не все имеющие репродуктивные проблемы обращаются за медицинской помощью.
По различным оценкам, в России в настоящее время бесплодны 10-20% населения репродуктивного возраста, т.е. до 5 млн. пар, что примерно соответствует уровню развитых европейских стран: в 2007 г. во Франции за медицинской консультацией в связи с бесплодием обращались около 15% женщин, в Италии бесплодна каждая пятая пара, в Великобритании - каждая седьмая.
Причиной бесплодия в паре могут быть нарушения женской (до 80% пар) либо мужской (до 45%) репродуктивной функции, а примерно у трети пар бесплодие сочетанное, т.е. вызванное одновременно и мужским, и женским фактором.
Бесплодие долгое время оставалось проблемой, которую в лучшем случае можно было констатировать, но почти невозможно решить. Отсутствие эффективных способов лечения приводило к тому, что не более трех бесплодных пар из десяти имеющих репродуктивные нарушения могли рассчитывать на появление собственного ребенка. Лишь внедрение в клиническую практику методов вспомогательной репродукции, основанных на оплодотворении in vitro («вне организма»), после 1978 г., когда в Великобритании родилась Луиза Браун, позволило сделать вывод о принципиальном решении проблемы бесплодия в обществе. Вероятность наступления беременности в расчете на одну попытку с использованием вспомогательных репродуктивных технологий (ВРТ), составляет 30-40%, против 8-25% при естественном зачатии.
Современные ВРТ насчитывают более 10 методов, число которых постоянно расширяется, а практическое применение регулируется национальным законодательством или традициями конкретной страны. К наиболее эффективным и популярным относятся:
экстракорпоральное оплодотворение (ЭКО, «зачатие в пробирке» с последующим переносом эмбрионов в полость матки);
ИКСИ (при мужском бесплодии - «принудительное» соединение индивидуального сперматозоида с яйцеклеткой in vitro);
суррогатное материнство (полученные с помощью ЭКО/ИКСИ эмбрионы генетической матери вынашивает другая женщина);
преимплантационная диагностика наследственных и генетических заболеваний (проводится на эмбриональной стадии, чтобы исключить наследственные заболевания у детей и избежать аборта по медицинским показаниям на поздних сроках беременности);
использование донорских половых клеток (при отсутствии собственных яйцеклеток и способных к оплодотворению сперматозоидов);
криоконсервация (замораживание эмбрионов и половых клеток с целью их использования в будущем).
Расширительная трактовка ВРТ относит к ним также гормональную стимуляцию овуляции, которая применяется при эндокринном бесплодии, а также при возрастном снижении индивидуальных репродуктивных возможностей и допускает зачатие «естественным» путем. Потребность в гормональной стимуляции возрастает в связи с распространением «откладывания рождений» на более поздний период, который часто переходит возрастную границу начала физиологического снижения овариального резерва (27 лет).
Информация по ВРТ не входит в перечень обязательных показателей официальной медицинской статистики, но является добровольной, т.е. собирается национальными профессиональными объединениями от клиник, имеющих лицензии на проведение ВРТ и желающих обнародовать свои результаты. Российская ассоциация репродукции человека (РАРЧ) с 1995 г. ведет регистр ВРТ по формам, позволяющим проводить сравнения с другими странами.
ВРТ расширяют «репродуктивную базу» общества, преодолевая ограничения фертильности самой разной природы, препятствующие зачатию и вынашиванию плода (см. рис. 1). Современная идеология лечения бесплодия - не получение беременности любой ценой, а рождение одного здорового ребенка при сохранении здоровья матери (многоплодие и осложнения ВРТ считаются врачебными ошибками).
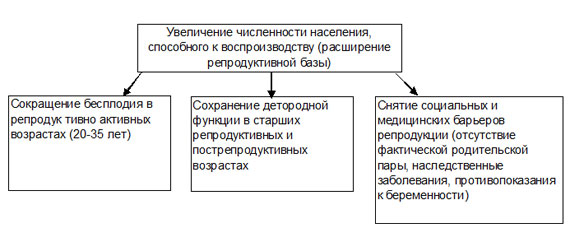
Рисунок 1. Расширение репродуктивной базы общества
Репродуктивная медицина - новая высокодоходная отрасль, эффективная, пользующаяся спросом, устойчивая к конъюнктурным колебаниям. По неполным данным, к началу XXI в. в мире родилось уже более 2 млн. чел., зачатых с помощью ВРТ. Индивидуализация демографического поведения (откладывание первых рождений, распространение «сознательного», а не «спонтанного» родительства и т. д.) приводит к постоянному росту общественной потребности в ВРТ, с одной стороны, и вызывает новые проблемы, с другой. Это:
дальнейшее повышение эффективности лечения бесплодия, чтобы период лечения не превышал нескольких лет, оставляя возможность для повторных обращений. Современные протоколы ВРТ исходят из того, что период от первого обращения до рождения ребенка не должен превышать двух лет; традиционные практики лечения бесплодия были построены на диагностике и лечении, требующих не менее 10 лет, и могли длиться до исхода репродуктивного возраста;
подготовка высококвалифицированных кадров по новым специальностям - репродуктология, андрология, эмбриология человека;
социализация вопроса (включение его в предметное поле философии (этики), права, экономики). Лишь в Коста-Рике ВРТ официально незаконны как нарушающие национальную конституцию (так как начинают человеческую жизнь с искусственного оплодотворения, а потом разрушают ее при непереносе либо редукции). В других странах нет законов, эксплицитно запрещающих ВРТ полностью.
Внедрение ВРТ в российскую клиническую практику - пример формирования инновационной отрасли. Первое отечественное ВРТ-рождение произошло в 1986 г., и дальнейшее развитие репродуктивной медицины в стране осложнялось традициями централизованного планирования. В условиях переходной российской экономики начала 1990-х гг. новаторские репродуктивные технологии стали «имитационными» инновациями с отработанным алгоритмом развития. В 1996 г. официально заявили о себе в отечественном регистре ВРТ 12 репродуктивных центров, расположенных в Москве, Санкт-Петербурге, Сочи, Кисловодске, на Урале и в Сибири, а в 2005 г. их было уже 51, и располагались они почти по всей территории страны, включая Дальний Восток. Использование наиболее эффективных организационных и технологических схем, создание совместных медицинских центров, «ноу-хау» и проч. позволило российским репродуктивным клиникам достичь необходимого качества предлагаемых услуг, что позволило им быстро заполнить нишу внутри страны и выйти на мировой рынок. Результативность ВРТ в российских центрах быстро достигла мирового уровня, когда родами заканчиваются около 30 % начатых циклов.
В настоящее время многие ведущие отечественные центры репродукции работают в партнерстве с европейскими и американскими клиниками и принимают зарубежных пациентов, особенно из стран с рестриктивными законами, которые препятствуют ВРТ. Наиболее строгие ограничения ВРТ содержат немецкие законы «О посредничестве при усыновлении» (1989 г.) и «О защите человеческого эмбриона» (1990 г.), итальянские «Нормы, касающиеся медицинского содействия деторождению» (2004 г.) которые почти полностью запрещают донорство гамет и эмбрионов, преимплантационную диагностику, криоконсервацию эмбрионов, суррогатное материнство, а также редукцию (частичный аборт) при многоплодной беременности. Эти попытки чрезмерного неэкономического регулирования обусловили развитие так называемого «репродуктивного туризма», при котором бесплодные пары выезжают на лечение в страны с более либеральным законодательством, но высоким каче ством ВРТ; принимает «репродуктивных туристов» и Россия. Кроме того, из-за благоприятного соотношения «цена-качество» российские клиники выбирают многие россиянки, постоянно живущие за рубежом.
Основные виды экономических отношений по поводу ВРТ реализуются через субъектов рынка:
потребителей (пациентов);
репродуктивные клиники;
поставщиков оборудования и лекарств;
финансово-кредитные и страховые учреждения;
в последние годы - государство, в рамках приоритетных национальных проектов по здравоохранению и демографическому развитию.
Однако цели и задачи этих субъектов рынка во многом противоречат друг другу.
Пациенты хотят получить услугу как можно дешевле, даже при сложных диагнозах.
Государство, заинтересованное в повышении отдачи «демографических инвестиций», стремится финансировать тех, чьи шансы максимальны, поскольку именно они способны реально увеличить число рождений.
Клиники стремятся в свою пользу перераспределить квоты из государственного бюджета на бесплатное ЭКО:
формально государственные клиники настаивают на своем приоритете и считают, что государство должно финансировать лечение только в государственных учреждениях;
формально частные клиники лоббируют в различных властных структурах принятие закона, согласно которому «деньги (т.е. в данном случае квоты, выделенные государством) могли бы следовать за пациентом», по аналогии с системой родовых сертификатов. Представители успешных и популярных частных клиник убеждены, что при этом выбор пациентов был бы однозначно в их пользу, что в целом в еще большей степени увеличило бы их привлекательность и для коммерческих пациентов.
Фармацевтические компании и производители оборудования, заинтересованные в увеличении объема целевого рынка, стремятся поддерживать всех: и новые клиники, и организации пациентов, и государственные демографические программы, ибо, с их точки зрения, все это ведет к росту продаж производимых ими товаров.
ВРТ создают одновременно и товарный, и ресурсный рынки. Товар здесь - не просто медицинская помощь, а платная услуга, которую пациент-потребитель покупает у клиник-производителей. Специфическая роль ВРТ как рынка ресурсов состоит в создании возможностей для легитимного репродуктивного труда (при суррогатном материнстве, репродуктивном донорстве и проч.). Потребность в таких ресурсах зависит от спроса на ВРТ, определяемого медицинской и социальной составляющими. Медицинская связана с плохим репродуктивным здоровьем населения, социальная - с принципиальными возможностями ВРТ как способа человеческой репродукции (например, законодательно закрепленным правом на ВРТ для одиноких женщин; финансовой и территориальной доступностью ВРТ). В России, как и в абсолютном большинстве других стран, законам разрешено применение ВРТ только по медицинским показаниям.
Учет потенциальных потребителей ВРТ через картотеки репродуктивных клиник и анализ пользователей тематических интернет- сайтов показывают абсолютное преобладание медицинских мотиваций, причем в основном у пациентов молодых репродуктивных возрастов (20-35 лет). Та же возрастная группа является основными потребителями ЭКО и ИКСИ. Учитывая, что доля этих программ в общей структуре ВРТ превышает 75%, можно считать, что полученные результаты соответствуют тенденциям во всей совокупности (см. табл. 1).
Таблица 1. Возрастное распределение женщин в программах ЭКО и ИКСИ (2004 г.), %
|
|
< 29 лет |
30-34 года |
35-39 лет |
40-44 года |
>45 лет |
|
Европа (29 стран) |
|||||
|
ЭКО |
17,1 |
35,2 |
32,9 |
13,7 |
1,0 |
|
ИКСИ |
20,9 |
35,0 |
31,6 |
11,3 |
1,2 |
|
в том числе Россия |
|||||
|
ЭКО |
26,0 |
39,4 |
23,9 |
8,7 |
1,9 |
|
ИКСИ |
28,0 |
35,7 |
22,5 |
11,3 |
2,5 |
Источник: Assisted Reproductive Technology in Europe, 2004: results from European registers by ESHRE Human Reproduction, 2008. Vol. 23. № 4. P. 758.
Сочетание рыночных методов управления здравоохранением с методами прямого государственного регулирования позволяет условно разделить рынок ВРТ на бюджетный и коммерческий сегменты. Финансовые границы сегментов зависят в конечном итоге от степени заинтересованности государства в ВРТ, которое через бюджетные квоты на лечение снижает коммерческий спрос и уменьшает стоимость услуги.
Бюджетный сегмент определяется рамками бюджетного финансирования, где объем квотирования зависит от финансовых возможностей региональных и федерального бюджетов, себестоимости медицинских и других компонентов ВРТ (препаратов и оборудования, работы врачей и других специалистов, аренды зданий и проч.), а количество квот и их адресность - от параметров наивысшей эффективности инвестиций в преодоление бесплодия (возраста и медицинского статуса пациентов).
Коммерческий сегмент предполагает оплату ВРТ за счет любых средств, кроме бюджетных, - личных, спонсорских, страховых и проч., поэтому предлагает дополнительные немедицинские услуги, связанные с повышением комфортности, и рассчитан на более широкий круг пациентов (в отношении не только наличия у них финансовых возможностей, но присутствия в их истории болезни более сложных диагнозов). Репродуктивные клиники используют все инструменты маркетинга, формируют собственные базы данных, предлагают транспортные и гостиничные услуги, льготы, скидки, вплоть до «ЭКО под ключ» (очень дорогая услуга, гарантирующая появление ребенка у пары, сколько бы попыток ЭКО для этого ни понадобилось, с возможностью использования донорского генетического материала и суррогатного материнства).
Бесплодие не сопряжено с непосредственной угрозой жизни, поэтому его лечение обычно платное и не входит в сферу обязательного медицинского страхования. Но и стандарты добровольного медицинского страхования в России почти полностью исключают бесплодие из-за высокого коммерческого риска, обусловленного недостаточно высокой, по мнению страхователей, долей успешных исходов.
Эти обстоятельства усиливают коммерциализацию рынка ВРТ, делая его привлекательным прежде всего для небольших клиник (не более 1000-1500 попыток ЭКО в год), позиционирующих себя в сегменте «элит» с соответствующими ценами. Типовой проект такой клиники рассчитан на 25,5 млн. руб. инвестиций со сроком окупаемости в 24 месяца и продвижением услуг через врачей и пациентов; это делает его доступным для малого бизнеса11. В результате число медицинских учреждений, проводящих лечение бесплодия методами ВРТ, постоянно растет - на начало 2009 г. более 90 таких клиник из разных регионов России активно рекламируют свои услуги в СМИ и Интернете.
Такая интенсификация деятельности создает предпосылки для ощутимого увеличения ВРТ-рождений в России, доля которых за весь период наблюдения не превысила 0,5% от общего числа рождений12; это существенно ниже максимума - 4,2% (Дания, 2002, 2004 гг.)13. Если же в комплексе ВРТ учитывать гормональную стимуляцию овуляции, то результат окажется еще более внушительным: по некоторым оценкам, до 25% рождений в Бельгии и 5-10% рождений во Франции происходят с помощью ВРТ.
Чтобы подобное стало возможным в России, необходимо изменить взаимоотношения между бюджетным и коммерческим секторами репродуктивной медицины. Препятствием становится недостаточное бюджетное финансирование, распределение бюджетных квот, не учитывающее различия региональной потребности и доступности ВРТ, «привязка» квот к конкретным клиникам и медико- демографическим характеристикам бесплодных пар. Введение «репродуктивных сертификатов» (по аналогии с «родовыми сертификатами»), которые бы «следовали за пациентом», позволяя паре самостоятельно принимать решение о месте использования квоты, смягчение ограничений по возрасту, диагнозам, наличию детей и проч., могли бы сделать более заметной долю ВРТ-рождений в российской рождаемости.
Есть и качественная сторона вопроса. Репродуктивные установки у тех, кто столкнулся с проблемой бесплодия, повышаются до 2, 3, 4 детей, однако ВРТ, как правило, не излечивают патологию, а лишь создают возможность деторождения на ее фоне. Поэтому для рождения вторых и последующих детей почти наверняка вновь потребуются ВРТ, но пара уже не сможет рассчитывать на финансовую поддержку государства. Кроме того, ВРТ - ресурс появления именно желанных детей, забота о которых начинается еще до их рождения. При росте популярности «чайлд-фри», добровольно отказывающихся от деторождения, общественная ценность таких ВРТ-детей возрастает.
Как показывает практика некоторых стран, в современной неблагоприятной демографической ситуации нельзя пренебрегать ни одним из ресурсов повышения рождаемости. Контрацептивная революция позволила тем, кто не приемлет «спонтанного» родительства, с достаточной степенью надежности избегать этого. Логика равновесного развития общества требует появления, распространения и укрепления института, противоположного контрацепции - репродуктивных технологий, позволяющих иметь детей всем, кто хочет, даже если для этого есть биологические препятствия.
ЭКСТРАКОРПОРАЛЬНОЕ ОПЛОДОТВОРЕНИЕ (ЭКО)
Основными показаниями для проведения cтандартной программы ЭКО являются:
1. Абсолютное трубное бесплодие, связанное с отсутствием обеих маточных труб.
2. Стойкое трубное и трубно-перитонеальное бесплодие и при бесперспективности дальнейшего консервативного или хирургического лечения.
3. Эндокринное бесплодие при невозможности достижения беременности с помощью гормонотерапии в течение 6-12 месяцев.
4. Бесплодие, обусловленное эндометриозом органов малого таза, при безуспешном его лечении в течение 2 лет.
5. Мужской фактор бесплодия (олиго-, астено-, тератозооспермия 1-2 степени).
6. Бесплодие неясного генеза продолжительностью более 2 лет, установленное после использования всех современных методов лечения, включая лапароскопию.
ОСНОВНЫЕ ЭТАПЫ ЭКО
Индукция суперовуляции (ИСО).
Препараты для стимуляции суперовуляции
Препараты, содержащие фолликулостимулирующий гормон
В организме женщины за созревание фолликулов отвечает фолликулостимулирующий гормон (ФСГ), поэтому при стимуляции суперовуляции применяются препараты, содержащие ФСГ. Наиболее эффективными на сегодняшний день считаются рекомбинантные препараты. Они повышают частоту наступления беременности и уменьшают затраты на лечение, при сравнении с использованием классических препаратов, созданных на основе человеческих мочевых гонадотропинов, выделяемых из мочи постменопаузальных женщин. Одним из таких рекомбинантных ФСГ является Пурегон, созданный путем генной инженерии. В настоящее время для максимального удобства и комфорта женщин используется ручка-инжектор Пурегон Пэн. Ручка-инжектор Пурегон Пэн : предназначена для самостоятельного подкожного введения Пурегона пациентками в домашних условиях предусмотрена для многоразового использования использует картриджи уже с готовым раствором Пурегона уменьшает болезненность манипуляции благодаря микроигле Пурегон Пэн – это новый метод введения ФСГ – Пурегона, который обеспечивает следующие преимущества: максимальную точность введения назначенной доктором дозы Пурегона максимальные возможности коррекции дозы с индивидуальными особенностями пациентки максимальные простоту и удобство использовании, уменьшают дополнительный стресс, связанный с самим процессом лечения, в результате чего возрастает уверенность в положительном результате.
Препараты, подавляющие выработку собственных гормонов гипофиза (агонисты и антагонисты гормонов)
Чтобы собственные гормоны гипофиза женщины не мешали стимуляции суперовуляции, их выработка блокируется антагонистами и агонистами. Оргалутран – это новый антагонист, позволяющий мгновенно блокировать гипофиз, а затем быстро восстанавливать его работу, что почти в два раза сокращает длительность лечения, по сравнению с традиционными средствами (агонистами). Агонисты (трипторелин, гозерелин, лейпрорелин, бусерелин) требуют достаточно длительного введения. Их нужно вводить ежедневно в течение 20–30 дней, или однократно в виде большой дозы, рассасывающейся не менее месяца.
Препараты,
содержащие хорионический гонадотропин
(чХГ)
Пункция фолликулов
проводится через 36 часов после инъекции
чХГ, который инициирует овуляцию
созревших фолликулов. Использование
чХГ позволяет получить созревшую
яйцеклетку, готовую к оплодотворению.
Одним из препаратов, содержащих чХГ,
является Прегнил.
Протоколы стимуляции суперовуляции
В ЭКО применяются разные виды протоколов. Следует помнить, что жестких схем лечения не существует, и для каждого из приведенных ниже протоколов возможны индивидуальные вариации.
«Чистый протокол»
У некоторых женщин применяются схемы стимуляции без блокады гипофиза. Для этого используются только препараты, содержащие ФСГ, например Пурегон Пэн. Такая схема называется «чистой». Ее недостатком является вероятность преждевременной овуляции (разрыва) фолликула еще до пункции, что делает невозможным получение яйцеклеток. Это происходит в 15–20% случаев. В этом протоколе введение стимулирующих препаратов начинается со 2–3 дня менструации и продолжается 9–14 дней. Ежедневная доза корректируется врачом в зависимости от данных УЗИ, которое выполняется обычно 4–5 раз за весь период стимуляции. Для окончательного созревания фолликулов вводится чХГ, например Прегнил, и через 35–36 часов производится пункция фолликулов.
«Длинный протокол»
Протокол называется «длинным», потому что, как правило, он начинается с 21–23-го (редко со 2–3-го) дня менструального цикла, предшествующего стимуляции. Чтобы заблокировать гипофиз, в начале лечения в течение 5 дней принимается только агонист. После достижения блокады гипофиза наступает менструация, и со 2–3 дня от ее начала проводится стимуляция препаратами, содержащими ФСГ, так же, как и в «чистой» схеме, но совместно с продолжающимся введением агониста.
«Оптимальный протокол»
При использовании нового антагониста Оргалутрана протокол стимуляции значительно укорачивается при сохранении выраженной и легко обратимой блокады гипофиза. Стимуляция начинается, как и в «чистой» схеме, со 2–3 дня менструального цикла путем ежедневного введения препарата, содержащего ФСГ. Затем с 5-го или 6-го дня стимуляции делаются ежедневные инъекции Оргалутрана на фоне продолжающейся стимуляции. Таким образом, «Оптимальный протокол» становится коротким, как в «чистой» схеме, и эффективным, как в «длинной» схеме. Комбинация препаратов нового покаления Пурегона и Оргалутрана (антагонист) - это:
- сокращение сроков лечения;
- лучшая переносимость инъекций;
- доказанная эффективность.
Благодаря этому совместное использование Пурегона и Оргалутрана можно назвать – « Два слагаемых надежды в лечении бесплодия».
На рисунке 1 представлена УЗ-картина стимулированного яичника с множеством фолликулов. Красными точками помечен максимальный фолликул диаметром 18 мм:
Сколько же фолликулов необходимо для того, чтобы возможно было провести ЭКО?
Минимальное количество фолликулов, необходимое для проведения ЭКО, зависит от нескольких факторов:
1. размеров фолликулов;
2. возраста женщины;
3.количества и результатов предыдущих попыток стимуляции овуляции;
Некоторые специалисты считают, что в процессе стимуляции необходимо получить как минимум 5 фолликулов размерами 14 мм. и более, однако противники этой теории утверждают, что возможно проведение процедуры уже при наличии хотя бы одного фолликула достаточного размера.
В большинстве клиник США придерживаются мнения о том, что необходимо как минимум 3-4 доминантных фолликула для того, чтобы процедура можно было считать успешной.
Индукцию овуляции проводить нельзя, если:
1. Нет уверенности в том, что маточные трубы проходимы;
2. Отсутствует возможность ультразвукового мониторинга роста фолликулов;
3. Если уровень ФСГ превышает 20 МЕ/л на фоне аменореи;
4. Длительность лечения бесплодия уже превышает 2 года.
Искусственная инсеминация (ИИ) - эта процедура, при которой в полость матки вводится специально обработанная сперма мужа или донора. Сочетание ИИ с индукцией овуляции значительно повышает эффективность лечения.
ИИ проводится в дни предполагаемой овуляции однократно/двукратно через 12 и 36 часов (по некоторым данным оптимально через 38-42 ч) после введения хорионического гонадотропина (этот препарат программирует овуляцию через 36-42 часа).
Недопустимо проведение ИИ в качестве замены ЭКО, если есть прямые показания для проведения программы ЭКО.
На рисунке 2 схематически изображено введение подготовленной спермы в полость матки.
От каких же факторов зависит эффективность внутриматочной инсеминации?
По данным литературы известно, что эффективность процедуры снижается при:
1. У женщин старше 38 лет;
2. У женщин со сниженным овариальным резервом;
3. При низком качестве спермы;
4. При наличии средней и тяжелой форм эндометриоза;
5. У женщин с выраженным спаечным процессом в малом тазу.
Какая же сперма может быть использована для внутриматочной инсеминации?
Для инсеминации должна использоваться сперма супруга или донора, содержащая более 10 млн. подвижных сперматозоидов в 1 мл. Другим критерием является наличие в материале, предназначенном для инсеминации не менее 4 млн. сперматозоидов нормальной морфологии.
Сколько попыток инсеминации можно провести?
Известно, что большинство беременностей, полученных в результате инсеминации, наступают в течение первых 3 циклов. После 3 попыток, шансы, а также эффективность данного метода снижается и является достоверно низкой при проведении 4-6 безуспешных манипуляций.
Таким образом, рекомендуется проведение инсеминации не более, чем в течение 4-6 циклов. В некоторых случаях, когда доказанным фактором бесплодия является отсутствие овуляции, возможно увеличение количества попыток до 9.
Какое количество внутриматочных инсеминаций необходимо проводить в течение одного цикла?
Этот вопрос до настоящего времени остается спорным. Некоторые исследования показали отсутствие достоверного повышения эффективности при проведении двух инсеминаций в соответствующие дни цикла по сравнению с одной. По некоторым данным, использование двукратной инсеминации достоверно увеличивает частоту наступления беременности.
По теории вероятности, использование двукратной инсеминации повышает шансы того, что сперма будет введена именно в нужный промежуток времени, тем более, что длительность жизни сперматозоидов в организме женщины составляет около 2-5 дней.
Забор созревших ооцитов (пункция яичников)
Пункция яичников проводится через задний свод влагалища под контролем УЗИ и кратковременным наркозом современными препаратами с минимальными побочными эффектами.
Женщина спит и ничего не чувствует. На рисунке 1 показана ультразвуковая картина забора фолликулярной жидкости специальной иглой для получения созревших ооцитов.
После того, как произведена пункция всех неоходимых фолликулов, за женщиной проводится наблюдение в течение часа, после чего ее отпускают домой. На рисунке 2 изображена яйцеклетка хорошего качества, полученная в результате пункции фолликулов у 25 летней женщины.
Для сравнения, на рисунке 3 Вы можете увидеть ооцит низкого качества, полученный при пункции фолликулов у 43-летней женщины. Отличия между этими ооцитами видно даже невооруженным взглядом.
Культивирование эмбрионов
В эмбриологической лаборатории производится оплодотворение сперматозоидами яйцеклетки. Этот этап занимает от 3 до 5 суток. На рисунке 4 изображена оплодотворенная яйцеклетка. В центре – 2 пронуклеуса – мужской и женский, а в правом верхнем углу – полярное тельце – признак того, что оплодотворение уже произошло.
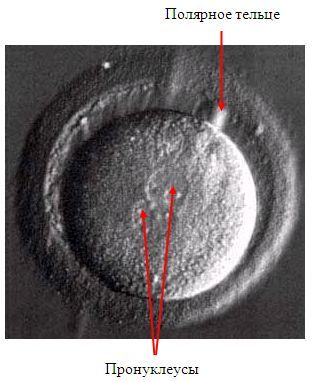
Рисунок 4. Оплодотворенная яйцеклетка.
Далее, начинается эмбриологический этап, во время которого эмбриолог наблюдает за делением клеток. На рисунке 5 изображены последовательные стадии развития эмбриона в пробирке.
Одним из важных этапов эмбриологической части процедуры является оценка «качества» полученных эмбрионов, которая проводится специалистом-эмбриологом на основании ряда признаков:
- количество клеток;
- одинаковость размера;
- степень фрагментации.
Эмбриолог обязательно отмечает наличие многоядерности, появление вакуолизации, гранулярности и т.п. Обычно, определение «качества» эмбриона возможно не ранее, чем через 48 часов после оплодотворения.
Через 2 суток, как правило, должен быть получен хотя бы один эмбрион, состоящий минимум из 3 клеток. По истечении 72 часов эмбрион должен состоять не менее, чем из 6 и более клеток.
Эмбрионы с большим количеством клеток правильной формы и одинакового размера, с отсутствием или небольшой фрагментацией имеют большее количество шансов для имплантации, чем эмбрионы, не отвечающие данным требованиям.
Для сравнения ниже изображены эмбрион «высокого» и «низкого» качества.
Оценка «качества» эмбриона при исследовании с помощью микроскопа дает нам некоторые основания для оценки предполагаемых шансов для имплантации данного эмбриона после его переноса. Однако, статистика показывает, что программа бывает неудачной при переносе 3 великолепно «выглядящих» эмбрионов, в то время, как при переносе эмбрионов «низкого качества» были рождены очень красивые дети.
К сожалению, истинный генетический потенциал, необходимый для дальнейшего развития, а также имплантации в полости матки оценить не представляется возможным. Многие эмбриологические лаборатории используют балльную шкалу оценки состояния эмбрионов, однако, единой схемы до сих пор не существует. Сейчас это направление интенсивно изучается эмбриологами всего мира.
Достаточно часто пациенты задают вопрос эмбриологу, опасаясь, что эмбрионы «низкого качества», которым все-таки удалось прикрепиться в матке и начать свое развитие, могут в итоге «превратиться» в детей «низкого качества». Опыт многих лабораторий мира показывает, что дети, рожденные после переноса таких эмбрионов, столь же сообразительны, умны и красивы, как дети, рожденные в результате переноса эмбрионов «высокого качества». Единственным моментом, заслуживающим внимания при переносе таких эмбрионов, является их более низкие шансы к внутриутробному развитию и рождению.
Перенос эмбрионов в полость матки
Этот этап является одним из важных моментов, поскольку эмбрионы хорошего качества, полученные в лаборатории, должны быть очень бережно и с минимальной травматизацией полости матки быть перенесены приблизительно в середину дна полости матки.
Для женщины эта процедура безболезненна и не требует дополнительного обезболивания. Специальный катетер с эмбрионом вводится через шейку матки в полость матки, что контролируется ультразвуком.
После того, как катетер достигает нужной точки, эмбрион переносится в полость матки, катетер удаляется и производится его проверка с использованием микроскопа (контроль полноценного введения нужных эмбрионов в полость матки). Если эмбрионы все-таки остались в катетере, то процедура немедленно повторяется с последующей повторной проверкой состояния этого катетера.
На рисунке 8 изображена ультразвуковая картина переноса эмбрионов: зеленым – движение катетера в полость матки через шейку матки:
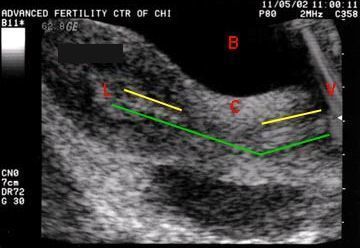
Рисунок 8. Ультразвуковая картина переноса эмбрионов*
В течение следующего часа женщина должна полежать, а дальше несколько ограничить физическую активность. Через 9-11 дней после переноса эмбриона рекомендуется проведение исследования содержания хорионического гонадотропина в крови женщины для установления факта наличия беременности.
ИНЪЕКЦИЯ СПЕРМАТОЗОИДА В ЦИТОПЛАЗМУ ЯЙЦЕКЛЕТКИ (ИКСИ)
ИКСИ – русская транслитерация английского сокращения ICSI – – инъекция с помощью микроманипуляторов единичного сперматозоида в цитоплазму яйцеклетки (intracytoplasmic sperm injection) для её оплодотворения; проводится под микроскопом при увеличении х200 – х400.
На рисунке ниже изображен процесс введения иглы для инъекции сперматозоида в яйцеклетку.
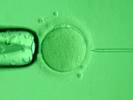
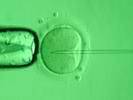
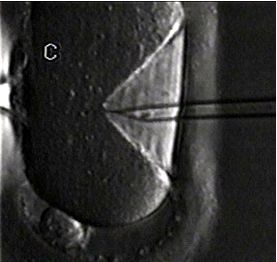
Рисунок 1. Введение иглы для инъекции сперматозоида в яйцеклетку. При проведении данной процедуры оплодотворение в пробирке происходит в 70-85% случаев.
Показания к проведению ИКСИ
• Существенное ухудшение одного или более параметров спермограммы;
• Наличие антиспермальных антител;
• Отсутствие сперматозоидов в эякуляте (азооспермия), когда получение сперматозоидов осуществляется хирургическим путем из яичка (TESA) или придатка яичка (PESA);
• Получение сперматозоидов из мочи при ретроградной эякуляции;
• Отсутствие оплодотворения в предшествующих 2-х попытках стандартной процедуры ЭКО;
• Ситуации, когда можно предполагать низкий процент оплодотворения при стандартном ЭКО, например, у пациенток с эндометриозом тяжелой степени или бесплодием неясного генеза.
Проведение данной процедуры включает в себя несколько этапов:
1. Пункция фолликулов после стимуляции суперовуляции для получения ооцитов;
2. Забор одного сперматозоида очень тонкой и острой иглой;
3. Введение сперматозоида в цитоплазму яйцеклетки под микроскопом;
4. Проверка наличия оплодотворения на следующее утро.
Частота наступления беременности при использовании процедуры ИКСИ по данным многих исследований достоверно выше частоты наступления беременности при проведении стандартной программы ЭКО.
Вероятнее всего, это связано с тем фактором, что, как правило, женщины, включенные в эту программу моложе, и являются фертильными (поскольку показанием для проведения ИКСИ является в основном мужской фактор), что приводит к повышению качества яйцеклеток, полученных в результате пункции.
Необходимо также отметить, что ИКСИ в некоторых случаях проводится и по «женским показаниям», в тех случаях, когда возможно получить лишь небольшое количество яйцеклеток и не очень хорошего качества, что связано со снижением овариального резерва.
ЭКСТРАКЦИЯ СПЕРМАТОЗОИДОВ ИЗ ПРИДАТКА ЯИЧКА (МЕЗА) ИЛИ ИЗ ТКАНИ ЯИЧКА (ТЕЗЕ)
К сожалению, у некоторых мужчин в эякуляте отсутствуют сперматозоиды, поэтому обычные методы, такие, как ЭКО и ИКСИ требуют дополнительных предварительных «шагов», позволяющих получить необходимые сперматозоиды. Именно к таким методам получения сперматозоидов и относится:
-ТЕЗЕ (testicular sperm extraction) - экстракция (извлечение) сперматозоидов из ткани яичника;
-МЕЗА (microsurgical epididymal sperm aspiration) – микрохирургическая аспирация сперматозоидов из придатков яичка;
-ПЕЗА (percutaneous epididymal sperm aspiration) – чрескожная аспирация сперматозоидов из придатков яичка.
Использование процедуры МЕЗА позволяет получить сперму наилучшего качества и в достаточном количестве по сравнению с другими технологиями. Эта процедура является также самой щадящей и имеет минимальное количество осложнений.
При проведении этих методов, как правило, стремятся к получению максимального количества сперматозоидов, которые можно потом заморозить и использовать в следующих циклах при неудачных попытках ЭКО.
Наличие азооспермии у мужчин (отсутствия сперматозодидов в эякуляте) может быть связано с несколькими факторами, именно поэтому выделяют 2 типа азооспермии:
1) Обструктивная азооспермия.
Это означает, что на каком-то уровне заблокированы протоки, через которые сперма выбрасывается наружу, то есть происходит эякуляция. Причинами этого состояния могут быть либо операции (вазэктомия), либо врожденная патология.
То есть у этой категории мужчин сперма сама по себе хорошая, однако, необходимо провести какие-то манипуляции для получения этих «здоровых» сперматозоидов. С этой целью возможно использовать либо методику ПЕЗА, при которой тонкой иглой проводится забор сперматозоидов из придатков яичка, или ТЕЗЕ при которой сперматозодиды получают из самого яичка путем его биопсии. Обе манипуляции проводятся под местной анестезией в амбулаторных условиях.
У пациентов с обстурктивной азооспермией эффективность получения сперматозоидов при проведении ТЕЗЕ стремится к 100% в том случае, если предварительная диагностическая биопсия подтвердила наличие сперматогенеза.
2) Необструктивная азооспермия.
Это патология, при которой сперматозоиды отсутствуют в эякуляте не потому, что что-то мешает их попаданию, а потому, что их количество критически снижено. Как правило, большинство таких мужчин имеют небольшие зоны в яичке, в которых образование спермы все-таки происходит, поэтому у таких мужчин проводит биопсия яичка из нескольких мест для того, чтобы обнаружить зоны активного сперматогенеза (ТЕЗЕ).
В последнее время в таких случаях используется новая методика – микроТЕЗЕ, при которой биопсия яичка проводится с использованием специального операционного микроскопа, что позволяет уже во время проведения этой манипуляции точно определить, из какой зоны необходимо брать кусочек яичка для получения максимального количества сперматозоидов.
Также может использоваться метод, имеющий название «тестикулярное картирование». Перед проведением биопсии проводится исследование зон яичка с использованием тонкой иглы, которой из нескольких мест получают жидкость, которую сразу исследуют на содержании сперматозоидов. Этот метод позволяет также наметить те зоны яичка, которые необходимо «принять во внимание» при проведении процедуры ТЕЗЕ. Как правило, сперматозоды, необходимые для оплодотворения, в таких случаях можно получить в 70%.
При использовании вышеописанных методик в дальнейшем рекомендуется использование процедуры ИКСИ для повышения вероятности оплодотворения.
ПЕРЕНОС ГАМЕТ И ЗИГОТ В МАТОЧНЫЕ ТРУБЫ
Это методы ВРТ, которые включают в себя перенос эмбрионов (англ., TET), зигот (англ., ZIFT) или гамет в маточные трубы (GIFT). По некоторым представлениям «доставка» клеток в маточную трубу, а не в полость матки, как при обычном переносе эмбриона, максимально приближена к процессу естественного оплодотворения, которое происходит в норме именно в маточной трубе.
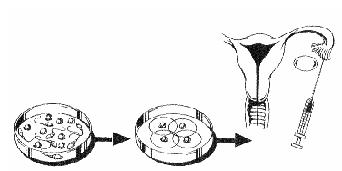
Рисунок 1. Механизм переноса гамет и зигот в маточные трубы.
Что же включают в себя эти процедуры?
ТЕТ включает в себя получение яйцеклеток, оплодотворение их в лаборатории спермой мужа «в пробирке» с последующим переносом эмбриона через 2 дня после оплодотворения в маточную трубу.
ZIFT- это перенос эмбриона через 1 день после оплодотворения, то есть на стадии зиготы. Обе процедуры требуют хирургического вмешательства в виде лапароскопии, во время которой и осуществляется перенос клеток в маточные трубы.
Кому показаны данные методы?
TET и ZIFT могут проводиться любой бесплодной паре в том случае, если маточные трубы проходимы и находятся в нормальном функциональном состоянии, а также в случае отсутствия внутриматочных синехий (спаек), то есть при удовлетворительном состоянии полости матки.
Эти процедуры могут быть показаны также при неэффективность процедуры внутриматочной инсеминации в течение 4-6 циклов.
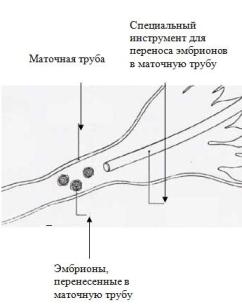
Рисунок 2. Процесс переноса гамет и зигот в маточные трубы.
ТЕТ/ZIFT (перенос гамет, зигот или эмбрионов в маточную трубу) или обычное ЭКО (перенос эмбрионов в сразу в полость матки)?
Всегда возникает вопрос: что же лучше, и в каком случае и что предпринять? Тактика в современной медицине определяется не только медицинскими показаниями, но также и пожеланиями женщины. Например, при прочих равных условиях, при отсутствии противопоказаний для переноса гамет или эмбрионов в маточную трубу, женщина настаивает на выполнении именно этой манипуляции, чтобы максимально приблизить процесс оплодотворения к естественному. Либо категорически от нее отказывается в связи с проведением лапароскопии, то есть оперативного вмешательства. Более того, каждая клиника имеет свои возможности и стоит на определенных позициях относительно того или иного метода.
Однако, ниже будут приведены некоторые факты, которые, возможно, помогут сформировать собственное мнение.
1. Согласно данным некоторых исследований частота имплантации (то есть наступления беременности) при проведении переноса в маточную трубу достоверно выше, чем при переносе в полость матки.
2. Однако, по данным рандомизированных исследований достоверных отличий при использовании переноса в маточную трубу или в полость матки не выявлено.
3. Требуются дальнейшие исследования для определения более точных показаний для включения пациентов в программу TET и проч.
4. Считается, что эффективность того или иного метода также определяется не только квалификацией врача, а также его опытом в отношении использования того или иного метода.
5. Использование методов переноса в маточную трубу достоверно повышает стоимость всей программы за счет включения в нее стоимость лапароскопии.
Таким образом, сторонники данных методов говорят
а) о высокой их эффективности;
б) максимальной приближенности к естественному процессу.
Противники переноса в маточную трубу утверждают, что
а) высокая эффективность программы переноса в маточную трубу связана с тем, что в эту программу включаются практически здоровые пациентки (имеют идеальные маточные трубы и полость матки) и ведущим фактором бесплодия является исключительно мужской — с этим и связана высокая частота наступления беременности;
б) при переносе гамет или эмбрионов используется лапароскопия, которая является хоть и малоинвазивным методом, но тем не менее оперативным вмешательством, не говоря уж о стоимости;
в) врачи-репродуктологи, которые долгое время занимались переносом в полость матки, естественно, делают это лучше (и можно ограничиться лишь переносом в полость матки);
г) при использовании переноса зигот в лаборатории оплодотворенная яйцеклетка находится всего в течение суток, при использовании переноса эмбриона в маточную трубу — в течение 2 суток.
По данным противников переноса в маточную трубу эти сроки не позволяют провести селекцию наилучшего эмбриона, как это можно сделать при переносе в полость матки (на 3-5 день в лаборатории).
В целом данные противоречивы, и выбор того или иного метода определяется каждый раз индивидуально с учетом ряда факторов.
КРИОКОНСЕРВАЦИЯ ГАМЕТ И ЭМБРИОНОВ
Криоконсервация гамет и эмбрионов – это технология, которая позволяет сохранять в специальных низкотемпературных условиях сперматозоиды, яйцеклетки и эмбрионы.
Технология замораживания яйцеклеток является сравнительно новой, однако, к 2007 году во всем мире было рождено уже 200 детей после оплодотворения размороженной яйцеклетки и переноса эмбрионов.
В некоторых случаях, в частности, при онкологических заболеваниях у мужчин и женщин, когда планируется удаление яичников или яичек, а также в случаях, когда необходимо проведение химио- или лучевого лечения, необходимо заранее получить половые клетки и заморозить их отдельно или после оплодотворения. Именно для таких пациентов и предлагаются данные программы. По данным различных лабораторий мира, средняя частота наступления беременности при переносе замороженных эмбрионов составляет около 50%.
Эмбрионы могут быть заморожены на любой стадии своего развития: начиная с однодневного их возраста, заканчивая стадией бластоцисты (5-6 дней), при этом замораживание эмбрионов «старшего» возраста позволяет отобрать наиболее качественные из них.
Каким же образом происходит замораживание и как это возможно?
В настоящее время используется процесс сверхбыстрого замораживания до температуры -196 градусов Цельсия с последующим сохранением при этой температуре в жидком азоте.
Физически этот процесс представляет собой витрификацию, то есть переход жидкости в стеклообразное состояние, минуя стадию кристаллизации. Этого эффекта можно достичь только при очень быстром понижении температуры клеток. Это является очень важным условием, поскольку кристаллы, которые могут образовываться при замораживании, могут просто повредить эмбрионы.
При проведении этой манипуляции обязательно используются криопротектанты двух видов – «просачивающийся в клетку» (например, пропанедиол) и внеклеточные (такие как сукроза и липопротеин). Эти вещества позволяют:
1. Снизить точку замораживания и предотвратить образование внутриклеточных кристаллов («льдинок»);
2. Защитить клетки, взаимодействуя с их мембранами, в процессе изменения их состояния и становления плотными, или ригидными.
В дальнейшем эмбрионы помещаются в специальные емкости, где хранятся при соответствующей температуре в жидком азоте до момента размораживания.
Как размораживаются эмбрионы?
После соответствующей подготовки женщины, проводится полноценная проверка соответствия маркировки замороженных эмбрионов, далее, при комнатной температуре производится их размораживание. Наиболее важным в этом процессе является не время размораживания, а аккуратная дилюция криопротектантов и сохранение после размораживания эмбрионами их первоначальных свойств.
Этический комитет Американского общества Репродуктивной медицины выделил следующие факторы, повышающие частоту наступления беременности при использовании технологии замораживания эмбрионов:
1. перенос оптимального количества эмбрионов для снижения вероятности развития тройни и четверни;
2. перенос эмбрионов в естественном цикле, а не в стимулированном, в котором содержание эстрогенов и прогестерона не превышает нормальные их значения;
3. максимально возможное снижение количества стимулирующих овуляцию препаратов для повышения вероятности наступления беременности.
Риски и неудачи
Наиболее важным аспектом технологии замораживания эмбрионов является тот факт, что некоторые здоровые эмбрионы могут не выживать в результате стресса от быстрого изменения температуры. В среднем, как правило, не выдерживают около 25-50% эмбрионов.
С другой стороны, криоконсервацию можно рассматривать как дарвиновский естественный отбор, в процессе которого выживают «сильнейшие», которые в дальнейшем и будут перенесены.
Другим важным вопросом при использовании этой технологии является вероятность рождения ребенка с наличием какого-либо дефекта. Многочисленные исследования, проведенные с использованием животных, показали, что применение технологии замораживания/размораживания не приводит к рождению дефектных особей. Исследования у людей доказали отсутствие достоверного увеличения количества отклонений у детей, рожденных в результате переноса размороженных эмбрионов, по сравнению с остальными детьми в популяции. Однако, эти аспекты проблемы продолжают интенсивно изучаться, так же, как и возможности для повышения частоты наступления беременности.
В случае наступления беременности в результате переноса размороженного эмбриона, супружеской паре предоставляется право решения относительно судьбы оставшихся эмбрионов. Они могут быть остаться в замороженном состоянии (по современным данным в течение 5-10 лет), могут быть разморожены или могут стать донорскими и быть перенесенными другой бесплодной женщине.
СУРРОГАТНОЕ МАТЕРИНСТВО
Суррогатное материнство - это один из методов ВРТ, при котором вынашивает беременность, полученную «в пробирке» путем оплодотворения яйцеклетки сперматозоидом, суррогатная мать, то есть другая женщина.
Это необходимо в тех случаях, когда у женщины есть возможность получить яйцеклетки, у мужчин - сперматозоиды, однако состояние матки (врожденная или приобретенная патология) или ее отсутствие после перенесенных оперативных вмешательств не позволяет выносить беременность.
При подборе суррогатной матери проводится ее комплексное обследование, оформляется медицинская документация, проводится синхронизация ее менструального цикла с циклом бесплодной женщины для того, чтобы подготовить ее организм к переносу, полученного в результате ЭКО или ИКСИэмбриона.
Программы суррогатного материнства, а также юридические основы для использования этого метода сейчас интенсивно обсуждаются во всем мире, поскольку эта проблема имеет не только медицинские аспекты (в частности, пригодность женщин для суррогатного материнства), но также и ряд этических вопросов, требующих легализации и доуточнения.
Например, до настоящего времени суррогатное материнство запрещено в Австрии, Германии, Норвегии, Швеции, Франции и некоторых штатах США. Не смотря на то, что эта программа используется в Бельгии, Греции, Ирландии, Финляндии, юридической основы ее применение не имеет.
Какие же требования предъявляются к женщинам, планирующим стать суррогатной матерью?
• Возраст 23-35 лет;
• Наличие как минимум одного собственного ребенка;
• Не желающие больше иметь собственных детей;
• Замужем или в гражданском браке;
• Финансово-стабильное материальное положение;
• Имеющие поддержку и одобрение близких для выполнения данной роли;
• Не курящие как минимум 6 месяцев до момента «зачатия»;
• Получающие удовольствие от состояния беременности;
• Имеющие серьезное желание помочь бесплодной паре;
• Женщины с нормальным росто-весовым показателем;
• Согласные на аборт при требовании со стороны супружеской пары, ребенка которой она вынашивает; а также на редукцию эмбриона при многоплодной беременности.
В некоторых странах существуют агентства по подбору суррогатных матерей.
Для примера, ниже представлен весь комплекс услуг, предоставляемым одним из агентств, стоимостью около 25 тыс. долл.
• Предоставление кандидатуры суррогатной матери из базы данных центра суррогатного материнства;
• Психологическая диагностика потенциальной суррогатной матери на предмет психологической пригодности и готовности суррогатной матери к участию в программе суррогатного материнства;
• Комплексное медицинское обследование потенциальной суррогатной матери для подтверждения пригодности к экстракорпоральному оплодотворению, вынашиванию беременности и рождению здорового ребенка;
• Первичная юридическая консультация, составление договора между генетическими родителями и суррогатной матерью с учетом всех возможных нюансов индивидуальной ситуации заказчиков и внесением необходимых пунктов в договор «о вынашивании ребенка»;
• Рекомендации по выбору клиники репродуктивной медицины, других необходимых медицинских учреждений;
• Услуги переводчика в процессе первичного консультирования и составления договора между генетическими родителями и суррогатной матерью.
• Координация и контроль программы, до рождения ребенка и получения всех необходимых документов.
• Компенсация суррогатной маме за весь срок беременности (оплата поэтапная -10% по факту наступления беременности, 90% за 4-6 недель до рождения ребенка- денежные средства перечисляются на расчетный счет суррогатной матери;
• Компенсация суррогатной маме, если родится более одного ребенка;
• Ежемесячное содержание на 9 месяцев беременности – выплачивается помесячно; Медицинское наблюдение во время беременности – стоимость услуг клиники и всех необходимых анализов;
• Медицинское страхование суррогатной мамы от несчастных случаев;
• Оформление документов на ребенка, для дальнейшей подачи в посольство;
• Стоимость контроля и сопровождения программы с момента заключения договора между суррогатной матерью и генетическими родителями (Заказчиками) до пересадки эмбриона к суррогатной матери;
• Стоимость контроля и сопровождения программы с момента заключения договора между суррогатной матерью и генетическими родителями (Заказчиками) до подтверждения факта наступления или не наступления беременности;
• Стоимость компенсации донора, медицинское обследование, стоимость услуг нашего центра.
• Круглосуточное наблюдение куратора за суррогатной мамой, выполнение всей домашней работы, сопровождение к врачу и полный отчет о проделанной работе, с предоставлением отдельного жилья;
•Стоимость медицинских услуг оплачивается дополнительно.
В соответствии с действующим Семейным кодексом РФ (от 8.12.95, раздел 4, глава 10, статья 51, пункт 4, часть вторая): "Лица, состоящие в браке между собой и давшие своё согласие в письменной форме на имплантацию эмбриона другой женщине в целях его вынашивания, могут быть записаны родителями ребёнка только с согласия женщины, родившей ребёнка (суррогатной матери)".
В медицинском учреждении обе стороны (суррогатная мать и будущие родители) подписывают только необходимую медицинскую документацию, однако юридическую сторону вопроса в нашей стране участники данного процесса должны урегулировать самостоятельно при помощи соответствующих служб (заключение договора).
ОВОДОНАЦИЯ
Оводонация, или донорство яйцеклеток, это один из методов ВРТ, при котором для оплодотворения используются яйцеклетки донора.
Впервые этот метод был успешно применен в 1982 году, и к настоящему времени, например, в США ежегодно используется около 15 000 донорских яйцеклеток для оплодотворения. Средняя эффективность ЭКО с использованием этой технологии составляет около 50%.
Каковы же показания к использованию данного метода?
1. Основным показанием к использованию данного метода является отсутствие ооцитов (в которых содержатся яйцеклетки) у женщины, что связано с:
• естественной менопаузой;
• сниженным овариальным резервом (аномалии развития, синдром преждевременного истощения яичников, состояние после удаления или резекции яичников, радио- или химиотерапии).
2. Наличием генетических аномалий ооцитов при нормальном их количестве, что делает невозможным их использование для оплодотворения.
Как правило, донорами яйцеклеток являются либо:
1. родственники пациентки, желающей иметь беременность;
2. специальные доноры, список которых с описанием их рода занятий, внешности, группы крови и пр. можно получить в специализированном медицинском учреждении.
Доноры яйцеклеток не должны быть старше 34 лет, должны иметь собственного здорового ребенка и не иметь никаких ярких внешних особенностей.
Донорам яйцеклеток проводится стимуляция овуляции (их цикл синхронизируется с циклом будущей матери), далее пункция фолликулов для получения яйцеклеток, которые затем проходят все стадии процесса ЭКО.
Ведение беременностей, наступивших после экстракорпорального оплодотворения у женщин с привычным невынашиванием, обусловленным иммунологическими нарушениями
Пациентки, страдающие привычным невынашиванием беременности, составляют группу риска по реализации нарушений имплантации и плацентации в I триместре беременности. Подобные нарушения чаще всего обусловлены иммунными взаимодействиями между эндометрием и клетками развивающегося трофобласта [1–3].
Женщины, которым проводится экстракорпоральное оплодотворение (ЭКО), как правило, имеют гормональные проблемы, страдают хроническими воспалительными заболеваниями и как следствие – спаечными процессами в области малого таза, нередко перенесли одно или несколько оперативных вмешательств на матке, яичниках и трубах. При этом трудности с наступлением беременности, решаемые благодаря использованию вспомогательных репродуктивных технологий, сочетаются с иммунологическими проблемами, что в ряде случаев ведет к повторным ранним репродуктивным потерям. У пациенток с повторными потерями плода формируется так называемый порочный круг, когда иммунопатологический процесс активируется с самых ранних этапов развития беременности [4].
Защитные функции иммунной системы на ранних этапах гестации в виде подавления активности естественных киллеров в эндометрии, продукции блокирующих факторов организмом матери обеспечиваются различными, во многом гормонозависимыми механизмами, при нарушении которых возникают неудачи имплантации либо ранние самопроизвольные прерывания беременности [5].
При аутоиммунных процессах предметом агрессии иммунной системы становятся собственные ткани материнского организма, т.е. имеет место направленность антительного ответа против собственных антигенов. Развивающееся плодное яйцо поражается в результате тромбоза сосудов трофобласта, ограничения его инвазии, а иногда и в результате прямого повреждающего воздействия аутоантител на фосфолипиды формирующейся плаценты [6–9]. При аллоиммунных реакциях иммунный ответ женщины направлен против антигенов эмбриона, полученных от отца, что также препятствует формированию полноценной защитной реакции в эндометрии [2].
В этой связи вопросы предгестационной подготовки, способной нормализовать иммунные взаимодействия в эндометрии и предотвратить каскад патологических изменений, приобретают исключительную значимость, особенно у супружеских пар в программе ЭКО.
Кроме того, схемы стимуляции овуляции с использованием высоких доз гормональных препаратов приводят к изменениям иммунологического, гормонального, гемостазиологического статуса женщины, что требует своевременной диагностики и коррекции. Ведение беременности после ЭКО требует оказания высокотехнологичной медицинской помощи с самых ранних этапов гестации для предотвращения самопроизвольного прерывания.
С учетом изложенного целью проведенного исследования явилась разработка алгоритма диагностики и терапии у женщин с привычным невынашиванием, ауто- и аллоиммунной патологией перед проведением ЭКО.
Материалы и методы исследования
Нами проведено обследование, лечение и проспективное наблюдение 60 супружеских пар с двумя и более потерями беременности в анамнезе, планирующих проведение ЭКО. Всем пациентам проводилось комплексное клинико-лабораторное обследование вне беременности по схеме ОНБ Научного центра акушерства, гинекологии и перинатологии РАМН, включающее: тесты функциональной диагностики, исследования гормонального статуса, определение волчаночного антикоагулянта, антител к хорионическому гонадотропину, биохимических показателей, бактериологическое, вирусологическое обследование, ультразвуковую и рентгенологическую диагностику, генетическое консультирование, исследование спермограммы мужа.
Помимо вышеуказанных были проведены:
• исследование продуктов антигенов главного комплекса гистосовместимости (HLA) I и II классов у супружеских пар – по локусам А, В, С, DR, DQa, DQb;
• исследование циркуляции антител к b>2>-гликопротеину, аннексину, протромбину, фосфатидилхолину, фосфатидилсерину, фосфатидилинозитолу, сфингомиелину, кардиолипину;
• определение активности естественных антикоагулянтов – антитромбина III, протеинов С и S у женщин с выявленной аутоиммунной патологией;
• гемостазиологический контроль с изучением маркеров внутрисосудистого тромбообразования (Д-димеров, растворимых комплексов мономеров фибрина) до наступления беременности и в динамике после получения первых позитивных показателей b-субъединицы хорионического гонадотропина.
Результаты исследования и их обсуждение
После детального обследования в группу наблюдения было отобрано 60 супружеских пар с диагностированными иммунологическими нарушениями, из них 32 с аллоиммунной патологией и 28 с аутоиммунными проблемами. Средний возраст женщин составил 32,0±4,2 года, 66,7% женщин были старше 30 лет.
Проведя анализ соматической заболеваемости у данной группы женщин, мы отметили высокий инфекционный индекс – 4,5±0,21. Заболевания сердечно-сосудистой системы были представлены преимущественно вегетососудистой дистонией по гипотоническому или гипертоническому типу, у одной пациентки имелся пролапс митрального клапана I степени без регургитации; заболевания органов дыхания проявлялись хроническим бронхитом; из заболеваний желудочно-кишечного тракта отмечались гастрит, язвенная болезнь желудка и дискинезия желчевыводящих путей. У 25% пациенток данной группы встречались заболевания мочевой системы в виде хронического пиелонефрита и цистита. Патология щитовидной железы у 5 (8,3%) женщин была представлена аутоиммунным тиреоидитом с явлениями субклинического гипотиреоза.
При анализе структуры гинекологической патологии выявлено, что 30% женщин имели в анамнезе эктопию шейки матки; воспалительные заболевания половых органов были представлены хроническим эндометритом и хроническим сальпингоофоритом у 46,7%; олигоменорея отмечена у 10% женщин.
Гинекологические операции всем пациенткам проводились лапароскопическим доступом: миомэктомия у 3 (5,0%) больных; иссечение внутриматочной перегородки у 1 (1,7%) пациентки; тубэктомия по поводу трубной беременности у 6 (10%); резекция яичника в связи с наличием эндометриоидной кисты у 1 (1,7%); каутеризация обоих яичников у 1 (1,7%), коагуляция очагов наружного генитального эндометриоза у 4 (6,7%) женщин.
Гормональные нарушения в виде гиперандрогении встречались у 20% женщин, причем потеря предыдущей беременности происходила на фоне приема глюкокортикоидов; гиперпролактинемия наблюдалась у 8,3% женщин, недостаточность лютеиновой фазы у 40%.
Абсолютное большинство беременностей (179 – 84% всех беременностей) у обследованных женщин самопроизвольно прервалось в I триместре.
Из них наиболее часто отмечены выкидыши в сроках 5–8 нед беременности – 50,7%. Выкидыши в 9–12 нед встречались несколько реже – 21,6%, анэмбрионии – в 11,7% от числа всех беременностей.
В ходе исследования отобраны 32 супружеские пары с аллоиммунным фактором привычных потерь беременности – с тремя общими аллелями системы HLA и более.
При анализе антигенов системы HLA I класса отмечено статистически значимое повышение частоты встречаемости антигена В35 у мужчин в группе с привычным невынашиванием беременности – частота гена составила 0,162 по сравнению с 0,071 в популяции (p<0,05).
В группе с привычным невынашиванием достоверно реже, чем в популяции, как у мужчин, так и у женщин встречался антиген А11 (p<0,05 и p<0,01 сооответственно), у женщин достоверно реже отмечены антигены В7 (p<0,05), Cw4 (p<0,01), у мужчин – Cw2 (p<0,05).
У пар с HLA-совместимостью по I классу значительно чаще встречаются совпадения антигенов локуса А – 87,7%. Однако наибольшее количество потерь беременности в анамнезе приходится на пары, имеющие совместимость по трем аллелям системы HLA II класса. Так, у 50% пар имелись общие аллели во всех трех локусах. Из оставшихся 16 пар, имеющих общие аллели в двух локусах, преобладали сочетания DQA1 и DQB1.
По встречаемости общих аллелей в локусе преобладает локус DQA1 – 81,3%. При количественном анализе встречаемости аллелей 0201 по локусам DQA1 и DQB1 отмечено преобладание аллеля 0201 у мужчин по локусу DQA1 в 28,1% случаев, по локусу DQB1 в 31,3% случаев. У женщин встречаемость аллеля 0201 была достоверно ниже – 9,4 и 12,5% соответственно. Нами выявлено достоверно значимое повышение частоты встречаемости аллеля 0201 по локусу DQA1 у мужчин по сравнению с данными в популяции (p<0,001).
У пар с выявленной HLA-совместимостью проводился курс предгравидарной подготовки, заключающийся в активной и пассивной иммунизации. Для активной иммунизации использовали лимфоцитоиммунотерапию (ЛИТ) клетками донора на 5–8-й день менструального цикла за 1 мес до предполагаемого проведения ЭКО. Через 4 нед ЛИТ повторяли на фоне проведения ЭКО. После переноса эмбриона назначали иммуноглобулинотерапию внутривенно капельно в виде пассивной иммунизации препаратами 10% иммуноглобулина – гамимун-Н 50 мл, гамунекс 50 мл – или 5% препарата интраглобина 50 мл. При наступлении беременности с самых ранних этапов проводили гемостазиологический контроль с определением маркеров внутрисосудистого свертывания и при необходимости – коррекцию низкомолекулярными гепаринами. С иммуномодулирующей целью с ранних сроков беременности использовали дидрогестерон в дозе 30 мг/сут для подавления реакций отторжения плода до 16 нед беременности. Процедуры ЛИТ повторяли с интервалом 4 нед до 16 нед беременности.
У 28 женщин с аутоиммунной патологией подготовка к беременности включала выявление и обязательное лечение хронических воспалительных процессов в органах малого таза для снижения выраженности аутоиммунизации с последующим назначением антикоагулянтной, антиагрегантной и кортикостероидной терапии.
Среди маркеров аутоиммунной патологии наиболее информативными являлись аутоантитела к кофакторам антифосфолипидных антител – b>2>-гликопротеину, аннексину, протромбину, что согласуется с данными литературы [6, 10]. Так, уже вне беременности нарушения в системе гемостаза, проявлявшиеся гиперкоагуляцией по данным тромбоэластографии, наличием маркеров внутрисосудистого тромбообразования (Д-димера, растворимых комплексов мономеров фибрина), регистрировались у 64,3% женщин, причем позитивная проба на волчаночный антикоагулянт отмечена только у 21,4% женщин. Более чувствительным был тест на выявление антикардиолипиновых аутоантител – в средних и высоких титрах они были выявлены в 75% наблюдений. Тесты на наличие аутоантител к тем или иным кофакторам были позитивными у 89,3% женщин, что, вероятно, свидетельствует о предрасположенности к реализации аутоиммунного процесса с самых ранних этапов беременности.
Программа непосредственной подготовки к ЭКО включала проведение лечебного плазмафереза (ПА) 25% женщин, у которых наблюдалась выраженная активность аутоиммунного процесса, проявлявшаяся изменениями коагуляционных тестов и параметров гемостазиограммы. Лечебный ПА назначался за 1 мес до проведения ЭКО, что позволяло удалить из циркулирующей крови иммунные комплексы, аутоантитела, повысить чувствительность к эндогенным и медикаментозным веществам. В остальных случаях назначали низкомолекулярные гепарины в программе ЭКО после переноса эмбриона (надропарин, эноксапарин, дальтепарин) с продолжением лечения при наступлении беременности [7]. Низкие дозы кортикостероидов (2–4 мг метипреда) и дидрогестерон (30 мг/сут) назначали с целью иммуномодуляции. Повторное проведение лечебного ПА в I триместре беременности потребовалось трем пациенткам.
В целом после проведения ЭКО беременность наступила у 12 (37,5%) женщин с аллоиммунной патологией и у 11 (39,3%) с аутоиммунными нарушениями.
Ведение беременности в I триместре у всех женщин включало тщательный гемостазиологический контроль и последующую коррекцию показателей, в группе с аутоиммунными нарушениями низкомолекулярные гепарины использованы в 90,9% наблюдений, в группе с аллоиммунной патологией – в 25%.
С иммуномодулирующей целью у всех пациенток использован дидрогестерон в дозе 30 мг/сут. В последние годы доказано иммунокорригирующее действие этого препарата через активацию рецепторов прогестерона на иммунокомпетентные клетки эндометрия [5]. Следующим звеном является защитная иммуномодуляция под влиянием прогестерониндуцированного блокирующего фактора, которая заключается в снижении активности естественных киллеров и лимфокинактивированных клеток, индукции синтеза регуляторных цитокинов (интерлейкинов 4, 10), подавляющих процессы отторжения эмбриона и обеспечивающих нормальную инвазию трофобласта. С другой стороны, подавляется продукция цитокинов, вызывающих воспалительные и тромбофилические реакции (факторов некроза опухоли, интерлейкина 1, g-интерферона и др.) [11].
Метипред (метилпреднизолон) назначали пациенткам с аутоиммунным процессом в дозе от 2 до 6 мг/сут в сочетании с внутривенным капельным введением иммуноглобулина в I триместре как минимум однократно в дозе 5 г (50 мл 10% раствора гамимуна или 100 мл 5% раствора интраглобина). Женщинам с аллоиммунными нарушениями продолжены курсы ЛИТ и иммуноглобулинотерапии.
Из 23 женщин после ЭКО с иммунными нарушениями 21 (91,3%) пролонгировали беременность до II триместра. В двух наблюдениях отмечены анэмбрионии у женщин с аллоиммунными нарушениями. При анализе данных установлено, что в одном случае у супруга пациентки был аллель 0201 по локусу DQA1, что многими авторами расценивается как неблагоприятный прогностический признак по развититию анэмбрионии. В группе с аутоиммунной патологией гестационных потерь в I триместре не было.
Таким образом, изучение характера иммунопатологических процессов вне беременности открывает широкие перспективы в подборе индивидуальных схем лечения перед ЭКО, что, по-видимому, позволит повысить эффективность проводимых мероприятий, направленных на наступление и пролонгирование беременности.
Возможные осложнения. Многоплодие
Чтобы повысить вероятность наступления беременности с помощью метода ЭКО, в матку женщины, как правило, переносится несколько эмбрионов (не более трех). Иногда это может привести к развитию многоплодной беременности.
Если плодов в матке развивается больше двух, то выносить такую беременность бывает достаточно сложно. Существуют методы, позволяющие прекратить развитие одного эмбриона, не затрагивая другие. Эта операция называется редукцией плода и проводится под контролем ультразвука. Обычно оставляют два эмбриона. Вероятность благополучно выносить беременность после редукции эмбрионов выше, чем если оставить тройню.
Внематочная беременность
Если после переноса эмбрионов в полость матки появятся слабость, головокружение, ранние признаки беременности, неопределенные или резкие боли в низу живота и т.д., то, возможно, это внематочная беременность, при которой плод развивается не в матке, а, например, в маточной трубе. В этом случае немедленно обратитесь к врачу, поскольку данное состояние представляет угрозу для жизни, так как разрыв трубы может вызвать сильное кровотечение. При внематочной беременности сроком 4 недели и более на УЗИ плодного яйца в полости матки не видно, но проба на беременность (на ХГ) положительная. Внематочная беременность обычно устраняется путем щадящей лапароскопической операции. При возникновении любых, из перечисленных выше симптомов, немедленно обратитесь к лечащему врачу. Запишите телефон клиники и имя доктора на последней странице данной брошюры. Узнайте также телефоны для экстренней связи. Соблюдая все рекомендации врача, вы снизите риск осложнений и повысите шансы на счастливое зачатие.
Синдром гиперстимуляции яичников
Хотя целью вспомогательных репродуктивных технологий является здоровый ребенок, акушерский исход беременностей, возникших с их помощью, осложняется синдромомгиперстимуляции яичников (СГЯ), который остается плохо изученным.
СГЯ – это осложнение сверхфизиологической стимуляции яичников, проводящейся для увеличения количества яйцеклеток и эмбрионов для использования в рамках вспомогательной репродуктивной технологии. Недавно проведенный анализ данных из Израиля за 10 лет установил рост возникновения СГЯ и навел на мысль о существовании «эпидемии» этого осложнения [2]. Тревожен тот факт, что те же авторы [3] также сообщили о высокой частотенеблагоприятных исходов среди 104 беременностей, возникших in vitro и осложненных тяжелым или критическим СГЯ в Израиле между январем 1987 и декабрем 1996 г. Частота выкидышей, преждевременных родов, низкого веса при рождении, гестационного диабета и гипертензии, отслойки плаценты была выше при таких беременностях, по сведениям, поступившим из различных стран.
В данной статье мы рассматриваем основания для ожидания связи между СГЯ и неблагоприятным исходом беременности.
Механизмы взаимосвязи с неблагоприятным акушерским исходом Сверхфизиологическая стимуляция яичников
Существует ряд факторов (клинические характеристики пары, возраст женщины, точность определения беременности), которые затрудняют интерпретацию данных, полученных в различных исследованиях относительного риска выкидыша при самопроизвольном и искусственном зачатии. Вспомогательные репродуктивные технологии, даже при отсутствии явного СГЯ, связаны с сверхфизиологической стимуляцией яичников, результатом которой является более высокий уровень эстрадиола, чем при «натуральном» цикле. СГЯ более вероятен в случаях максимального ответа яичников на стимуляцию [4]. Asch и соавт. [4] обнаружили незначительное влияние пиковых концентраций эстрадиола и количества яйцеклеток на уровень выкидышей. Это говорит о том, что сама по себе степень ответа яичников не повышает риск выкидышей в случаях наличия осложнения в виде СГЯ по сравнению с неосложненными фертильными in vitro циклами.
Патофизиология
Патофизиология тяжелого СГЯ включает глубокую системную сосудистую дисфункцию с повышенной сосудистой проницаемостью, выход жидкости в третье пространство и интраваскулярную дегидратацию. В критических случаях возможны тромбоэмболии, почечная недостаточность и респираторный дистресс–синдром взрослых с последующей гипотензией, гипоксемией и электролитным дисбалансом [5].
Эти явления могут оказывать отрицательное воздействие на раннюю беременность. Системная коагулопатия, отмеченная в некоторых случаях тяжелого СГЯ, может затрагивать процесс имплантации.
Нарушение имплантации может привести к выкидышу или впоследствии манифестировать в виде преэклампсии или плацентарной недостаточности. Все больше и больше становится ясной роль иммунной системы и иммунологических медиаторов при СГЯ. Тяжелый СГЯ связан с высокими уровнями провоспалительных цитокинов и сосудистого эндотелиального фактора роста в сыворотке и асцитической жидкости [6].
Была высказана мысль о том, что преимущественно провоспалительный ответ Th–1 в период имплантации связан со спонтанными выкидышами [7]. Тяжелый СГЯ может быть назван состоянием, наиболее вероятным исходом которого является повышенный риск выкидыша.
Типичные взаимодействия. Взаимосвязь СГЯ и неблагоприятного исхода беременности объясняется общими для них факторами риска. Пациентки с синдромом поликистозных яичников с большей вероятностью дают гиперреакцию на гонадотропную стимуляцию, что включает их в группу повышенного риска развития СГЯ [8]. Также у них последующее вспомогательное репродуктивное лечение без использования агонистов гонадотропин–рилизинг гормона (АГТРГ) может оказаться неэффективным [9]. Повышенный риск выкидышей у женщин с синдромом поликистозных яичников связывали с гиперсекрецией лютеинизирующего гормона, которая может быть скорректирована применением АГТРГ для подавления гипофиза [9], а не с повышенным риском СГЯ.
Было проведено сравнительное исследование 332 циклов у женщин с нормальной морфологией яичников и 97 циклов у женщин. получающих АГТРГ в рамках терапии и имеющих поликистозно измененные яичники без клинических проявлений, но подтвержденные при УЗИ [10]. В группе с измененной морфологией яичников СГЯ развивался чаще (10,3 vs 0,3%), но различий в риске выкидышей не было (6,9 vs 11,1%).
Возможно, у некоторых женщин есть генетически определенная склонность к развитию и СГЯ, и неблагоприятногоакушерского исхода из–за отклонений в цитокиновом профиле, влекущем изменения в выработке цитокинов и балансе невоспалительных и воспалительных цитокинов. Генный полиморфизм был описан для гена ФНО–a, некоторые аллели которого связаны с повышенной экспрессией этого провоспалительного цитокина [11]. Преобладание аллели 1 ФНО может объяснить увеличенную экспрессию м–РНК ФНО–a при пре–эклампсии [11]. Уровень ФНО–a в сыворотке и асцитической жидкости у женщин с СГЯ повышался [6], но преобладание генного полиморфизма ФНО–a среди женщин с СГЯ не изучалось.
СГЯ с началом во второй половине лютеиновой фазы («поздний» СГЯ) характеризуется выделением человеческого хорионического гонадотропина имплантировавшимся зародышем и связан с зачатием [12]. Уровень человеческого хорионического гонадотропина при многоплодной беременности выше, чем при одноплодной, что объясняет большую частоту возникновения позднего СГЯ, чем раннего СГЯ или его отсутствия у подобных женщин. Более частое возникновение многоплодной беременности – еще одна причина для ожидания неблагоприятного исхода при наличии осложнения в виде СГЯ, чем при его отсутствии. Многоплодные беременности находятся в группе максимального риска по развитию преждевременных родов и низкого веса при рождении по сравнению с одноплодными [13].
Исследования исходов беременностей. Очевидно, что есть теоретические обоснования для наличия связи между СГЯ и неблагоприятным исходом беременности. Однако количество литературы по этой теме ограничено и невозможно сделать четкого заключения. В дополнение к исследованию Abramov и соавт. [3], два других [8,14] посвящены изучению частоты выкидышей при in vitro фертильных циклах, осложненных СГЯ. И только в одном из них сравниваются циклы с СГЯ и без него (контрольная группа). Chen и соавт. [14] не обнаружили значимых различий в частоте выкидышей между циклами с СГЯ и без него (4 из 15 (26,7%) vs 19 из 110 (17,2%) соответственно). MacDougall и соавт. [8] доложили о 4 случаях выкидыша из 14 (28,6%) in vitro беременностей, осложненных СГЯ. Данные о беременностях одного срока без СГЯ были получены только Caspi и соавт. [15], которые отметили более высокий уровень выкидышей в ХГТ–циклах с СГЯ (10 из 29 (34,5%) vs 20 из 114 (17,5%) соответственно). В двух других исследованиях [16,17] изучали частоту выкидышей у пациенток с СГЯ после терапии гонадотропином. Schenker и Weinstein [16] сообщили об уровне выкидышей 40% (4 из 10), а Rabau и соавт. [17] – о 25% (1 из 4). Достоин внимания тот факт, что большинство этих исследований не заявляют уровень выкидышей в качестве определяющей первичного исхода. Все эти исследования, кроме двух, недостаточно контролированы и за исключением Abramov и соавт. [3] представляют данные, полученные на малом количестве пациентов. С 1 января 1995 г. по 30 сентября 1998 г. службой искусственного оплодотворения Бристольского университета была произведена 41 беременность, осложнившаяся умеренным или тяжелым СГЯ. Частота выкидышей значительно не различалась между этой группой и контрольной, состоящей из 501 беременности в результате вспомогательных методов у женщин моложе 40 лет без гидросальпинга и СГЯ. Количество самопроизвольной гибели плода значительно не различалось между двумя группами (табл. 1).
В литературе не обнаружено ни одного исследования, кроме Abramov и соавт., описывающих перинатальный исход in vitro беременностей, осложненных СГЯ. В нашем собственном центре мы параллельно обследовали 36 родоразрешений осложненных СГЯ беременностей и 546 – не осложненных (женщины были моложе 40 лет). В группе с СГЯ чаще встречалась многоплодная беременность и преждевременные роды, но различия не были статистически достоверными (табл. 2).
Медиана веса новорожденных от матерей с СГЯ была значительно ниже по сравнению с контролем, но в случае одноплодной беременности разница не была значимой.
Хотя данные Abramov и соавт. [2,3] показывают связь между СГЯ и выкидышами, они не провели сравнения с израильскими данными о частоте выкидышей при беременностях без СГЯ. Риск выкидыша у их пациенток выше по сравнению с общей in vitro популяцией из разных стран в разные временные промежутки за последнее десятилетие. Однако такие факторы, как существующее предубеждение, возраст пациентки, критерии для диагностики беременности, наличие синдрома поликистозных яичников и случаи многоплодной беременности, затрудняют оценку их данных из–за отсутствия равнозначной контрольной группы. Единственное исследование, изучавшее in vitro беременности и включившее контрольную группу [14], не обнаружило значительных различий в частоте выкидышей между циклами с и без СГЯ, что согласуется с нашими данными. Различия между результатами нашего контролируемого исследования и исследования Abramov и соавт. [3] могут быть связаны с большей частотой многоплодной беременности или, возможно, большей тяжестью СГЯ в группе Abramov. Наконец, большая частота низкого веса новорожденных и преждевременных родов у женщин с СГЯ в нашем исследовании могла быть связана с большим количеством многоплодных беременностей в этой группе.
Заключение
Остается без ответа вопрос о том, оказывает ли СГЯ сам по себе какие–либо нежелательные эффекты на развивающуюся беременность. Если возможно продемонстрировать, что СГЯ неблагоприятно влияет на исход беременностей, возникших с помощью вспомогательных репродуктивных технологий, то он не только будет иметь значение для акушерства, но и значительно повлияет на преобладающие режимы для гиперстимуляции яичников, которые используются в практике вспомогательной репродукции. Был выполнен более «мягкий» стимулирующий режим, на который не последовало максимального ответа яичников, с целью сделать процесс более физиологичным и сократить риск ближайших и отдаленных последствий сверхфизиологической стимуляции яичников [18]. Если исследования покажут, что акушерский исход беременностей, осложненных СГЯ, окажется хуже, чем при беременностях без СГЯ, это даст аргумент в пользу отказа от максимальной стимуляции яичников. На данный момент, единственные контролируемые данные не подтверждают наличие связи между СГЯ и плохим акушерским исходом. Однако проблема остается нерешенной и требует проведения исследований, сравнивающих беременности, возникшие с использованием вспомогательных репродуктивных технологий и осложнившихся СГЯ, с равнозначной контрольной группой.