Бронхиальная астма и ее лечение
РЕФЕРАТ НА ТЕМУ:
Бронхиальная астма и ее лечение
2009
БРОНХИАЛЬНАЯ АСТМА (Asthma bronchiale)
Бронхиальная астма представляет собой заболевание аллергической природы, проявляющееся приступами одышки экспираторного типа. Одышка возникает вследствие диффузного нарушения проходимости бронхов (спазм мелких бронхов, сопровождающийся отеком слизистой оболочки с выделением в просвет бронхов густого вязкого секрета).
Заболевание бронхиальной астмой возможно в любом возрасте, часто возникает у детей до 10 лет и в возрасте 20—40 лет. Мужчины страдают, по-видимому, несколько чаще.
Этиология и патогенез бронхиальной астмы сложны и недостаточно изучены. Являясь по своей сущности аллергическим заболеванием, она развивается в результате повышенной чувствительности (или сенсибилизации) организма к различным аллергенам. Аллергены могут поступать в организм из внешней среды (экзо-, или гетероаллергены) и возникать в самом организме"(эн-до-, или аутоаллергены).
В первой группе аллергенов различают инфекционные и неинфекционные. К последним относятся аллергены: а) растительного происхождения (пыльцевые), чаше всего поступающие через дыхательные пути (заболевания, обусловленные сенсибилизацией пыльной, называются поллинозами; протекают в виде сенной лихорадки); б) промышленного происхождения (пестициды, полимеры, хлопковая и шерстяная пыль и др.); в) бытовые (комнатная пыль); г) животного происхождения (шерсть собак, кошек, пух птиц); аллергенными свойствами обладают также некоторые насекомые (бабочки, жуки, клещи, клопы, тараканы, мухи, их личинки и куколки); д) пищевые (рыба, раки, яйца, молоко, шоколад, лук и др.); е) лекарственные (антибиотики, сульфаниламидные препараты, новокаин и др.). Антибиотики могут выступать в роли аллергенов не только при применении их с лечебной целью, но и при контакте с ними в процессе производства или при проведении инъекций (у медицинских сестер). Неинфекционные аллергены могут проникать в организм различивши путями: ингаляционным (пыль, продукты химического производства, частицы тел насекомых и т. д.), энтеральным (лекарственные вещества, пищевые продукты), парентеральным (сыворотки, вакцины, лекарственные средства).
Инфекционными аллергенами могут быть бактерии, вирусы, грибы (плесень), гельминты, простейшие.
Роль аутоаллергенов при бронхиальной астме еще мало изучена. По-видимому, аутоаллергены могут возникать при инфекционно-воспалительных процессах в бронхах и легких как продукты денатурации тканевых белков под влиянием бактерий и вирусов. Следует учитывать возможность возникновения аутоаллергенов при внелегочных воспалительных процессах, прежде всего при очаговых инфекциях (холецистите, тонзиллите, воспалении околоносовых пазух и др.), а также при неинфекционных процессах (ожогах, отморожениях и др.).
Возможна сенсибилизация и несколькими аллергенами, а разрешающим фактором может быть другой аллерген (парааллерген). Таким образом, при бронхиальной астме могут наблюдаться различные типы аллергических реакций (аллергия, парааллергия, аутоаллергия).
Не все перечисленные выше аллергизирующие факторы являются собственно аллергенами, некоторые из них представляют собой гаптены или полугаптены (это прежде всего относится к промышленным аллергенам). Так, пестициды, полимеры и пластмассы проявляют свое аллергическое действие благодаря проникновению в клетку и соединению с нуклеопротеидами и белками цитоплазмы, после чего в виде аллергена попадают в кровь.
При всем разнообразии этиологических факторов особое значение в развитии бронхиальной астмы имеет инфекционное начало и прежде всего сенсибилизирующее влияние острых и хронических воспалительных процессов в дыхательных путях, играющих основную роль как в развитии бронхиальной астмы, так и в обострении ее. По данным П. К. Булатова, инфекция, локализующаяся в бронхах и легких, в 98 % случаев предшествует первому приступу бронхиальной астмы. Наиболее важное значение следует придавать острому и хроническому бронхиту, острым респираторным заболеваниям, пневмонии, Необходимо учитывать роль других инфекционных процессов, в частности туберкулеза (на что указывал Ф. Г. Яновский), а также аутоиммунных нарушений.
Полагают, что перечисленные выше факторы действуют лишь в условиях наследственной предрасположенности к аллергическим заболеваниям, при изменении эндокринного фона (на это указывают случаи приступов бронхиальной астмы, возникающих в период менструации, при базедовой болезни), после перенесенного нервно-психического потрясения, при изменении метеорологических условий и т. д.
В последнее время большое внимание уделяется патохимическим механизмам аллергического процесса при бронхиальной астме. Так, реакция антиген — антитело сопровождается повреждением тканевых базофилов, в результате чего освобождаются различные биологически активные вещества, в частности медленно действующие вещества анафилаксии (SRS — А) или медленно реагирующая субстанция (МРС). Последняя и обусловливает спазм неисчерченной мышечной ткани бронхов, отек слизистой оболочки и повышение секреции желез слизистой оболочки бронхов — дискринию. В патогенезе инфекционно-аллергической формы бронхиальной астмы имеет значение, по-видимому, не только выработка антител, но и образование сенсибилизированных лимфоцитов к антителам бактерий-возбудителей и пораженных тканей.
В последнее время появились данные о роли в патогенезе некоторых форм бронхиальной астмы неиммунных механизмов, при этом предполагается, что заболевание возникает вследствие воздействия аллергена непосредственно на различные ферментные системы тканей-мишеней. Определенное значение имеют также наследственные факторы: частичная блокада (З-адренергических рецепторов, недостаточность коркового вещества надпочечников.
Патоморфология. У лиц, умерших вследствие асфиксии, обнаруживается вздутие легких. В бронхах — тягучее стекловидное содержимое, образующее как бы слепки бронхов. В нем имеется большое количество эозинофильных гранулоцитов, лимфоцитов, а также спирали Куршманнг, кристаллы Шарко — Лейдена. Отмечается эозинофильная инфильтрация стенок бронхов, утолщение базальной мембраны их слизистой оболочки, гипертрофия мышечных волокон. В связи с тем что смерть при бронхиальной астме наступает в результате различных осложнений или сопутствующих заболеваний (пневмонии, эмфиземы легких, пневмосклероза, бронхоэктазов, изменений в сердце, застойных явлений и т. д.), на вскрытии находят соответствующие изменения.
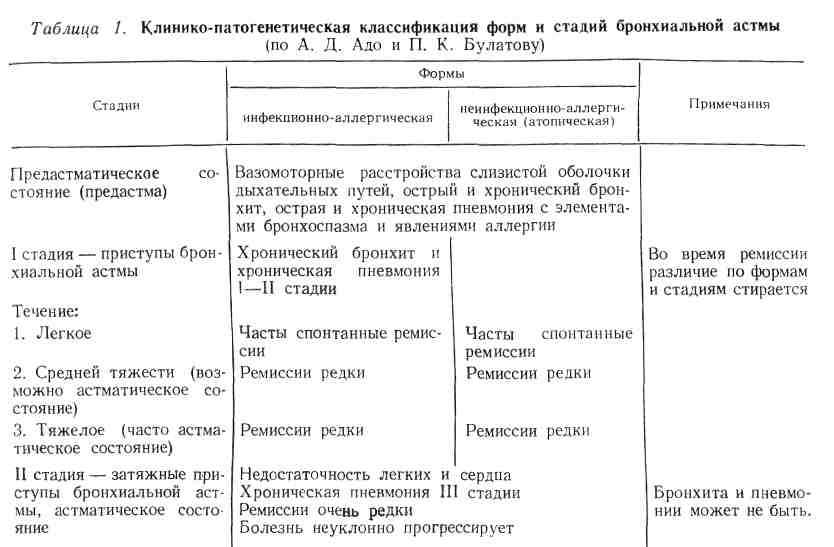
Клиника. Клинические проявления и течение бронхиальной астмы отличаются многообразием, что вызывает необходимость ее классификации. В табл. 1 представлена классификация, предложенная А.Д. Адо и П.К- Булатовым (1969).
Согласно этой классификации выделяют две основные формы бронхиальной астмы: инфекционно-аллергическую и неинфекционно-аллергическую (атопическую) '. Первая форма (наиболее распространенная) связана с сенсибилизацией организма к бактериальным аллергенам, в том числе к аллергенам условно-патогенных микроорганизмов, находящихся в дыхательных путях, а также в очагах инфекции. Поэтому развитие ее чаше всего обусловлено наличием хронических воспалительных процессов в полости носа, околоносовых пазухах, носоглотке, бронхах и легких; важное значение имеют острые инфекционные (в том числе вирусные) заболевания (пневмония, грипп и др.). Полагают, что в основе этой формы бронхиальной астмы лежит аллергия замедленного типа. Атоническая форма наблюдается у лиц с повышенной чувствительностью к аллергенам неинфекционного происхождения, а также с наследственной предрасположенностью к аллергическим заболеваниям. При небактериальной сенсибилизации наблюдается преимущественно аллергия немедленного типа, Помимо клинических форм различают стадии бронхиальной астмы, которые отражают ее клиническое течение.
Предастматические состояния: вазомоторные расстройства в слизистой оболочке дыхательных путей, острый и хронический бронхит, острая и хроническая пневмония с элементами бронхоспазма и клиническими проявлениями аллергии (эозинофилией, положительными результатами кожных тестов с экстрактами аллергенов и т. д.). Выраженных приступов удушья еще нет. Однако уже в этом периоде, особенно при инфекционно-аллергической форме бронхиальной астмы, у больных может появляться затрудненное, свистящее дыхание при физической нагрузке и горизонтальном положении, приступообразный лающий, коклюшеподобный кашель со скудной стекловидной мокротой, особенно в ночное зремя.
По мере развития заболевания (как инфекционной, так и неинфекционной этиологии) появляются приступы удушья.
В I стадии течение может быть легким, средней тяжести и тяжелым. Постепенно состояние ухудшается, ремиссии становятся более редкими, приступы — затяжными. При инфекционной форме бронхиальной астмы часто диагностируется хронический бронхит. Во II стадии заболевание приобретает прогрессирующий характер. Ремиссии очень редки. Наблюдаются все более затяжные астматические состояния. В дальнейшем развивается деструкция слизистой оболочки бронхов с вовлечением интерстициальной ткани легких, развитием хронической эмфиземы, хронического слипчивого плеврита с сопутствующими изменениями в бронхолегочных лимфатических узлах. Обычно отмечается выраженная недостаточность легких и сердца.
Основным клиническим проявлением заболевания являются приступы удушья. Чаще всего они возникают ночью. Блестящее описание бронхиальной астмы дано С. П. Боткиным в клинической лекции. Типичный приступ чаще всего начинается ощущением заложенности в носу, кашлем, стесненным дыханием. Вдох и особенно выдох все более затрудняются. Наблюдается напряжение мышц брюшного пресса, лестничных, грудино-ключично-сосцевидных, грудных. Дыхание становится шумным и сопровождается дистанционными хрипами жужжащего и свистящего характера. Больной принимает вынужденное положение (сидит, опираясь на руки), при этом фиксируется плечевой пояс: плечи приподняты и сдвинуты вперед, голова как бы втянута в плечи, грудная клетка находится в инспираторном состоянии, подвижность ее резко ограничена. Дыхание затруднено и углублено, но не учащено, а нередко даже замедлено (10—12 в 1 мин). Часто отмечается цианоз губ, щек, кончика носа; синюшность может приобретать лиловатый и даже черноватый оттенок.
При обследовании легких нередко определяется перкуторный звук с тимпаническим оттенком. Аускультативные данные свидетельствуют о неравномерности вентиляции — выявляются участки резко ослабленного и жесткого дыхания. Выслушиваются сухие свистящие и жужжащие хрипы. При покашливании, а также во время длительного приступа характер этих данных может изменяться.
Пульс учащен, сердечная тупость не определяется (сердце прикрыто эмфизематозно раздутыми легкими), температура тела нормальная, иногда может повышаться до 38—39 °С. В связи со значительным повышением внутригрудного давления на высоте вдоха во время приступа наблюдается вздутие шейных вен. На ЭКГ во II и III стандартных отведениях отмечается увеличенный заостренный уширенный зубец Р.
При тяжелых, часто повторяющихся приступах бронхиальной астмы, особенно во время астматического состояния, может наблюдаться повышение артериального давления.
Продолжительность приступа различна. Приступ может закончиться быстрым отхождением вязкой слизистой мокроты серого цвета и восстановлением нормальной частоты дыхания, однако у ряда больных наблюдается более медленное (в течение нескольких часов) уменьшение и исчезновение одышки. Иногда развивается астматическое состояние, при котором приступ не проходит в течение многих часов, дней и даже недель, либо после короткого перерыва начинается новый приступ. Астматическое состояние представляет собой наиболее тяжелое течение бронхиальной астмы, которое следует рассматривать как проявление тяжелой асфиксии, связанной с диффузным нарушением проходимости бронхов. При этом может наблюдаться обтурация бронхов вязкой слизью вплоть до развития синдрома «немого легкого». Вследствие длительного нарушения альвеолярной вентиляции возникает прогрессирующая гипоксия, гиперкапния и респираторный ацидоз, что может вызвать развитие ацидотической комы; возможны легочная гипертензия и синдром острого легочного сердца. В этом состоянии спазмон симпатолитические средства нередко малоэффективны. Астматическое состояние может привести к смерти. В настоящее время в патогенезе астматического состояния придают значение блокаде р>2>-адренергических рецепторов, развивающейся в связи с частыми обострениями заболевания, наличием воспалительных процессов в органах дыхания и, повидимому, в результате применения адреномиметиков с лечебной целью. Полагают, что при превращении адреномиметиков в организме происходит накопление промежуточных продуктов, которые не стимулируют, а блокируют р>2>-адренергиче-ские рецепторы.
Течение бронхиальной астмы разнообразно. Частота приступов и их тяжесть могут быть различными. Во время приступа, особенно затяжного, и при status asthmaticus состояние тяжелое. Между приступами состояние относительно благоприятное (если нет заболеваний бронхов и легких).
Частые, большой продолжительности приступы, а также упорные астматические состояния способствуют развитию пневмонии, пневмосклероза, эмфиземы легких, недостаточности легких и легочного сердца, что как бы стирает приступообразный характер.заболевания, так как одышка становится постоянной, лишь с периодическим усилением.
Наблюдения последних лет свидетельствуют о более тяжелом течении аллергических заболеваний вообще и в частности бронхиальной астмы, которая может приобретать прогрессирующий характер (более частые и интенсивные приступы с развитием астматического состояния и нарастающей гипоксии). В некоторых случаях это приводит к смерти. Редко смерть наступает при клинических явлениях, напоминающих анафилактический шок. Особенности течения бронхиальной астмы определяют прогноз, а также трудоустройство больных.
В связи с особенностями патогенетических факторов, принимающих участие в развитии бронхиальной астмы, целесообразно выделять клинические варианты этого заболевания, что имеет значение и при проведении лечебных мероприятий.
Дисгорлюнальный вариант может быть обусловлен либо гликокортикоидной недостаточностью, либо влиянием женских половых гормонов. В первом случае обнаруживается стероидная зависимость, при которой попытка отмены или уменьшения суточной дозы гликокортикостероидов приводит к ухудшению состояния и нарастанию симптомов обструкции бронхов. На роль женских половых гормонов в развитии бронхиальной астмы указывает учащение приступов ее, ухудшение состояния больных во время менструации, беременности, в климактерическом периоде.
При нервно-психическом варианте бронхиальной астмы в возникновении приступов играют роль психическая травма, неблагоприятные жизненные ситуации, истощающее нервное напряжение, сексуальные расстройства. При этом следует придавать значение травмам головного мозга, гипоталамическим нарушениям. Возможен условно-рефлекторный генез приступов.
Адренодефицитный вариант обусловлен врожденной или приобретенной блокадой β-гадренорецепторов. Существенно; значение при этом имеют чрезмерное применение адрекомиметических средств, вирусные инфекции, длительное с частыми обострениями течение астмы, гипоксия, ацидоз, эндогенная гиперкатехоламинемия, связанная с различными стрессовыми ситуациями. Для этого варианта характерна связь приступов удушья с неблагоприятными метеорологическими факторами холод, ветер, перемена погоды), чрезмерным физическим напряжением, воздействием резких запахов.
Различают также ваготонический вариант заболевания, который характеризуется выделением значительного количества мокроты (бронхорея), одышкой, усиливающейся в ночное время и в положении лежа, нечетко выраженной картиной приступов, низкой активностью сывороточной холинэстеразы. Этот вариант встречается преимущественно у лиц пожилого возраста, положительный эффект при нем оказывают антихолинергические препараты (атропин).
В свое время была описана так называемая «аспириновая астма», которая характеризуется триадой симптомов; бронхоспазм, рецидивирующий полипоз носа, непереносимость нестероидных противовоспалительных препаратов.
Диагноз и дифференциальный диагноз. Диагноз бронхиальной астмы ставят на основании характерных приступов удушья, сопровождающихся затрудненным выдохом, сухими свистящими хрипами я выделением характерной мокроты, содержащей эозинофильные гранулоциты, спирали Куршманна и кристаллы Шарко — Лейдена, а также эозинофилией.
Однако трудности могут возникнуть при клинической интерпретации начальных признаков заболевания. Первым его проявлением в ряде случаев может быть приступ. Но часто развитию типичных приступов бронхиальной астмы предшествуют нерезко выраженные клинические проявления, иногда в виде пароксизмов кашля. О заболевании свидетельствует эозинофилия в крови и наличие эозинофильных гранулоцитов в мокроте.
Распознавание заболевания может быть затруднено у пожилых людей при атеросклеротическом кардиосклерозе, когда наряду с бронхиальной может наблюдаться и сердечная астма. Приступы последней, в отличие от бронхиальной астмы, чаще появляются при физическом напряжении (иногда ночью), сопровождаются не столько явлениями затрудненного дыхания, сколько ощущением недостатка воздуха. Отмечается поверхностное дыхание, а при развитии отека легких — выделение жидкой, иногда пенистой мокроты розового цвета, наличие влажных хрипов при аускультации легких, расширение сердца, изменение уровня артериального давления и т. д. Однако, как указывал С. П. Боткин, к сердечной астме могут присоединяться явления, характерные для бронхиальной: удлиненный выдох и свистящие хрипы, т. е. при сердечной астме также может наблюдаться нарушение проходимости бронхов, что затрудняет правильную интерпретацию приступа.
При распознавании бронхиальной астмы необходимо прежде всего установить ее клиническую форму (атопическая или инфекционно-аллергическая), что имеет существенное значение для оценки клинического течения заболевания.
При проведении дифференциальной диагностики необходимо учитывать ряд заболеваний, осложняющихся развитием так называемого бронхообструктивного синдрома, который проявляется приступами одышки, удушливым кашлем и хрипами, нередко слышимыми на расстоянии.
В основе этих явлений лежат различные формы нарушения бронхиальной проходимости: воспалительный отек бронхов, задержка патологического содержимого в просвете их, повышенная продукция бронхиального секрета, нарушение тонуса стенки трахеи и бронхов, бронхоспазм в результате застоя в сосудах малого круга кровообращения либо как проявление аллергической реакции, нарушение топографии бронхов,
В связи с этим бронхообструктивный синдром может наблюдаться при хроническом бронхите, эмфиземе легких, раке легкого у лиц, перенесших резекцию легкого, при заболеваниях, сопровождающихся увеличением внутригрудных лимфатических узлов (саркоидоз) либо нарушением гемодинамики в малом круге кровообращения (сердечная астма),
Πрогноз при бронхиальной астме зависит от многих факторов. При атонической форме прогноз более благоприятный, особенно тогда, когда удается выявить специфический аллерген и устранить контакт с ним; в таких случаях можно добиться выздоровления или длительной ремиссии. При инфекционно-аллергической форме прогноз зависит от характера заболевания, на фоне которого развивается астма, а также от стадии астмы, тяжести клинических проявлений, возраста больных, течения и наличия осложнений.
Трудоспособность при атонической форме нарушается в периоды обострений и при развитии осложнений. В ряде случаев может возникнуть вопрос о трудоустройстве (если на работе имеется контакт с аллергеном). При ивфекционно-аллергической форме трудоспособность нарушается у многих больных (в большей или меньшей степени), нередко возникает необходимость определения им группы инвалидности.
Лечение при бронхиальной астме представляет собой сложную задачу. Прежде всего оно должно быть комплексным, с широким применением лекарственных средств (табл. 2). Поскольку это заболевание по существу аллергическое, необходима противоаллергическая терапия с учетом особенностей течения астмы и наличия осложнений со стороны бронхов, легких, сердца. Важным моментом является купирование приступа.
Одним из основных лечебных мероприятий при бронхиальной астме является определение аллергена и, по возможности, устранение его влияния, что практически очень сложно. Иногда эффективен «барьер» между аллергеном и организмом (маски, резиновые перчатки и т. д.). Необходимо прекратить прием лекарственных средств, которые могут явиться аллергенами для данного больного.
Существенное значение имеет борьба с инфекцией (прежде всего острыми и хроническими заболеваниями бронхов и легких, а также очаговой инфекцией). Особенно важна санация носоглотки и околовосовых пазух, включая и оперативное вмешательство. Введение антибиотиков надо начинать с осторожностью, предварительно расспросив больного о результатах применения антибиотиков раньше, а также начинать введение с пробной дозы и в комбинации с десенсибилизирующими средствами.
В последние годы разрабатывается специфическая десенсибилизация, которую можно проводить при астме, особенно вызванной бактериальными аллергенами. В ряде случаев эффективно лечение вакциной, приготовленной из культур бактерий, выращенных из мокроты или смыва из зева больного. При атонической форме применяется также специфическая гипосенсибилизация, осуществление которой на практике очень сложно.
Возможна также неспецифическая десенсибилизация: аутогемотерапия, лаковая кровь (гемолизированная кровь больного), гамма-глобулин, внутривенное введение натрия тиосульфата (10 мл 30% раствора), кальция хлорида.

В последние годы практическое применение получила терапия кортикостероидами: преднизолоном, триамцинолоном, дексаметазоном. Эти препараты действуют противовоспалительно, уменьшают проницаемость стенки сосудов и экссудацию, тормозят пролиферацию соединительнотканных элементов, повышают чувствительность адренорецепторов к действию экзо- и эндогенных адреностимулирующих веществ. Кортикостероидная терапия требует тщательного наблюдения за больным. Многие клиницисты отрицательно относятся к широкому применению кортикостероидов при лечении бронхиальной астмы. Если в ранних стадиях заболевания эффективен относительно короткий курс лечения, то при тяжелом течении приходится назначать более высокие дозы препарата (до 40—60 мг преднизолона), и затем в течение длительного времени больной должен принимать поддерживающие дозы, а это может привести к ряду осложнений.
Однако нередко назначение кортикостероидов оказывается единственно действенной помощью больному, особенно при среднетяжелом и тяжелом течении заболевания и прежде всего при купировании затяжных приступов. В этих случаях для выведения больного из тяжелого астматического состояния кортикостероиды целесообразно вводить парентерально: гидрокортизон (75—125 мг) внутривенно, преднизолон (30 мг) внутримышечно. При необходимости более или менее продолжительного назначения кортикостероидов для уменьшения побочных явлений, и в частности угнетения функции надпочечников, рекомендуется альтернирующая методика их применения, когда препарат назначают через день или дают три дня подряд с перерывом 3—4 дня. Однако у некоторых больных в перерыве возобновляются симптомы заболевания.
Средством ингаляционной терапии, оказывающим активное местное действие и не обладающим побочными эффектами, является бекотид (содержит кортикостероид беклометазона дипропионат). В настоящее время чаще применяют бекломет.
В период снижения дозы или отмены кортикостероидов рекомендуют назначать средства, потенцирующие их действие — аскорбиновую кислоту, хингамин (резохин) и стимулирующие функцию надпочечников — этимизол. Этимизол в последнее время рекомендуют применять при лечении бронхиальной астмы как препарат, стимулирующий подкорковые вегетативные центры и функцию надпочечников. Он обладает бронхорасширяющим, противовоспалительным, противоаллергическим и иммунодепрессивным действием. Его назначают по 1,5 мл 1,5 % раствора внутримышечно-2—3 раза в сутки на протяжении двух недель или внутрь по 0,05—0,1 г три раза в день. Курс лечения 2— 4 недели.
Цитостатические препараты — азатиоприн (имуран), меркаптопурин, хотя и обладают противовоспалительным и противоаллергическим действием, однако не получили широкого распространения, так как они вызывают побочные явления. Применение производных 4-аминохинолина (хингамина и др.) в общем недостаточно эффективно.
Назначают также средства, воздействующие на патохимические механизмы аллергического процесса, прежде всего антигистаминные: димедрол, диазолин, супрастин, дипразин (пипольфен) и др. Рекомендуется следующая пропись: димедрол — С,05 г, эуфиллин — 0,15 г, эфедрин — 0,015 г, папаверин — 0,02 г, фенобарбитал— 0,02 г (по 1 порошку три раза в день). Наиболее эффективен димедрол в аэрозолях, а также внутримышечно. Антигистаминные средства эффективны преимущественно при обострении атопической формы заболевания, в случаях поллиноза или при аллергии к домашней пыли.
В последнее время рекомендуется применение кромолина-натрия (интала), который является антагонистом медленно реагирующей субстанции (МРС), гистамина, брадикинина и др. Препарат не купирует приступ, а предупреждает его. Применяется в виде ингаляций. При применении кромолина-натрия можно уменьшить дозу кортикостероидов или даже полностью отменить их. Препарат наиболее эффективен при атопической форме бронхиальной астмы. Не рекомендуется его отменять внезапно.
С целью купирования приступов легкой и средней тяжести применяют бронхорасширяющие средства. Известны три группы таких лекарственных препаратов: а) адреномимегики — вещества, возбуждающие окончания симпатических нервов (адреналин и его производные); б) антихолинергические средства, или холиноблокаторы,— вещества, блокирующие м-холинореактивные системы (атропин, метацин); в) вещества, действующие непосредственно на неисчерченную мышечную ткань бронхов (эуфиллин).
Среди препаратов первой группы длительное время применялся адреналин. Однако, будучи стимулятором как а-, так и β-адренорецепторов, он наряду с бронхорасширяющим эффектом вызывает тахикардию и повышение артериального давления, а также увеличивает потребность миокарда в кислороде в условиях гиповентиляции и артериальной гипоксии, обусловливает расширение сосудов бронхов, что усиливает отек их слизистой оболочки и приводит к задержке секрета (синдром замыкания легких). Особенно опасно его применение в пожилом возрасте, тем более при коронарной недостаточности и недостаточности сердца. При длительном применении адреналин может вызвать обратный эффект — спазм бронхов. Имеются сведения, что одной из причин смерти во время астматического состояния является передозировка адреналина. Поэтому предпочитают применять синтезированные в последнее время адреномиметические препараты, избирательно стимулирующие β-адренорецепторы, например изадрин (новодрин, изупрел, эуспиран). Изадрин по своему бронхорасширяющему эффекту превосходит адреналин, усиливает функцию реснитчатого эпителия, повышает секреторную деятельность железистых клеток слизистой оболочки бронхов и понижает сопротивление в сосудах малого круга кровообращения. Выраженным избирательным действием на р>2>-адренорецепторы бронхов обладает орципреналина сульфат (астмопент, алупент) и близкий по структуре и действию беротек, а также салбутамол (вентолин) и тербутанол (бриканил). Уступая по эффекту действия изадрину, они обладают значительно меньшим кардиогенным эффектом, что повышает терапевтическую ценность применения этой группы лекарственных средств у лиц с заболеваниями органов кровообращения.
К группе адреномиметических средств относится также эфедрин. Поскольку он повышает давление в малом круге кровообращения, наиболее целесообразно применять его вместе со спазмолитическими средствами (эуфиллином, папаверином, ношпой), которые (особенно эуфиллин) широко используются для купирования приступов бронхиальной астмы. С этой целью целесообразно применять препараты сложного состава: теофедрин, антастман, астматол. В ряде случаев благоприятный спазмолитический эффект могут оказать антихолинергические, или холиноблокирующие, средства; периферические м-холиноблокаторы (атроАин, препараты красавки, платифиллин, метацин) и ганглиоблокаторы (бензогексоний — гексаметоний, пентамин).
Легкие приступы удушья можно прервать применением различных лекарственных препаратов в виде аэрозолей из карманных ингаляторов. Вдыхание закиси азота с кислородом не всегда эффективно. Для лечения тяжелых длительных приступов предлагались новокаиновые блокады (вагосимпатическая по А. В. Вишневскому и др.), но широкого распространения они не получили. При тяжелых длительных приступах удушья рекомендуют вводить специальные лечебные смеси. Эффективна бронхорасширяющая смесь, предложенная П. К. Булатовым 1 мл 1 % раствора адреналина, 1 мл цититона или лобелина, 1 мл 0,1 % раствора атропина в 10 мл 40 % раствора глюкозы. Вводить 1—5 мл внутривенно медленно.
Среди симптоматических средств показаны разжижающие мокроту и улучшающие отхаркивание — 5 % раствор калия йодида, бромгексин и др.
Из более редко применяемых методов лечения следует указать на метод эндобронхиальной санации с помощью бронхоскопа, оказывающий подчас эффект при тяжелом течении заболевания (производится промывание бронхов теплым изотоническим раствором натрия хлорида).
Специальных мероприятий в порядке неотложной помощи требует астматическое состояние, при возникновении которого смертность значительно повышается. При угрозе развития терминального состояния следует проводить реанимационные мероприятия, особенно при развитии комы.
При тяжелом астматическом состоянии отменяют симпатомиметические средства (если они до этого применялись). Назначают кортикостероиды (лучше всего гидрокортизон внутривенно или преднизолон от 60 до 120 мг в сутки внутривенно или внутримышечно), эуфиллин внутривенно. Показаны капельное введение изотонического раствора натрия хлорида, 5 % раствора глюкозы, низкомолекулярных плазмозаменяющих растворов (реополиглюкин до 2—2,5 л в сутки), щелочных растворов (200 мл 4 % раствора натрия гидрокарбоната под контролем показателей кислотно-основного состояния), масочный фторотановый наркоз (обладает бронхорасширяющим, атропиноподобным эффектом) с вспомогательным дыханием, лечебная бронхоскопия и искусственная вентиляция легких. (Фторотановый наркоз может вызвать нарушение ритма сердца (экстрасистолию); необходимо соблюдать осторожность при назначении его лицам с артериальной гипотонией; он противопоказан больным, ранее получавшим адреналин.) Назначают отхаркивающие и разжижающие мокроту средства.
При лечении больных бронхиальной астмой применяют лечебную физкультуру (основная ее задача — научить больного правильно регулировать вентиляцию легких) и физиотерапевтические процедуры, в частности фонофорез. Рекомендуют исключить из диеты яйца, цитрусовые, орехи, землянику (обладают выраженными антигенными свойствами), а также острые, кислые, раздражающие блюда и приправы.
Предлагались способы хирургического лечения: реимплантация легкого (Ε.Η. Мешалкин), что, однако, является сложным и небезопасным вмешательством, не получившим практического применения, а также операции в области сонной пазухи, в частности гломэктомия. При часто обостряющейся хронической пневмонии, если процесс носит ограниченный характер, может быть также рассмотрен вопрос о хирургическом удалении очага поражения с денервацией легкого.
При различных осложнениях применяют соответствующие лечебные мероприятия, в частности при развитии недостаточности сердца — сердечные гликозиды, мочегонные средства и т. д.
Эффективным может быть курортное лечение на горных и высокогорных курортах Кавказа, а также в санаториях (по месту жительства пациентов) для лечения больных с заболеваниями легких нетуберкулезного характера. Горные курорты отличаются сухостью и чистотой воздуха, редкими туманами, защищенностью от ветров, мягкими переходами от одного сезона к другому. Лучшее время для лечения бронхиальной астмы в Кисловодске — конец лета, сухая, солнечная осень и зимний сезон (декабрь—февраль). Во время пребывания на курорте отмечается общее повышение тонуса, улучшение деятельности сердца, увеличение жизненной емкости легких и улучшение газообмена. Помимо Кисловодска больных бронхиальной астмой можно направлять в Нальчик и на горные курорты Грузии (Бакуриани). Лечение на горных курортах не рекомендуется больным с тяжелым, прогрессирующим течением бронхиальной астмы: при выраженном пневмосклерозе и хронической пневмонии. При легких и средней тяжести приступах эффективно лечение в климатических условиях Южного берега Крыма (Ялта), оказывающих также благоприятное влияние на течение хронических воспалительных процессов в бронхах и легких. Категорически противопоказано лечение любых форм бронхиальной астмы на курортах Черноморского побережья Кавказа. Иногда эффективна перемена климата: переезд в местности с сухим теплым климатом.
В последние годы используют спелеотерапию.
Профилактика основана на полноценном лечении острых и хронических заболеваний бронхов и легких, санации носоглотки и околоносовых пазух, закаливании организма с целью повышения устойчивости к респираторным заболеваниям, а также на устранении профессиональных вредностей.
Трудоспособность больных определяется стадией развития, степенью тяжести заболевания. При трудоустройстве иногда приходится учитывать отрицательную роль некоторых профессиональных факторов. Лицам, предрасположенным к аллергическим реакциям, необходимо это иметь в виду при выборе профессии.
Использованная литература
1. Внутренние болезни / Под. ред. проф. Г.И. Бурчинского. ― 4-е изд., перераб. и доп. ― К.: Вища шк. Головное изд-во, 2000. ― 656 с.