Анестезия в офтальмологии
Министерство здравоохранения и социального развития
Российская медицинская академия последипломного образования
Кафедра анестезиологи и реаниматологии
Тема реферата:
АНЕСТЕЗИЯ В ОФТАЛЬМОЛОГИИ
Научная специальность: анестезиология и реаниматология
Москва – 2010 год
ПЛАН
Введение
Виды анестезии в офтальморирургии
Местная анестезия
1. Критерии выбора препарата для капельной анестезии.
2. Седация
Регионарная анестезия
1. Анатомия
2. Виды регионарной анестезии
3. Выполнение блока
4. Возможные осложнения
5. Окулокардиальный рефлекс
Общая анестезия
1. Влияние на внутриглазное давление (ВГД)
2. Премедикация
3. Индукция анестезии
4. Поддержание анестезии и интраоперационный мониторинг
5. Пробуждение и экстубация
6. Особенности проведения общей анестезии при различных вмешательствах.
a. Проникающая травма глаза.
b. Операции по устранению косоглазия
c. Обследование глаз под общей анестезией
Вывод
Список литературы
Приложение 1
Приложение 2
ВВЕДЕНИЕ
Интенсификация жизни в современном обществе выдвигает высокие требования к зрительным функциям, что обуславливает рост числа хирургических вмешательств в офтальмологии. Это требует внедрения не только высокоэффективных методов хирургического лечения, но и выдвигает новые требования к анестезиологическому пособию, обеспечивающему быструю реабилитацию пациентов [1]. Идеальная анестезия должна не только обеспечивать хороший аналгетический эффект, обладать продолжительным действием, не вызывать побочных реакций и функционально-органических изменений, но еще и предотвращать развитие воспаления в результате операционной травмы.
Анестезия в офтальмохирургии имеет некоторые особенности и требования. [2]
Неподвижность
Глубокая аналгезия
Минимальное кровотечение
Избегать окулокардиального рефлекса
Контроль в/глазного давления (ВГД)
Знание взаимодействия лекарств
Гладкий выход без тошноты и кашля.
ВИДЫ АНЕСТЕЗИИ В ОФТАЛЬМОХИРУРГИИ
Местная анестезия с седацией
Регионарная анестезия
Общая анестезия
МЕСТНАЯ АНЕСТЕЗИЯ
В современной офтальмологии местные анестетики, используемые для поверхностной (капельной) анестезии глазного яблока, занимают значительное место в диагностических исследованиях, лечебных манипуляциях, при хирургических и лазерных вмешательствах. В последние годы успехи в хирургии катаракты и глаукомы позволили применять капельную анестезию глазного яблока, как самостоятельный метод анестезии или в сочетании с седативными препаратами, субконъюнктивальной, перибульбарной и интраокулярной (внутрикамерной) анестезией [3].
1. Критерии выбора препарата для капельной анестезии.
Основным критерием выбора препаратов для капельной анестезии операций является низкая эпителиальная токсичность. Использование 0,5% и 1% дикаина нежелательно из–за выраженных изменений эпителия, быстрого его слущивания во время вмешательства и частого развития дистрофических состояний после операции, хотя этот препарат и обеспечивает стойкую анестезию. Из отечественных препаратов наиболее приемлемыми для этих целей считают 0,3% леокаин, 2% лидокаин и 0,5% пропаракаин [4]. Требования, предъявляемые к капельным местным анестетикам в различных сферах офтальмологии, имеют свои особенности. Для анестезии хирургических и лазерных операций необходимы препараты более высоких концентраций, вызывающих длительную и глубокую потерю чувствительности тканей глазного яблока. В оптометрии для купирования боли после рефракционных операций достаточно использовать минимальные концентрации раствора анестетика, которые не оказывают токсического воздействия на эпителий роговицы и вызывают неглубокую поверхностную анестезию [5].
В настоящее время наибольшее распространение получили: 0,25%–1,0% дикаин (тетракаин, аметокаин), 0,5% пропаракаин (алкаин, Alcon, Бельгия), 0,4 % р–р оксибупрокаин (инокаин, Promed exp. pvt. ltd., Индия), 2–4% лидокаин (ксилокаин, Astra, Швеция), 0,5%–0,75% бупивакаин (маркаин, Astra, Швеция), 0,3% леокаин («БиоЛ», Россия), 3–5 % тримекаин (Россия) Приложение 2 (таблица 1). [6]
2. Седация
Седация должна использоваться осторожно. Передозировка седатации может легко перевести больного в неуправляемого и ухудшить проходимость дыхательных путей. Седатация не должна использоваться как альтернатива общей анестезии у больных с полным желудком. Если во время операции под регионарной анестезией у больного возникает боль, то ему нужна анальгезия, а не седатация. Хирург может дополнить блок, используя местный анестетик, или можно ввести небольшие дозы анальгетиков внутривенно.
Если используется седатация, то лучше всего небольшие дозы мидазолама. Диазепам в небольших дозах тоже можно использовать. Также можно вводить небольшие дозы пропофола по 10мг, особенно перед выполнением регионарного блока. Некоторые анестезиологи используют небольшие дозы альфентанила или фентанила. Ключом хорошей седатации является поддержание речевого контакта с больным. [7]
Также важно аккуратное положение хирургических простыней. У больных может возникать клаустрофобия, если покрывается их лицо. Используя планку для простыней можно сделать тент для лучшей аэрации Приложение 1 (рис.1).
РЕГИОНАРНАЯ АНЕСТЕЗИЯ
1. Анатомия
Для успешного выполнения регионарной анестезии в офтальмохирургии необходимы знания анатомии глазницы и её содержимого.
Орбита имеет форму пирамиды с основанием на фронтальной части черепа и вершиной, уходящей в заднемедиальном направлении. На верхушке имеется отверстие, вмещающее глазной нерв и сопровождающие сосуды, также имеются верхняя и нижняя орбитальные щели. через которые проходят другие сосуды и нервы.
Глубина орбиты, измеряемая от задней поверхности глазного яблока до верхушки, около 25 мм (12-35). Продольная длина глазного яблока это расстояние от поверхности роговицы до сетчатки, которое довольно часто измеряется перед операцией. Длина 26 мм или более указывает на удлинённый глаз, в этом случае надо быть более осторожным при выполнении регионарной анестезии, т.к. такой глаз легче перфорировать.
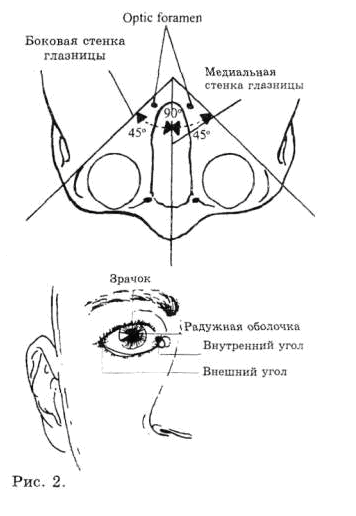
Угол между латеральными стенками двух орбит примерно 90° (угол между латеральной и медиальной стенками каждой орбиты около 45°).Приложение 1 (рис. 2) Медиальные стенки орбиты идут почти параллельно сагиттальной плоскости.
Орбита содержит глазное яблоко, жировую клетчатку, наружные мышцы глаза, нервы, кровеносные сосуды и часть слёзного аппарата.
Глазное яблоко: расположено в передней части орбитальной полости ближе к её крыше и латеральной стенке. Склера это фиброзный слой, полностью покрывающий глазное яблоко кроме роговицы. Этот слой довольно прочен, но может быть легко повреждён иглой.
Глазной нерв проходит через склеру сзади на 1-2 мм медиально и выше заднего полюса. Центральная артерия и вена сетчатки сопровождают его. Конусом называют конусообразную структуру, образованную наружными мышцами глаза.
Орбитальная жировая клетчатка подразделяется на центральный (ретробульбарный, интраконусный) и периферический (перибульбарный, периконусный) отделы посредством прямых мышц глаза. Центральный отдел содержит оптический, окуломоторный, отводящий и назоцилиарный нервы. Периферический отдел содержит трохлеарный, лакримальный, фронтальный и инфраорбитальный нервы. Все двигательные и чувствительные нервы можно блокировать инъекцией в орбитальную клетчатку.
Иннервация глаза: Lateral rectus иннервирует-ся шестым (отводящим) черепно-мозговым нервом, superior obligue четвёртым (трохлеарным) и остальные ветвями третьего (глазодвигательного) нерва.
Сенсорная иннервация в основном осуществляется зрительной порцией пятого (тройничного) нерва.
Лакримальная ветвь иннервирует конъюнктиву, а назоцилиарная ветвь склеру, радужку и слёзное тело. Второй черепно-мозговой (оптический) нерв обеспечивает зрение.
Парасимпатическая иннервация исходит из ядра Эдингера - Вестфала, сопровождая третий краниальный нерв до синапса с короткими цилиарными нервами в цилиарном ганглии. Симпатические волокна исходят от Т1 и соединяются в верхнем шейном ганглии, после чего идут параллельно длинным и коротким цилиарным нервам.
Инъекция местного анестетика в латеральную жировую клетчатку из нижнетемпорального доступа блокирует назоцилиарный. слёзный, фронтальный, супраорбитальный и супратрохлеарный ветви оптической порции тройничного нерва и нижнеорбитальную ветвь верхнечелюстного отдела тройничного нерва.
Инъекция в медиальную жировую клетчатку обычно блокирует медиальные ветви назоцилиарного нерва, длинные цилиарные нервы, нижнетрохлеарный нерв и медиальные порции супраорбитального и супратрохлеарного нервов.
Кровоснабжение: Основа артериального кровоснабжения глазного яблока и содержимого орбиты исходит от глазной артерии, являющейся ветвью внутренней сонной артерии и проходящей в глазницу через оптический канал ниже и латерально от оптического нерва в единой оболочке с нервом. У пожилых и больных с гипертензией она очень ломкая и при повреждении иглой профузно кровоточит. Венозный отток происходит через верхнюю и нижнюю глазные вены. [7]
Анатомические характеристики орбиты, описанные выше позволяют игле проникать в подкожно-жировые отделы орбиты, минуя глазное яблоко, крупные сосуды, наружные мышцы и слёзный аппарат.
2. Виды регионарной анестезии
Виды регионарной анестезии в офтальмохирургии:
• Перибульбаряый блок
• Ретробульбарный блок
Наиболее популярной методикой в настоящее время является перибульбарный блок. Он в значительной мере потеснил ретробульбарный блок и общую анестезию при многих глазных операциях. [8]
3. Выполнение блока
Обычно требуется две трансконъюнктивальные перибульбарные инъекции.
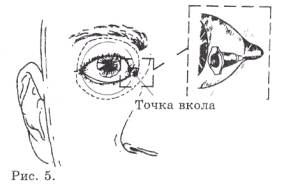
Нижнелатеральная инъекция Приложение 2 (рис. 3, 4). Нижнее веко отводится вниз и игла помещается на середине расстояния между латеральным кантусом и латеральным лимбусом. Инъекция не болезненна, т.к. выполняется через заранее обезболенную конъюнктиву. Игла также может вводиться прямо через кожу. Игла продвигается в сагиттальной плоскости, параллельно дну орбиты проходя под глазным яблоком. Нет необходимости прилагать при этом излишнее давление, т.к. игла идёт свободно без всякого сопротивления.
Когда вы считаете, что игла миновала экватор глазного яблока, направление меняется медиально (20°) и краниально (10° вверх), чтобы избежать костной границы орбиты. Продвигайте иглу, пока её конус (т.е. 2,5 см) не будет на уровне радужки. После контрольной аспирации медленно вводится 5 мл раствора. При этом не должно быть большого сопротивления. Если имеется сопротивление, то кончик иглы может быть в одной из наружных мышц глаза и положение его должно быть несколько изменено. Во время инъекции нижнее веко может наполниться анестетиком и появится некоторая отёчность конъюнктивы.
Через 5 минут после этой инъекции у некоторых больных развивается адекватная анестезия и акинезия, но большинству требуется ещё одна инъекция.[7]
Медиальная инъекция Приложение 2 (рис. 5). Такая же игла вводится через конъюнктиву в носовой части и направляется прямо назад параллельно медиальной стенке орбиты под слегка краниальным углом 20°, пока конус иглы не дойдёт до уровня радужки. Поскольку игла проходит через плотную медиальную связку, может потребоваться лёгкое давление, что может вызвать отведение глаза медиально на некоторое время.
После контрольной аспирации вводится 5 мл указанного раствора анестетика. Затем глаз закрывается и веки фиксируются пластырем. Сверху помещается кусочек марли и обеспечивается давление с помощью окулопрессора Макинтрайра в 30 мм рт ст. Если окулопрессор отсутствует, аккуратно осуществите давление пальцами одной руки. Это нужно для снижения внутриглазного давления (ВГД) путём ограничения образования глазной жидкости и увеличения её реабсорбции.
Обычно блок оценивается через 10 минут после выполнения.
Признаками успешного блока являются:
• Птоз (опущение века с невозможностью открыть глаза)
• Отсутствие движения или минимальные движения глазных яблок во всех направлениях (акинезия)
4. Возможные осложнения
Боль во время инъекции, внезапная потеря зрения, гипотония или гематома стекловидного тела. Перфорации можно избежать при осторожном введении иглы, не направляя её вверх и внутрь, пока её конец не минует экватор глаза.
Центральное проникновение местного анестетика: это обусловлено либо прямым введением под твердую мозговую оболочку, которая окутывает глазной нерв до его соединения со склерой или при ретроградном артериальном распространении. Могут возникнуть различные симптомы, включая заторможенность, рвоту, контрлатералъную слепоту из-за влияния анестетика на перекрест зрительного нерва, судороги, угнетение дыхания, неврологические симптомы и даже остановку сердца. Обычно все эти симптомы развиваются в течение 5 минут после инъекции.[7]
5. Окулокардиальный рефлекс
Окулокардиальный рефлекс это брадякардия, которая может возникнуть при тракциях глаза. Эффективный блок предупреждает развитие окулокардиального рефлекса, прерывая рефлекторную цепочку. Однако выполнение блока и особенно быстрое растяжение тканей раствором анестетика или кровотечение могут иногда сопровождаться развитием этого рефлекса. Для своевременного его распознания необходим соответствующий мониторинг.
Атрофия зрительного нерва. Повреждение зрительного нерва и сосудистая окклюзия сетчатки могут быть вызваны прямым повреждением зрительного нерва или центральной артерии сетчатки, инъекцией в оболочку зрительного нерва или кровотечением под оболочку зрительного нерва. Эти осложнения могут вести к частичной или полной потере зрения. [10]
ОБЩАЯ АНЕСТЕЗИЯ
Общая анестезия в офтальмохирургии ставит перед анестезиологом множество различных задач. Больные часто бывают в преклонном возрасте и отягощены различными сопутствующими заболеваниями, особенно диабетом и артериальной гипертензией. Препараты, используемые в офтальмологии могут влиять на течение анестезии. Например, препараты для лечения глаукомы, включая b-блокатор тимолол или фосфолин иодид, имеющий антихолинэстеразные свойства, могут продлевать действие сукцинилхолина. [11]
1. Влияние на внутриглазное давление (ВГД)
Анестезиолог должен быть знаком с факторами влияющими на внутриглазное давление (ВГД). ВГД - это давление внутри глазного яблока, которое в норме находится в пределах 10-20 мм рт. ст. Когда хирург оперирует внутриглазного яблока например, удаление катаракты), очень важен контроль анестезиологом ВГД. Повышение внутриглазного давления способно ухудшить условия операции и привести к выпадению содержимого глазного яблока с необратимыми последствиями. Легкое снижение ВГД улучшает операционные условия. Повышение ВГД обычно обусловлено давлением снаружи, увеличением объёма крови во внутриглазных сосудах или возрастанием объёма стекловидного тела.
Факторы повышающие ВГД:
1) Давление снаружи, например маской.
2) Повышение венозного давления, например при кашле, напряжении, рвоте.
3) Повышение артериального давления.
4) Гипоксия и гиперкапния, вызывающие вазодилатацию внутриглазных сосудов.
5) Сукцинилхолин - точный механизм неясен, но возможно из-за сокращения экстраокулярных мышц во время фасцикуляций или из-за расширения сосудов. Эффект подъема ВГД длится 2-4 минуты и прекращается через 7 минут.
6) Кетамин
Факторы, снижающие ВГД:
1) Понижение венозного давления, например, засчет подъёма головы.
2) Снижение артериального давления - при систолическом давлении ниже 90 мм рт. ст. ВГД пропорционально артериальному давлению.
3) Гипокапния, которая приводит к сужению хориоидальных сосудов.
4) Внутривенные анестетики, кроме кетамина.
5) Ингаляционные анестетики (снижение ВГД пропорционально вдыхаемой концентрации).
6) Недеполяризующие миорелаксанты.
7) Снижение секреции глазной жидкости, например, с помощью ацетазоламида (диакарба).
8) Снижение объёма стекловидного тела, например, с помощью маннитола, который имеет осмотический эффект. [10]
2. Премедикация
Перед офтальмологическими операциями больные часто испытывают тревогу, особенно если вмешательство повторное и высок риск слепоты. У детей часто встречаются сопутствующие врожденные аномалии (например, при фетальном синдроме краснухи, синдроме Голденхара, синдроме Дауна). Взрослые больные чаще всего пожилые, со многими сопутствующими заболеваниями (например, артериальная гипертония, сахарный диабет, ИБС). Все эти факторы следует учитывать при назначении премедикации.
3. Индукция анестезии
Выбор методики индукции анестезии в большей степени зависит не от болезни глаза и характера операции, а от сопутствующих соматических заболеваний. Исключение составляют больные с проникающими ранениями и разрывом оболочек глазного яблока. При проникающих ранениях и разрывах оболочек глазного яблока необходимо проводить индукцию анестезии мягко, не допуская выраженного подъема ВГД. Чтобы предотвратить реакцию на эндотрахеальную трубку, перед интубацией следует обеспечить глубокий уровень анестезии и миорелакса-ции. Выраженность подъема ВГД на ларингоскопию и интубацию трахеи можно уменьшить предварительным введением лидокаина (1,5 мг/кг в/в) или фентанила (3-5 мкг/кг в/в). В качестве миорелак-санта для интубации следует использовать не сук-цинилхолин (вызывающий повышение ВГД), а недеполяризующие миорелаксанты. Полный желудок имеет подавляющее большинство больных с проникающими ранениями и разрывами оболочек глазного яблока, что служит показанием к быстрой последовательной индукции анестезии.
4. Поддержание анестезии и интраоперационный мониторинг
В ходе офтальмологических операций анестезиолог находится вдали от дыхательных путей, что
подчеркивает особенную важность пульсоксимет-рии. Мониторинг давления в дыхательных путях позволяет быстро распознать разгерметизацию дыхательного контура или непреднамеренную экстуба-цию. Во избежание перегиба и обструкции интубационной трубки целесообразно использовать армированные или изогнутые под прямым углом модели. ЭКГ-мониторинг позволяет диагностировать аритмии, обусловленные окулокардиальным рефлексом. В ходе офтальмологических операций дети, в отличие от большинства других хирургических вмешательств, не охлаждаются, а, наоборот, перегреваются, потому что они с головы до пят укутаны простынями, оставляющими открытой лишь часть лица. Капнография позволяет отличить это осложнение от злокачественной гипертермии.
Офтальмологические операции вызывают значительно меньшую боль и стресс, чем, например, вмешательства на органах брюшной полости. Если бы последствия движений больного не были бы такими опасными, вполне приемлемой оказалась бы поверхностная анестезия. Большинство офтальмологических операций не сопровождается выраженной ноцицептивной стимуляцией, что в сочетании с необходимостью поддержания адекватной глубины анестезии может привести к артериальной гипотонии, особенно у пожилых. Для предотвращения и устранения артериальной гипотонии переливают инфузионные растворы и применяют небольшие дозы эфедрина (2-5 мг в/в). Кроме того, адекватная миорелаксация (обеспечиваемая недеполяризующими препаратами) делает допустимой поверхностную анестезию, что снижает риск артериальной гипотонии.
Рвота, обусловленная раздражением блуждающего нерва, является распространенным послеоперационным осложнением, особенно после вмешательств по поводу косоглазия. Натуживание и повышение ЦВД, сопряженные со рвотой, увеличивают риск послеоперационных офтальмологических осложнений (вследствие повышения ВГД) и аспирации. Для профилактики рвоты интраоперационно вводят метоклопрамид (10 мг у взрослых) или малые дозы дроперидола (20 мкг/кг). Высокоэффективен ондансетрон, но он не всегда доступен и поэтому обычно применяется при особенно высоком риске осложнения (например, послеоперационная тошнота и рвота в анамнезе). [10]
5. Пробуждение и экстубация
Хотя современные шовные материалы и методики наложения шва значительно снизили риск расхождения операционной раны, пробуждение после анестезии должно быть тем не менее гладким. Экстубация в условиях умеренно глубокой анестезии предотвращает кашель. Когда близок конец операции, с помощью ингибиторов АХЭ устраняют остаточное действие миорелаксантов, после чего восстанавливается самостоятельное дыхание. Подачу ингаляционных анестетиков не отключают, пока не будет выполнено отсасывание мокроты из дыхательных путей. После отсасывания мокроты прекращают подачу анестетика и вводят лидокаин (1,5 мг/кг в/в), который обладает спообностью подавлять кашлевой рефлекс. Через 1-2 мин после введения лидокаина на фоне ингаляции чистого кислорода осуществляют экстубацию. До полного восстановления кашлевого и глотательного рефлекса очень важно должным образом поддерживать проходимость дыхательных путей. Очевидно, что при высоком риске аспирации эта методика экстубации противопоказана.
Сильная послеоперационная боль в глазу возникает редко. Наиболее болезненны операции при проникающих ранениях и разрывах оболочек глазного яблока, пластика склеры и энуклеация. Для анальгезии обычно хватает введения небольших доз опиоида (например, 15-25 мг меперидина для взрослых). Сильная боль указывает на повышение ВГД, повреждение роговицы и другие хирургические осложнения. [10]
6. Особенности проведения общей анестезии при различных вмешательствах:
a. Проникающая травма глаза.
При повреждении глазного яблока ВГД снижается до атмосферного. Повышение ВГД во время индукции может привести к выпадению внутриглазного содержимого и необратимому повреждению глаза.
Если операция проводится по срочным показаниям, то больной расценивается как имеющий полный желудок, поэтому перед интубацией трахеи надо использовать приём Селлика. Во время преоксигенации будьте осторожны и не давите на лицо и глаза маской. Теоретически сукцинилхолин противопоказан, так как он повышает ВГД, однако анестезиолог должен взвесить риск для глаза против риска аспирации желудочного содержимого.
Если ожидается неосложнённая интубация, то используют большую дозу недеполяризующего миорелаксанта (например, векурониум 0.15 мг/кг) вместо сукцинилхолина в сочетании с приёмом Селлика. Надо выждать время для достижения полного действия релаксанта, продолжая выполнять приём Селлика до начала ларингоскопии.
Если подозревается трудная интубация, то лучше использовать сукцинилхолин несмотря на теоретический риск для глаза. На практике риск снижается после введения внутривенного анестетика, который снижает ВГД.
После интубации анестезия поддерживается по принципам, описанным выше.[11]
b. Операции по устранению косоглазия
Во время операций по коррекции косоглазия натяжение экстраокулярных мышц может привести к выраженной брадикардии посредством окулокардиального рефлекса через блуждающий нерв. Этот эффект можно наблюдать и при других глазных операциях, например по поводу отслойки сетчатки.
При развитии опасной брадикардии надо сразу сообщить об этом хирургу, так как ритм быстро восстанавливается при прекращении тракции за мышцы. Если этого не происходит, следует ввести внутривенно 0.02 мг/кг атропина. Удобно, если анестезиолог следит за частотой сердечных сокращений с помощью монитора со звуковым сигналом, при этом хирург также может слышать изменение ритма. Всегда нужно наладить внутривенный доступ до начала операции и иметь атропин наготове. У детей с их и без того повышенным тонусом блуждающего нерва рекомендуется профилактически вводить атропин до начала операции. [11]
c. Обследование глаз под общей анестезией
Хотя интубация трахеи необходима у большинства больных при общей анестезии в глазной хирургии, обследование глаз у детей можно безопасно проводит и под масочным наркозом. При промывании носового слёзного канала нельзя допускать обструкции дыхания из-за ларингоспазма. Это можно добиться с помощью интубации трахеи или положив подушку под плечи, чтобы промывная жидкость не стекала в гортань.
Кетамин также можно использовать при обследовании глаз, но при этом обязательна премедикация атропином для снижения частоты ларингоспазма, который вызывается усилением секреции слюны. [11]
ВЫВОД
Выбор метода анестезии зависит от ряда факторов: вида операции, периода и длительности анестезии, коагуляционного статуса, возможности кооперации с пациентом, личных предпочтений анестезиолога и пожеланий пациента. Решение о выборе методики анестезии больной, анестезиолог и хирург принимают коллегиально в ходе совместного обсуждения. Хотя ясных доказательств в пользу большей безопасности общей либо регионарной анестезии нет, существует распространенное мнение, что регионарная анестезия все же обеспечивает большую защиту от хирургического стресса.[10] Кроме того она обеспечивает хорошую акинезию и анестезию, оказывает минимальное влияние на внутриглазное давление, требует минимум оборудования, может выполняться в дневном стационаре. [9]
Комфорт пациента улучшается дополнительной седацией, например назначением метогекситала, 10-20 мкг/кг в/в перед проведением ретробульбарного блока. Комбинация регионарной анестезии с глубокой седацией противопоказана, потому что она сочетает риски обеих методик (например, токсическое действие местного анестетика и нарушение проходимости дыхательных путей.)[10]. Ретробульбарный блок может сопровождаться значительными осложнениями.
Осложнения:
а. Не подходит для некоторых больных (дети, умственно отсталые, глухие, не говорящие на языке врача)
б. Стимуляция окулокардиального рефлекса (во время выполнения манипуляции, но профилактика окулокардиального рефлекса после развития блока)
в. Возможность ретробульбарного кровотечения
г. Пункция сзади гл. яблока, что приводит к отслойке сетчатки и кровоизлиянию в стекловидное тело
д. Окклюзия центральной артерии сетчатки
е. Зависит от мастерства анестезиолога (Пенетрация зрительного нерва, случайная анестезия ствола мозга, Случайная в/глазная инъекция)
ж.. Не подходит для определённых видов операций (например, для внутриглазных операций, дакриоцисториностомии и др.)
Альтернативой регионарной анестезии может служить только глубокая общая анестезия. Выбор препаратов обусловлен их воздействием на ВГД и сопутствующими заболеваниями больного. И имеет определенные особенности:
Опиоидов следует избегать из-за их эметического действия. С этой целью, допустимо профилактическое назначение антиэметиков (дроперидол 2,5-7,5 мкг/кг). [2]
При выборе общей анестезии экстубация трахеи должна проводиться до того, как возникают позывы на кашель. Назначение лидокаина (1,5-2 мг/кг в/в) перед экстубацией трахеи м.б. полезен для ослабления кашлевого рефлекса.[2]
Для профилактики осложнений общей анестезии, связанных с интубацией трахеи эффективно использование ларингиальной маски. [12]
СПИСОК ЛИТЕРАТУРЫ
Бакунина Н.А., Иванов И.Л. Рациональный метод местной анестезии в офтальмологии // Всерос. научно-практ. конф. «Федоровские чтения-2009», 8-я: Сб. тез.– М., 2009
Пол Д. Барах Брюс Ф. Куллен Роберт К.Стэлтинг «Клиническая анестезия» 2007г.
Ивашина А.И., Пивоваров Н.Н., Агафонова В.В. и др. //Офтальмохирургия. – 1998.–№.4.
Шелудченко В.М., Смиренная Е.В. //Вестн. офтальмол.–2002.–№.3
Brady M.D., Hustead R.R., Robinson R.H., Becker K.E. // Reg. Anesth.–1994.–V.19.–№3.
Астахов Ю.С., Шахназарова А.А // РМЖ – 2004г - №1
А. Вильсон, Д. Соар (Бристоль, Великобритания) // UPDATE IN ANAESTHESIA – 2004 г - №06
Тахчиди Х.П., Сахнов С.Н., Мясникова В.В., Галенко-Ярошевский П.А. «Анестезия в офтальмологии: Руководство» - МИА – 2007г.
А. Варвинский, Р. Элтрингхем // UPDATE IN ANAESTHESIA – 2005г. – №02
Дж. Эдвард Морган-мл., Мэгид С. Михаил «Клиническая анестезиология.» Книга 3- Бином – М. – 2009г.
А. Варвинский, Р. Элтрингхем // UPDATE IN ANAESTHESIA – 2005г. – №03
С.И. Уткин, Д.Ю. Игнатенко, Н.А. Маршева, P.H. Халфин, В.В. Егоров, Е.Л. Сорокин «ОБЩАЯ АНЕСТЕЗИЯ С ПРИМЕНЕНИЕМ ЛАРИНГЕАЛЬНОЙ МАСКИ - МЕТОД ВЫБОРА В ОФТАЛЬМОХИРУРГИИ» // Офтальмохирургия, - 2006г. - №2
ПРИЛОЖЕНИЕ 1
Рисунок 1
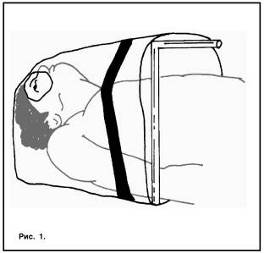
Рисунок 2
ПРИЛОЖЕНИЕ 2
Таблица
1
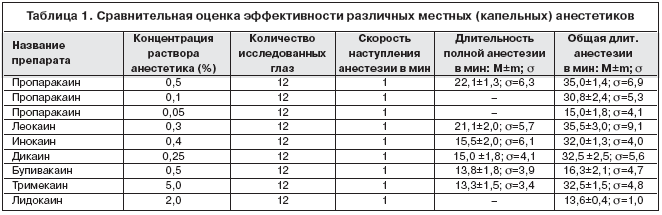
Рисунок 3,4.

Рисунок 5