Диагностика и лечение синдрома <сухого глаза> у больных, получающих бета-адреноблокаторы
Диагностика и лечение синдрома <сухого глаза> у больных, получающих бета-адреноблокаторы
Н.В. Муратова
РГМУ
Проблема диагностики и лечения больных с синдромом «сухого глаза» (ССГ) на почве систематического местного применения глазных капель на основе -адреноблокаторов, перманентно использующихся в медикаментозном лечении больных с глаукомой, продолжает оставаться актуальной на протяжении последних лет [1, 2].
Известно, что постоянные инстилляции -адреноблокаторов имеют следствием снижение основной и рефлекторной слезопродукции, достигающее 28–36% от ее исходного уровня [3, 4, 6]. В результате снижения секреции слезной жидкости нарушается стабильность слезной пленки и развиваются клинические симптомы ССГ [3, 4, 6, 9, 10]. Безусловно, явления ССГ у больных с первичной открытоугольной глаукомой могут быть частично связаны с закономерным снижением слезопродукции в пожилом возрасте и развитием (у больных глаукомой женщин) климактерического синдрома [1]. Однако нашими предыдущими исследованиями Муратова Н.В., 2002 (Клин. офтальмология)[2] было установлено, что у женщин с климактерическим синдромом синдром «сухого глаза» достоверно чаще развивается и имеет заметно большую выраженность все же на фоне систематических инстилляций 0,5%– тимоптика (0,5% – тимолола малеата).
Вместе с тем практикующие офтальмологи относительно редко обращают внимание на признаки ССГ у больных с глаукомой, имеющие несомненно меньшее значение по сравнению с динамической оценкой компенсации у них «основного заболевания». В конечном итоге затрудняется диагностика и, соответственно, своевременное лечение ССГ, находящегося на «заднем плане» на фоне глаукомного процесса. В частности, ни одному из обследованных нами пациентов с первичной открытоугольной глаукомой, получавших препараты на основе -адреноблокаторов, окулистами поликлиник не был выставлен диагноз ССГ и, соответственно, не была назначена адекватная терапия. Таким образом, рассматриваемая проблема является актуальной для нашей страны и требует дальнейшего изучения.
Цель настоящего исследования состояла в изучении особенностей клинического течения ССГ, стимулированного систематическими инстилляциями препаратов на основе -адреноблокаторов, и разработке оптимального перечня лечебно–диагностических мероприятий, проводимых таким больным.
Материалом работы явились результаты обследования и лечения 87 больных (161 глаз) с первичной открытоугольной глаукомой, постоянно получающих двукратные инстилляции 0,5% – тимолола малеата (0,5% – тимоптика). Анализируемую группу составили 39 мужчин (74 глаза) и 48 женщин (87) в возрасте 55–75 лет. В контрольную группу вошли 47 мужчин (94 глаза) и 35 женщин (70) аналогичного возраста, не использовавших офтальмогипотензивные средства.
Наряду с традиционными методами офтальмологического обследования, у всех определяли величины суммарной и основной слезопродукции (пробы по О. Schirmer, 1903 и L.T. Jones, 1966) а также стабильность слезной пленки (по M.S. Norn, 1969) [5, 7, 8]. При биомикроскопии роговицы и конъюнктивы у всех пациентов использовали диагностические витальные красители: 0,1%– флюоресцеин – натрия и 1%– бенгальский–розовый. При оценке результатов биомикроскопии и витального окрашивания руководствовались известным правилом S.C.G.Tseng (1994). Если обнаруженные дегенеративные изменения локализуются в экспонируемой зоне роговицы и конъюнктивы, т.е. в пределах открытой глазной щели, то, вероятнее всего, они вызваны развивающимся ССГ. Если же эти изменения обнаруживаются и в участках, прикрытых веками, то их причина, скорее всего, не связана с ксерозом [11].
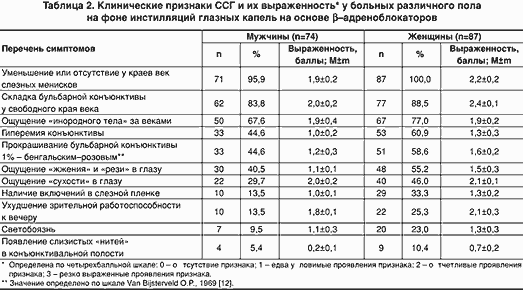
Результаты клинического обследования пациентов представлены в таблице 1. Из таблицы видно, что частота и выраженность клинических признаков ССГ у больных, систематически получающих глазные капли на основе -адреноблокаторов, существенно превышают таковые у больных из контрольной группы (0,05<p<0,01). Установлено также (табл. 2), что ССГ протекает в более тяжелой форме у женщин (различия, однако, статистически не значимы; p>0,05). Возможно, это связано с развившимся у них к моменту обследования климактерическим синдромом.
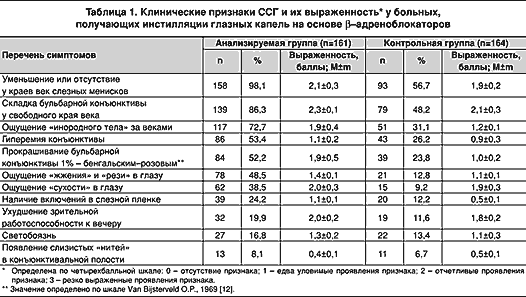
Наиболее частыми симптомами ССГ явились уменьшение или отсутствие слезных менисков, складка бульбарной конъюнктивы, локализующаяся над свободным краем нижнего века, ощущение «инородного тела» в конъюнктивальной полости, дегенерация эпителиальных клеток конъюнктивы, диагностированная по результатам биомикроскопии с использованием 1% раствора бенгальского–розового. Диагностически значимыми признаками ССГ у обследованных явились также ощущения «жжения» и «сухости» в глазах, усиливающиеся при воздействии на глаз кондиционированного воздуха, ветра, дыма (в том числе от сигарет), а также конвекции воздуха от тепловентиляторов. Рассматриваемые клинические признаки оказались сходными с данными клинического обследования больных с ССГ различной этиологии (в том числе на фоне системных заболеваний), описанными различными авторами [1, 11, 12].
Данные, полученные при исследовании слезопродукции и стабильности слезной пленки у всех обследованных, приведены в таблице 3.

Установлено, что все исследованные параметры у пациентов, получающих инстилляции 0,5% тимоптика, имели заметные отличия от соответствующих величин, определенных при обследовании контрольной группы. Так, показатели стабильности слезной пленки в анализируемой группе больных имели достоверно более низкие значения, чем у людей соответствующего возраста, не применявших глазные капли на основе -адреноблокаторов. Аналогичная закономерность прослеживались в результатах исследования слезопродукции.
При этом значительно большие нарушения стабильности слезной пленки, а также всех исследованных параметров слезопродукции зафиксированы у женщин с развившимся к моменту обследования климактерическим синдромом (в фазе постменопаузы).
Таким образом, в патогенезе ССГ, развивающегося на фоне систематических инстилляций в конъюнктивальную полость глазных капель на основе -адреноблокаторов, основное значение имеет снижение основной и рефлекторной секреции слезной жидкости, сопровождающееся нарушением стабильности прекорнеальной слезной пленки. Безусловно, следует также иметь в виду возможность развития у таких больных ССГ климактерического (у женщин) или другого (синдром Съегрена и т.п.) генеза, имеющего значение в соответствующем возрасте.
В целях оценки возможностей медикаментозной компенсации ССГ, развивающегося на почве инстилляций -адреноблокаторов, нами проанализированы долговременные результаты лечения 29 таких больных (55 глаз). Всем пациентам в конъюнктивальную полость больного глаза инстиллировали гелевый препарат Офтагель (Santen, Финляндия) с периодичностью 2–3 раза в сутки. В последующем частоту инстилляций препарата определяли, ориентируясь прежде всего на субъективные ощущения больного и динамику стабильности слезной пленки.
Результаты проводимой терапии, оцененные на 30–й день, после первого года и после полутора лет лечения, представлены в табл. 4. Из таблицы видно, что уже в течение первого месяца лечения достоверно уменьшается выраженность субъективного дискомфорта, определенного по результатам суммирования основных субъективных признаков ССГ по четырехбалльной шкале. Одновременно у всех больных достоверно повышалась стабильность слезной пленки. Следует отметить, что эффект от проводимой терапии наступает уже в течение первого месяца лечения Офтагелем и сохраняется на прежнем уровне в течение всего срока наблюдения с тенденцией к его незначительному снижению. В отношении выраженности объективных признаков ССГ отмечена тенденция к ее незначительному снижению, по мере увеличения сроков проводимой терапии. В то же время динамики со стороны основных параметров слезопродукции на фоне лечения нами не отмечено.
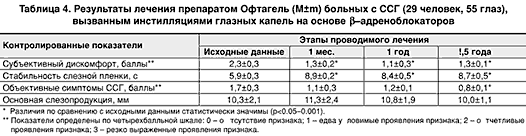
Таким образом, длительное назначение инстилляций в конъюнктивальную полость -адреноблокаторов требует целенаправленного клинико–функционального обследования таких больных в целях ранней диагностики развивающегося у них ССГ. В перечень обязательных диагностических методов следует внести биомикроскопию глазного яблока с использованием 1% раствора бенгальско го–розового, исследование стабильности слезной пленки, основной и рефлекторной слезопродукции. Своевременное назначение таким больным препаратов «искусственной слезы» позволяет существенно уменьшить выраженность клинических и функциональных признаков этого заболевания. В дальнейшем предполагается оценить эффективность в рассматриваемых целях временной и постоянной окклюзии слезных канальцев.
Список литературы
1. Бржеский В.В., Сомов Е.Е. Роговично–конъюнктивальный ксероз (диагностика, клиника, лечение). – СПб.: «Сага», 2002. – 142с.
2. Муратова Н.В. «Статья из клинической офтальмологии».
3. Coakes R.L., Mackie I.A., Seal D.V. Effects of long–term treatment with timolol on lacrimal gland function. // Brit. J. Ophthalmol. – 1981. – Vol.65, №9. – P. 603–605.
4. Gobbels M., Monks T., Spitznas M. Effect of topical 0.5% timolol on tear flow in patients with primary open–angle glaucoma as assessed by fluorophotometry. // Germ. J. Ophthalmol. – 1993. – Vol.2, №4–5. – P. 241–245.
5. Jones L.T. The lacrimal secretory system and its treatment // Amer. J. Ophthalmol. – 1966. – Vol.62, № 1. – P. 47–60.
6. Kuppens E.V., de Jong C.A., Stolwijk T.R., et al. Effect of timolol with and without preservative on the basal tear turnover in glaucoma. // Brit. J. Ophthalmol. – 1995. – Vol.79, №4. – P. 339–342.
7. Norn M.S. Desiccation of the precorneal film. I. Corneal wetting–time // Acta ophthalmol. – 1969. – Vol. 47, N 4. – P. 865–880.
8. Schirmer O. Studie zur Physiologie und Pathologie der Tranenabsonderung und Tranenabfuhr // Albrecht v.Graefes Arch. Ophthalmol. 1903. – Bd 56, H. 2. – S. 197–291.
9. Shimazaki J., Hanada K., Yagi Y., et al. Changes in ocular surface caused by antiglaucomatous eyedrops: prospective, randomised study for the comparison of 0.5% timolol and 0. 12% unoprostone. // Brit. J. Ophthalmol. – 2000. – Vol.84, №11. – P. 1250–1254.
10. Thygesen J., Aaen K., Theodorsen F., et al. Short–term effect of latanoprost and timolol eye drops on tear fluid and the ocular surface in patients with primary open–angle glaucoma and ocular hypertension. // Acta Ophthalmol. – 2000. – Vol.78, №1. – P. 37–44.
11. Tseng S.C.G. Evaluation of the ocular surface in dry – eye conditions // Intern. Ophthalmol. Clin.– 1994.– Vol.34, №1. – P. 57–69.
12. Van Bijsterveld O.P. Diagnostic tests in the sicca syndrome // Arch. Ophthalmol. – 1969. – Vol.82, №1. – P.10–14.