История болезни: ИБС, нарушение ритма сердца
Днепропетровская Государственная Медицинская академия
Ректор- академик, проф. Дзяк Г.В.
Зав. кафедрой- проф. Перцева Т.А.
Руководитель курации:
к. м.н. Салий М.Е.
История болезни
Больная: Чернета Елена Петровна
Клинический диагноз
Основной: ИБС, нарушение ритма сердца - мерцательная аритмия, тахисистолическая форма, сердечная недостаточность II А стадия.
Сопутствующий: отсутствует.
Осложнения: отсутствуют.
Куратор ст. IV-курса, медицинского
ф-та, 16-дес.
Михальцов Е.Г.
Начало курации:16.03.98г.
Окончание курации:19.03.98г.
г. Днепропетровск.
Дата создания 23.03.98 18:21
ПАСПОРТНЫЕ ДАННЫЕ.
ФИО----Чернета Елена Петровна.
Возраст---71 год
Место работы---Амур-торг, экспедитор
Дата поступления---11.03.98г.
ЖАЛОБЫ БОЛЬНОГО.
Больная предъявляет следующие жалобы: на сжимающие боли в области сердца, одышку при физической нагрузке и в покое, ощущение тяжести и прекардиальной области, сердцебиение.
ИСТОРИЯ ЗАБОЛЕВАНИЯ.
Считает себя больной с 1997 года, когда впервые после перенесенного гриппа, появились сжимающие боли в области сердца, одышка при физической нагрузке, сердцебиение.
Обратилась в больницу по месту жительства, назначенного лечения не принимала. 10.03.98г. -после физической нагрузки почувствовала резкую сжимающую боль в области сердца.11.03.98г. -обратилась к участковому терапевту и была направлена на стационарное лечение в 9-ю гор. больницу.
ИСТОРИЯ ЖИЗНИ.
Родилась в г. Днепропетровске, развивалась согласно возрасту. Замужем с 21 года, имеет двоих детей; выкидышей, абортов не было. Перенесла брюшной тиф, частые простудные заболевания, операцию по удалению аппендикса. Туберкулезом, болезнью Боткина, сифилисом не болела.
Работает экспедитором в Амур - торге. За последний период времени условия работы - удовлетворительные. Больная большей частью ведет малоподвижный образ жизни, волнений и стрессовых ситуаций не было. Жилищные условия соответствуют гигиеническим нормам. Качество и характер питания удовлетворительные. Вредных привычек не имеет.
Дочь страдает пороком сердца.
СОСТОЯНИЕ БОЛЬНОГО.
Общее состояние здоровья больной не удовлетворительное, сознание ясное. Положение в постели активное. Телосложение нормостеническое, рост- 160 см, вес- 70 кг. Конституционный тип по Черноруцкому - нормостеник. Температура тела-36,7*С, ознобов нет.
Кожные покровы чистые, бледные, потоотделение умеренное, видимых пигментаций и рубцов нет. Видимые слизистые бледные и влажные. Подкожно-жировая клетчатка развита умеренно, отеков нет. Лимфатические узлы не пальпируются, симптом "глотка" отрицательный. Мышцы развиты слабо, суставы без особенностей, при пальпации безболезненны. Активные и пассивные движения в суставах сохранены в полном объеме.
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА.
Больная жалуется на сильную приступообразную боль за грудиной, сжимающего характера, иррадиирующую в левое плечо, левую руку, межлопаточное пространство, возникающую после эмоциональной и физической нагрузки. Боли сжимающего характера, уменьшаются при снятии нагрузки. Купируются приёмом 1-2 таблеток. Продолжительность болей 5-10 мин. Больная также жалуется на одышку, с преимущественным затруднением вдоха, усиливающуюся при физической нагрузке; больная предъявляет жалобы на ощущение сердцебиения.
При осмотре грудная клетка в области сердца не деформирована. Верхушечный толчок визуально не определяется.
При пальпации верхушечный толчок определяется в V межреберье, на 1см. кнаружи от l.medioclavicularis sinistra. Толчок разлитой, высокий, сильный, резистентный. Втяжение грудной клетки на месте верхушечного толчка, систолическое и диастолическое дрожание, симптом "кошачьего мурлыканья" у верхушки сердца, над аортой отсутствуют. Сердечный толчок не определяется.
Границы относительной тупости сердца:
Правая--- IV межреберье на 1см. кнаружи от правого края грудины.
Левая--- V межреберье на 1см. кнаружи от l.medioclavicularis sinistra.
Верхняя--- нижний край III ребра по l. parasternalis sinistra.
Поперечник относительной тупости сердца--- 14,5см., длинник---- 16см.
Поперечник сосудистого пучка во II межреберье составляет 6см.
Границы абсолютной тупости сердца:
Правая--- IV межреберье по левому краю грудины.
Левая--- V межреберье на 0,5см. кнутри от l. medioclavicularis sinistra.
Верхняя--- IV межреберье по l. sternalis sinistra.
При аускультации тоны сердца глухие, мерцательная аритмия, тахисистолическая форма.
ЧСС --- 120 ударов минуту.
АД --- 130\70.
Видимых пульсаций сонных, подключичных и других артерий нет. Пульсация яремных вен не обнаруживается. Надчревная пульсация отсутствует. При пальпации артерии и вены эластичные, упругие, безболезненные. Величина пульса на обеих руках одинакова, пульс слабого напряжения, аритмичный, частый.
Заключение: исходя из жалоб больной и объективного исследования, можно предположить, что у больной --- ИБС, нарушение ритма сердца типа мерцательной аритмии, тахисистолическая форма.
Система дыхания.
Дыхание осуществляется через нос, в спокойном состоянии без напряжения, при физической нагрузке --- затрудненное, появляется одышка исчезающая в состоянии покоя. Отделяемого из носа нет. Обоняние не нарушено.
Грудная клетка цилиндрической формы, симметричная, без видимых деформаций.
Окружность грудной клетки:
при спокойном состоянии --- 94см.
при глубоком вдохе --- 98см.
при глубоком выдохе --- 90см.
Над- и подключичные ямки выражены умеренно. Ребра направлены косо, сверху вниз. Эпигастральный угол приблизительно 90 град. Обе половины грудной клетки равномерно участвуют в акте дыхания. Дыхание ритмичное, преимущественно грудного типа, средней глубины. Число дыхательных движений в 1мин. --- 20, вдох в 2 раза короче выдоха. Во время одышки --- 28\мин. При пальпации грудная клетка безболезненна, поперечная и продольная нагрузка болевыми ощущениями не сопровождается.
Данные топографической перкуссии.
Верхняя граница легких.
спереди:
а) справа --- выше ключицы на 4,5см.
б) слева --- 4см. над ключицей.
сзади --- уровень остистого отростка VII шейного позвонка.
Ширина полей Кренига:
слева --- 6см.
справа --- 5см.
Нижние границы легких.
Правое легкое Левое легкое
L.sternalis V м\р
L.parasternalis V ребро
L.medioclavicularis VI ребро
L.axillaris anter. VII р. VII р.
L.axillaris med. VIII р. VIII р.
L.axillaris poster. IX р. IX р.
L.scapularis X р. X р.
L.paravertebralis остистый отросток XI
При сравнительной перкуссии над обоими легкими ясный легочной звук.
Подвижность легочного края по l. Axillaris mediana
Левого легкого:
на вдохе --- 3см.
на выдохе --- 3см.
суммарная --- 6см.
Правого легкого:
на вдохе --- 3см.
на выдохе --- 3см.
суммарная --- 6см.
При аускультации над легочной тканью определяется ослабленное везикулярное дыхание. Бронхофония и голосовое дрожание в симметричных участках грудной клетки проводятся с одинаковой силой.
Система пищеварения.
Аппетит хороший, жажда, сухость во рту не беспокоят. Жевание, глотание, и прохождение пищи по пищеводу свободное. Изжога, отрыжка, тошнота и рвота не отмечаются. Иногда беспокоят запоры. Стул регулярный, акт дефекации безболезненный, отхождение газов свободное.
Губы бледно-розового цвета. Слизистая ротовой полости бледно-розового цвета, чистая, без изъязвлений и геморрагий, сосочки языка выражены умеренно.
Зубная формула:
2123
2 23
Живот правильной округлой формы, симметричен, передняя брюшная стенка равномерно участвует в акте дыхания. Расхождения прямых мышц живота не наблюдается, видимая перистальтика желудка и кишечника отсутствуют. При поверхностной пальпации живот мягкий, безболезненный; напряжения нет. Симптомы Щёткина-Блюмберга, Менделя, Ровзинга отрицательны.
При глубокой методической пальпации по методу Образцова-Стражеско в левой подвздошной области обнаруживается сигмовидная кишка в виде гладкого плотноватого тяжа длиной около 20см. и диаметром - 1,5см., очень вяло и редко перистальтирующего; в правой подвздошной области слепая кишка пальпируется в виде умеренно напряженного несколько расширяющегося книзу цилиндра с закругленным дном диаметром - 3см.
Большая кривизна желудка пальпируется в эпигастральной области в виде валика, лежащего на позвоночнике и по бокам от него.
Другие органы брюшной полости (печень, селезенка, тонкий кишечник) пальпаторно не определяются.
Граница абсолютной тупости печени.
Верхняя:
по l.parasternalis dexra - верхний край VI ребра.
по l.medioclavicularis dextra - VI ребро.
по l.axillaris ant. dextra - VII ребро.
по l.scapularis dextra - IX ребро.
по l.paravertebralis dextra - X
Нижняя:
по l.parasternalis sinistra - край ребрной дуги.
по l.medialis anterior - на границе 1\3 расстояния от мечевидного отростка до пупка.
по l.parasternalis dextra - на 2см. ниже реберной дуги.
по l.medioclavicularis dextra - реберная дуга.
по l.axillaris anterior dextra - X ребро.
Высота печеночной тупости:
l.axillaris anterior dextra --- 10см.
l.medioclavicularis dextra --- 9см.
l.parasternalis dextra --- 8см.
В точке желчного пузыря болезненность не определяется.
Симптомы Ортнера, Кэра, Георгиевского отрицательны.
Границы селезенки:
Верхняя --- по l.axillaris anterior sinistra - верхний край IX ребра.
Нижняя --- по l.axillaris anterior sinistra - нижний край XI ребра.
Передняя --- на 1,5см. влево от l.axillaris anterior sinistra X м\р.
Ширина селезёночной тупости 6см.
Мочеполовая система.
Суточный диурез - 1,5л. мочеиспускание свободное, безболезненное, преимущественно в дневное время суток. Поясничная область без особенностей. Пальпаторно почки не определяются, болезненность при пальпации отсутствует. Симптом Пастернацкого отрицательный. Почечные (реберно-мышечные и реберно-позвоночные) и мочеточниковые (верхние и нижние) точки безболезненны.
Нейропсихическое состояние и органы чувств.
Сознание ясное, настроение хорошее, сон спокойный. Сухожильные и кожные рефлексы вызываются легко, живые, без особенностей. Патологических рефлексов не выявлено. Симптомы Кернига, Бабинского отрицательные. Кожная чувствительность сохранена в полном объеме.
Шепотную речь слышит на расстоянии 6м. Зрение снижено. Зрачковая реакция на свет содружественная, прямая, живая.
Д

 ля
уточнения диагноза и возможности
проведения дифференциальной диагностики
необходимо проведение дополнительных
методов исследования.
ля
уточнения диагноза и возможности
проведения дифференциальной диагностики
необходимо проведение дополнительных
методов исследования.
Дополнительные методы исследования.
Общий анализ крови:
Гемоглобин---120 г\л
Эритроциты---3,6 Т\л
ЦП --- 0,8
Лейкоциты--- 6,2 Г\л
Эозинифилы---2 %
Базофилы--- 0 %
Палочки.--- 2 %
Сегменты.--- 76 %
Лимфоциты--- 15 %
Моноциты--- 5 %
СОЭ--- 3мм\ч
Заключение: анализ крови без особенностей.
Анализ мочи.
Цвет- светло-желтый
Прозрачность - прозрачная
Удельный вес - 1022
Реакция Рн = 5,0
Белок - не обнаружен
Микроскопия.
Эритроциты - 12 в п\з.
Лейкоциты - 3-4 в п\з.
Эпителий - не обнаружен
Оксолаты - нет
Заключение: анализ мочи в пределах нормы.
ЭКГ.
Заключение: пароксизмальная мерцательная аритмия, тахисистолическая форма, гипертрофия левого желудочка, дистрофические изменения миокарда.
Анализ кала на яйца глистов.
Заключение: яйца глистов не обнаружены.
Симптомокомплекс патологических данных.
Курируемая больная Чернета Елена Петровна, 71 год,
предъявляет жалобы на сильную приступообразную боль
за грудиной, сжимающего характера, возникающую при физической нагрузке (обычно ходьба), одышку, ощущение тяжести в прекардиальной области, сердцебиение. Болеет в течение 1года; заболевание связывает с перенесенным в 1997г. гриппом.
Объективно: при перкуссии определяется смещение границ сердца влево, что также видно на рентгенограмме грудной клетки. При аускультации определяется нарушение ритма сердца (мерцательная аритмия, тахисистолическая форма).
На ЭКГ: признаки характерные для гипертрофии левого желудочка, дистрофических изменений миокарда, мерцательной аритмии.
Все вышеизложенное представляет собой симптомокомплекс патологических признаков. На основании этого можно выделить следующие синдромы:
Болевой синдром.
Синдром дыхательной недостаточности.
Синдром морфологических изменений в миокарде.
Т.к. эти синдромы могут встречаться при ряде заболеваний, следует провести дифференциальный диагоз с кардиалгиями возникающими при следующих заболеваниях:
Инфаркт миокарда.
Экссудативный перикардит.
Спонтанная стенокардия Принцметала.
Дифференциальный диагноз.
Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с экссудативным перикардитом.
Экссудативный перикардит - воспалительное заболевание околосердечной сумки и наружной оболочки сердца, сопровождающееся накоплением выпота в полости перикарда.
Общими симптомами являются:
Боль за грудиной
Одышка, возникающая при физической нагрузке
Смещение границ сердечной тупости
Приглушенность сердечных тонов
Но для экссудативного перикардита характерны:
Тупые, давящие боли, чаще локализующиеся слева от грудины.
Чувство тяжести в области сердца, усиливающиеся во время глубокого вдоха и при изменении положения тела.
Нитроглицерин не оказывает болеутоляющего действия.
Снижение аппетита, сухой кашель, рвота, субфибрильная температура тела, лейкоцитоз, ускорение СОЭ, говорят в пользу наличия воспалительного процесса, что у данной больной не обнаруживается.
Обьективные изменения: расширение границ сердечной тупости во все стороны (у курируемой больной граница сердца расширена влево); верхушечный толчок не определяется; тоны сердца приглушены и сочетаются с шумом трения перикарда, который выслушивается в течение длительного времени; характерно наличие парадоксального пульса, набухание шейных вен, что отсутствует у курируемой больной.
Данные дополнительных методов:
На рентгенограмме: расширение тени сердца, приближающаяся по форме к трапецевидной в сочетании с чистыми легочными полями.
На ЭКГ: подьем сегмента ST, инверсия зубца Т, низкий вольтаж з.R.
Учитывая то, что у курируемой больной данные симптомы не выражены, экссудативный перикардит можно исключить.
Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с инфарктом миокарда.
Инфаркт миокарда - острое заболевание, обусловленное возникновением очагов ишемического некроза в сердечной мышце в связи с недостаточностью притока крови к ней.
Общими симптомами являются:
Сжимающая загрудинная боль, иррадиирующая в левую лопатку, одышка, возникающая при физической нагрузке и психоэмоциональном перенапряжении.
Наличие факторов риска: возникновение болезни у лиц старше 40 лет, частые стрессы.
Расширение границ сердца влево.
Глухость тонов.
На ЭКГ: смещение сегмента ST ниже изолинии, отрицательный з.Т в V5-V6, aVL.
Но для инфаркта миокарда характерно наличие трех синдромов:
Болевого: при типичной (ангиозной) форме в начале инфаркта миокарда отмечается интенсивная острая длительная боль за грудиной (у курируемой больной боль за грудиной давящего характера), продолжающаяся больше часа (до нескольких дней), с иррадиацией в левое плечо, руку, лопатку.
Боли не купируются нитроглицерином (в отличие от данной больной), сопровождаются холодным потом, страхом смерти.
Кардиоваскулярного синдрома: очаговое повреждение и некроз миокарда ведет к снижению ударного выброса, повышению АД, что сопровождается характерными симптомами кардиогенного шока: бледность кожных покровов, тошнота, рвота, возможны обморок и потеря сознания. Могут развиваться признаки недостаточности центрального кровообращения: систолический шум (вследствие относительно неполноценного закрытия митрального клапана в результате расширения сердца), тахикардия, акроцианоз, затрудненное дыхание, застой в легких, быстрое увеличение венозного давления, приступ кардиальной астмы. Инфаркт миокарда может привести к расстройству возбудимости и сократимости: экстрасистолия, брадикардия, тахикардия, мерцательная аритмия, частичная или полная блокада. Иногда выслушивается шум трения перикарда, ритм галопа (на 2-3 дня).
Резорбционно-некротический синдром появляется в результате всасывания продуктов распада ишимизированного участка мышцы, что проявляется:
Лихорадкой (ч\з 12-36 ч. после возникновения болевого синдрома);
Лейкоцитоз выше 10-15 тыс.;
Ускорение СОЭ;
Изменения на ЭКГ:
Снижение з.R ниже 5мм. Или исчезновение его совсем; появление патологического з.Q (расширение более 0,33 с, глубина более 1\3 з.R в этом отведении).
Депрессия сегмента ST (снижение при интрамуральном инфаркте, подъем выше при субэндокардиальном).
При инфаркте обнаруживается повышение активности ЛДГ>1>, АСТ (аспартат-аминотрансфераза), КФК (креатинфосфаткиназа).
Путем сопоставления жалоб больного, анамнеза, объективного осмотра и данных дополнительного исследования с классической формой инфаркта миокарда мы можем исключить инфаркт миокарда.
3.Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с вариантной стенокардией.
Общими симптомами являются:
Загрудинные боли сжимающе-давящего характера с иррадиацией в левое плечо, руку, межлопаточную область.
Одышка.
Приглушенность тонов сердца.
Но для вариантной стенокардии характерно возникновение приступа в состоянии покоя, не связанного, как правило, с повышением метаболических запросов сердечной мышцы.
Цикличность боли: возникновение приступа ночью или днем.
Обычно высокая толерантность к физической нагрузке.
Изменение ЭКГ: эволюция сегмента (при депрессии у курируемой больной).
Купирование боли препаратами нитратов превышает 10 мин. И эффект незначителен.
Поскольку у нашей больной данные симптомы не выражены, следует исключить вариантную стенокардию.
Клинический диагноз.
На основании симптомокомплекса патологических признаков курируемой больной и проведенного дифференциального диагноза мы можем поставить следующий клинический диагноз:
Основное заболевание: ИБС, нарушение сердечного ритма - мерцательная аритмия, тахисистолическая форма.
Сопутствующее заболевание: отсутствует.
Осложнения: отсутствует.
Этиология и патогенез основного заболевания.
Основной причиной развития ИБС является атеросклероз венечных артерий сердца.
Факторы риска ИБС:
гиперхолестеринемия
гиподинамия
артериальная гипертензия
ожирение
курение
сахарный диабет
нервно-психическое перенапряжение
генетическое предрасположение типа обмена веществ
В патогенезе ИБС выделяют следующие звенья:
Морфологическое (атеросклеротическое) поражение коронарных артерий.
Функциональный тропизм к коронароспазму.
Изменения со стороны крови - увеличение активности свертывающей системы крови.
Способность сердца к сокращению с выраженным систолическим и диастолическим эффектом.
Состояние венозного возврата к сердцу.
В настоящее время основными причинами всех аритмий считаются нарушения образования импульса в сердце, нарушение проведения импульса, а также сочетание этих нарушений. Усиление автоматизма специализированных клеток миокарда, расположенных вне синусового узла (эктопические очаги автоматизма), приводит к образованию различных видов экстрасистолий, пароксизмальных тахикардий (первый основной механизм их образования). Вторым механизмом их образования является re-entry и круговое движение импульса. Кроме того к развитию пароксизмальной тахикардии могут привести осцилляции (небольшие колебания трансмембрального потенциала покоя, следовые потенциалы, местные разности потенциалов).
Различные причины (ишемия, дистрофия, воспаление) приводят к нарушению проницаемости клеточной мембраны и следовательно к нарушению ионного состава миокардиальных клеток, что ведет к электрофизиологическим механизмам нарушений сердечного ритма.
Наиболее частые заболевания сопровождающиеся данными нарушениями:
Органические (ИБС, пороки сердца, АГ, миокардиты);
Токсические (интоксикации сердечными гликозидами, симпатомиметиками, кофеином и др.);
Гормональные (при тиреотоксикозе, микседеме, феохромоцитоме);
Функциональные (нейрогенные, спортивные);
При хирургических вмешательствах;
При аномалиях развития сердца (синдром WPW и др.);
Лечение и профилактика.
Терапия должна быть направлена на:
Устранение факторов риска - артериальной гипертензии, нарушение липидного обмена, тучность, гиподинамия, вредные привычки.
Нормализация труда и отдыха больной.
Из медикаментозной терапии применяются следующие группы препаратов:
Увеличивающие поставку кислорода к сердцу:
1. Средства улучшающие кровоснабжение и метаболизм миокарда:
Нитраты:
Нитроглицерин
Пролонгированные формы нитроглицерина (нитронг, сустак)
2. Миотропные коронаролитики:
А) классические спазмолитики
Папаверин.
Дибазол.
Б) Диметилксантины:
Эуфилин.
Тенисал.
Средства, уменьшающие потребность миокарда в кислороде:
а).Бетта-адреноблкаторы:
анаприлин
б).Антагонисты Са2+:
верапамил
нифедипин
Средства, улучшающие микроциркуляцию:
Никотиновая кислота
Трентал
Также важен режим питания больной.
Рецепты:
Rp: Tab.Nitroglycerini 0.0005 N 40
Da. Signa. По 1 таб. на прием под язык.
#
Rp: Tab. Nitrosorbidi 0.0005 N 50
D.S. По 1 таб. 2 раза в день.
#
Rp: Tab. Anaprilini 0.02 N 20
D.S. По 1 таб. 3 р\день.
#
Rp: Sol. Papaverini hydrochloridi 2% - 2ml
D.t.d. N 10 in ampullis
S. По 2ml в\м 2 р\сутки.
#
Rp: Таb. Celanidi 0,00025 N 30
D.S. По 1 таб. 1-2 р. в день.
#
Rp: Sol. Glucosae 5% 400,0
D.t.d. N 2 in flaconis
S. для внутривенных вливаний.
#
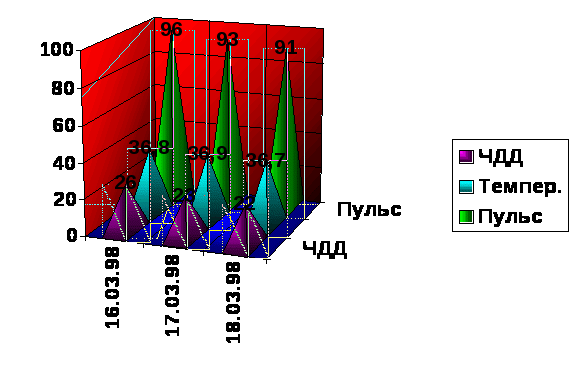
Дневники.
|
16.03.98 Т0 =36.8 P>S >= 96 ЧДД = 26 17.03.98 Т0 = 36.9 Рs = 93 ЧДД = 23 |
Состояние больной не удовлетворительное. Предъявляет жалобы на сжимающую боль в области сердца, одышку в покое и при физической нагрузке, чувство дискомфорта за грудиной. Сон спокойный, стул регулярный, мочеиспускание регулярное. Объективно: кожа и слизистые бледные. В легких дыхание везикулярное, беспокоит одышка в покое. Границы относительной тупости сердца смещены влево. Сердечные тоны приглушены. Выслушивается систолический шум во всех точках, мерцательная аритмия, тахикардия. ЖКТ: живот мягкий, при пальпации безболезненный. Печень и селезенка не пальпируются. Назначенную терапию продолжить. Rp: Tab. Anaprilini 0.04 N 20 D.S. по 2 таб. 3р.\день # Rp: Tab. Cordaroni 0.02 N 40 D.S. по 1 таб. 3р.\день # Rp: Tab. Nitrosorbidi 0.01 N 10 D.S. 1 таб. под язык при появлении сжимающих болей за грудиной.
Состояние больной не удовлетворительное. Больная предъявляет жалобы на сжимающую боль за грудиной; одышку, возникающую при физической нагрузке. Сердечные тоны приглушены. Незначительное уменьшение систолического шума, тахикардия, мерцательная аритмия. Над всей поверхностью легких дыхание везикулярное. Живот при пальпации мягкий, безболезненный. Печень и селезенка не пальпируется. Назначенное лечение продолжить. |
|
18.03.98 Т0 = 36.7 Ps = 91 ЧДД =22 |
Состояние больной на фоне проводимой терапии улучшилось. Чувство дискомфорта за грудиной исчезло, уменьшилась частота сердечных сокращений. Нарушение ритма сердца выражено умеренно. Объективно: дыхание везикулярное над всей поверхностью легких. Живот мягкий, безболезненный. Стул и диурез без особенностей. Назначенную терапию продолжить. |
Температурный лист.
Прогноз.
Для жизни: благоприятный.
Для выздоровления: благоприятный при соблюдении режима и назначенной терапии.
Для трудоспособности: неблагоприятный-избегать черезмерной физической нагрузки.
ЭПИКРИЗ.
Больная Чернета Елена Петровна, 71 год, поступила в кардиологическое отделение городской больницы N9 11.03.98 с жалобами на сильную приступообразную боль за грудиной сжимающего характера, возникающую при физической нагрузке, постоянную одышку, чувство тяжести за грудиной, сердцебиение.
Боль купируется нитроглицерином в течение 5-10 минут.
Из анамнеза известно, что больная страдает ИБС с 1997 года, болезнь связывает с перенесенным гриппом. До настоящего времени не лечилась, обратилась в приемное отделение по направлению участкового врача, была срочно госпитализирована в кардиологическое отделение.
Объективно: состояние при поступлении неудовлетворительное, кожные покровы бледные, верхушечный толчок определяется в V межреберье слева по L. Medioclavicularis sinistra. Границы сердца смещены влево. Аускультативно: тоны сердца приглушенные, выслушивается систолический шум, тахиаритмия. ЧСС-120 ударов в минуту.
НА ЭКГ: пароксизмальная мерцательная аритмия, тахисистолической формы, гипертрофия левого желудочка, дистрофические изменения в миокарде.
На основании данных анамнеза,а также обьективных и дополнительных методов исследования, больной был поставлен диагноз-ИБС.Мерцательная аритмия, тахисистолическая форма.
В клинике больной было назначено следующее лечение:
Анаприлин - 0.01 г. по 2 таб. 3р. в день.
Кордарон - 0.2 г. по 1 таб. 2-3 р. в день.
Нитросорбид -0.01 г. по 1 таб. под язык при приступе стенокардии.
Целанид - 0.25 мг. По 1 таб. 1-2 р. в день.
Нитроглицерин -0.0005г. по 1 таб. под язык.
Глюкоза -по 400 мл внутривенно
Стол N 15.
Полупостельный режим
За время пребывания в стационаре состояние больной улучшилось. Приступы стенокардии не беспокоят, уменьшилась одышка и слабость, отмечается снижение частоты сердечных сокращений.
Рекомендованно:
Нитроглицерин по 1 таб. под язык для купирования приступов стенокардии.
Целанид по 1 таб. 2 р. в день.
Соблюдение режима труда и отдыха.
Наблюдение участкового терапевта.
Ф.И. Комаров, В.Г. Кукес, А.С. Сметнев "ВНУТРЕННИЕ БОЛЕЗНИ" Москва "Медицина" 1990.
В.В. Мурашко "ЭЛЕКТРОКАРДИОГРАФИЯ" Москва "Медицина" 1987.
М.Д. Машковский "ЛЕКАРСТВЕННЫЕ СРЕДСТВА" Москва "Медицина" 1994.
1