Перспективи розвитку технології аерозольних лікарських форм
Міністерство освіти і науки України
Вінницький Національний медичний університет ім. М.І. Пирогова
Кафедра фармації
Курсова робота
З технології готових лікарських препаратів промислового виробництва
Тема: Перспективи розвитку технології аерозольних лікарських форм
Виконала: студентка IV курсу Білоконь Ю.П.
денної форми навчання
Викладач: Тетяна Віталіївна
Вінниця 2008
Міністерство освіти і науки України
Вінницький Національний медичний університет ім. М.І. Пирогова
Кафедра фармації
Затверджено
зав. каф. фармації доц. Бобрук В.П.
Завдання
На курсову роботу
з технології головних лікарських препаратів промислового виробництва
Студенту: Білоконь Ю.П. IV курсу 56б групи денної форми навчання
Тема курсової: Перспективи розвитку технології аерозольних лікарських форм.
Зміст курсової: вступ, огляд літератури, опис технологічного процесу з блок-схемою виробництва препарату, вибір і обґрунтування обладнання з фрагментами апаратурної схеми, висновки, список літератури.
Дата видачі завдання
Термін здачі закінченої курсової
Викладач:
Тетяна Віталіївна
Керівник
Завдання отримала: Білоконь Ю.П.
Реферат
Ціль і об’єкт курсової роботи
Метою курсової роботи є дослідження технології аерозольних лікарських форм, переваги та недоліки аерозольних препаратів; розробка обґрунтованих рекомендацій та висновків щодо удосконалення технології аерозольних лікарських форм на основі узагальнення інформаційного матеріалу представленого в різних джерелах інформації.
Об’єктом дослідження є аерозольні лікарські форми, зокрема високодозовані ліпосомні аерозольні фармацевтичні композиції, які використовуються для лікування різних захворювань легень.
Основні рішення, що прийняті для дослідження цих цілей і очікувані результати:
провести аналіз літературних данних із питань сучасного стану промислового виробництва аерозольних лікарських форм
провести дослідження пеерваг і недоліків в використані аерозольних препаратів у медичній практиці.
вивчити різноманітність аерозольних упаковок на даний час, охарактерезувати переваги використання основних, найпоширеніших упаковок, правила використання, недоліки.
Прослідкувати механізм дії аерозольних препаратів, як він залежить від фармацевтичних факторів.
Перелік ключових слів
Аерозоль, аерозоль-розчин, аерозоль-суспензія, аерозольний дозований інгалятор, порошковий інгалятор, небулайзер, спейсер, турбохале, аккухалер.
Кількість сторінок
Кількість таблиць (ілюстрацій)
Джерела літератури і додатків: бібліотека на базі ВНМУ, медична бібліотека м. Вінниці.
Вступ
аерозоль балон лікарський
На сьогоднішній день значно зростає необхідність використання аерозольних лікарських форм в медичній практиці, тому що значно збільшилась кількість хворих з ураженнями дихальних шляхів. Так, бронхіальна астма являється одним із найбільш поширених захворювань дихальних шляхів. В Європейських кранах бронзіальною астмою страждають до 5% дорослого населення і до 7% дітей (в Росії 7 млн. Хворих БА). Наприклад, хронічне обструктивне захворювання легень є найбільш розповсюдженим хронічним захворюванням органів дихання і лідирує за кількістю днів непрацездатності і причинам невагітності. Хронічне обструктивне захворювання легень займає 4-е місце серед причин смерності дорослого населення. Саме при таких захворюваннях є необхідність в аерозольних лікарських формах, тому що вони:
використовуються зручно, естетично, гігієнічно;
забезпечують точне дозування лікарського засобу при використані дозуючого пристрою;
призводить до швидкого терапевтичного ефекту при порівняно малих витратах лікарської речовини;
аерозольна упаковка герметично закрита, що попереджує забруднення лікарського препарату ззовні;
аерозольна упаковка захищає лікарський засіб від висихання, дії світла та вологи;
на протящзі всього терміну придатності аерозолі зберігають стерильність.
Звичайно аерозолям властиві і недоліки, такі як:
порівняно висока вартість;
можливість взриву балону при ударі чи дії високої температури;
забруднення повітря в приміщені лікарським препаратом і пропелентами при маніпуляції.
Але не дивлячись на недоліки, використання аерозоліва в медичній практиці вважається прогресивним. Адже у вигляді інгаляції найбілш часто призначається немала кількість лікарських перпаратів таких фармакологічних груп:
бронхолітики (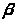 2
адреностимулятори і
2
адреностимулятори і
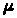 – холінолітики) для лікування
бронхообструктивних захворювань (БА,
ХОБЛ);
– холінолітики) для лікування
бронхообструктивних захворювань (БА,
ХОБЛ);
глюкокортикостероїди при лікуванні БА і алергічного реніту (в останьому випадку глюкокортикостероїди призначають в вигляді вприскування в ніс);
стабілізатори мембран тучних клітин для лікування БА;
мезколітики;
антибіотики (на приклад, фюзафюнжен або генталіцин).
Основною вимогою до подібних пристроїв являється оптимальний розмір частинок аерозоля, що вдихаються хворим. Діаметр таких частинок повинен становити 2-5 млм, що забезпечує їх проникнення в крупні і середні бронхи. Дуже великі (більші 5 млм) частинки аерозоля практично не потрапляють в бронхи, а їх адсорбція в порожнині рота і глотки створює умови для всмоктування лікарського засобу в кровотік і появу системних ефектів. Дуже мілкі частнки (менше 2 млм) спроможні проникати наймілкіші бронхи, що також супроводжується зменшенням клінічного ефекту і збільшенням всмоктування лікарського засобу в кров.
Здорова людина може вдихати аерозоль із порівняно великою швидкістю, забезпечуючи цим самим активне потрапляння лікарської речовини в бронхи, а у хворих з обструктивним захворюванням бронхів повітряний потік часто уповільнений, частота дихання збільшена. В зв’язку з цим здатність інгалятора забезпечувати адекватне потрапляння препарату в легені у хворих з широкими коливаннями об’ємної швидкості дихання є ще одною важливою вимогою. Нарешті, інгалятор повинен бути простим у використанні і поможливості компактним.
Отже, перед сучасною технологією готових лікарських препаратів промислового виробництва лежить завдання створення з дотриманням усіх вимог, високоефективних аерозольних форм, які є перспективними і необхідними при лікуванні захворювань легень, таких як БА, ХОЗЛ. Крім цього завдання, постає і інше: повинен бути створений великий асортимент аерозольних упаковок (пристроїв), які б полегшували перебіг захворювання, покращували якість життя, тобт о були зручними при використанні в домашніх умовах чи деінде і враховували вік і стан хворого.
Характеристика й класифікація аерозолів
Вихідними речовинами для готування аерозольних ліків служать різні препарати й допоміжні речовини, що дозволяють видавати їх з упаковки в різних формах, відповідно до їх призначення (на шкіру, усередину, ректально, вагінально). У зв'язку із цим Г. С. Башура і Я. И. Хаджай дали чітке визначення аерозолям як лікарській формі, розробили єдину термінологію й класифікацію всіх видів аерозолів і методів їхнього застосування в медичній практиці.
Лікарські аерозолі підрозділяються на фармацевтичні й медичні.
Фармацевтичні аерозолі — готова лікарська форма, що складається з балона, клапанно-розпилювальної системи й умісту різної консистенції, здатного за допомогою пропіленту виводитися з балона. До складу аерозолю входять лікарські, допоміжні речовини й один або трохи пропілентів.
По призначенню фармацевтичні аерозолі класифікують на інгаляційні, отоларингологічні, дерматологічні, стоматологічні, проктологічні, гінекологічні, офтальмологічні, спеціального призначення (діагностичні, перев'язні, кровоспинні й ін.).
Медичні аерозолі — аерозолі одного або декількох лікарських препаратів у вигляді твердих або рідких часток, отримані за допомогою спеціальних стаціонарних установок і призначені, головним чином, для інгаляційного введення.
Балони й клапанно-розпилюючі пристрої
Для перекладу лікарських речовин в аерозольний стан використовуються впакування, що працюють під тиском, називані балонами.
Схема пристрою аерозольного впакування наведена на мал. Вона складається з балона, клапана й умісту у вигляді розчину, суспензії або емульсії лікарського препарату й пропіленту, герметично закритого клапаном з розпилюючою голівкою. Подача вмісту з балона виробляється по сифонній трубці до отвору штока клапана за допомогою пропіленту. У випадку застосування в якості пропіленту не стислого, а зрідженого газу тиск у балоні залишається постійним, поки в ньому буде перебувати хоча б одна крапля рідкого пропіленту.
Рис. Пристрій аерозольного впакування:
а — двофазна система; б — трифазна система; / — балон;
2 — розпилювач; 3 — клапан; 4 — сифонна трубка; 5 — розчин лікарської речовини; 6 — пари пропіленту; 7 — пропілент
Залежно від матеріалу, з якого виготовлені балони, їх підрозділяють на кілька груп: металеві, скляні, пластмасові й комбіновані. Кожний вид балонів має недоліки й переваги. При їхньому використанні враховують в основному вартість, наявність матеріалів для їхнього виготовлення, а також можливість упакування тих або інших продуктів.
Місткість упакувань може бути різної: від 3 мол до 3 л, крім скляних, місткість яких обмежена 300 мол.
Металеві балони виготовляють найчастіше з алюмінію, внутрішню поверхню яких покривають захисними лаками, застосовуючи різні полімерні матеріали, антикорозійні лаки або сополімери. Більшість лікарських речовин і багато парфюмерно-косметичних продуктів не можуть бути внесені в металеві балони. Для впакування цих речовин повинні використовуватися більше інертні матеріали.
Скляні балони виготовляють із нейтрального скла марки НС-1 і НС-2, зверху покриваючи їх захисною полімерною оболонкою. При виготовленні скляних балонів необхідно враховувати дві основних умови: балони повинні витримувати внутрішній тиск, надаваний пропілентом (не менш 20 кгс/див2) і повинні мати міцність на удар. Для забезпечення безпеки обігу зі скляними аерозольними балонами їх покривають еластичними, плівками. У випадку руйнування осколки балона втримуються оболонкою.
Крім того, скляні балони повинні мати хімічну й термічну стійкість, не мати внутрішнього напруження скла, мати рівномірну товщину стінок, дна й мати мінімум плоских поверхонь.
За рубежем застосовується великі асортименти пластмасових балонів з поліпропілену, нейлону, поліетилену, поліформальдегіду, дельрину, целкону й ін. Але незважаючи на цілий ряд переваг, пластмаси мають проникність для деяких речовин і пропілентів і погано зберігають свою форму при дуже великому внутрішньому тиску.
В останні роки багатьма фірмами пропонуються аерозольні впакування, що не містять пропілентів. Видача вмісту відбувається стисненим повітрям за допомогою мікронасоса (механічним пульверизатором), накручеємого на горловину балона й повітря, що створює тиск, у балоні до 5 атм. Тонкодисперсний струмінь у таких випадках одержують при сполученні високого гідравлічного тиску, що розвивається насосом, з малим проходом перетину клапанів (для цього використовують лазерні технології).
У цей час вартість таких упакувань висока і їхнє застосування економічно ефективно не для всіх препаратів. Для розпилення суспензій з високим змістом твердих речовин, плівкоутворювальних препаратів, пін і інших подібні насоси непридатні.
Призначення аерозолю, стан умісту балона, його консистенція, склад і шлях введення вимагають застосування різних, у кожному випадку строго певних типів клапанно-розпилювальних систем. Клапан аерозольного впакування повинен забезпечувати її герметичність при тиску в балоні до 20 кгс/див2 і евакуацію препарату з балона.
Є дуже багато конструкцій клапанних пристроїв. Їх класифікують по трьох ознаках: принципу дії, способу кріплення на балоні й призначенню.
За принципом дії їх класифікують на групи:
- пружинні, діючі при натисканні на розпилювальну голівку вертикально долілиць (пружинні, у свою чергу, ділять на одноразові й багаторазові; безперервні й дозуючі);
- качаємі безпружинні, що діють при натисканні на розпилювальну голівку збоку;
- клапани із гвинтовим вентилем.
По способі кріплення на балоні:
- що закріплюються в стандартному отворі балона шляхом розжиму вертикальних стінок корпусу клапана під бортик горловини балона спеціальним цанговим пристроєм (для металевих балонів);
- що закріплюються на горловині балона шляхом завальцювання корпуса клапана або капсули на спеціальних стінках (для скляних і пластмасових балонів);
- клапани, накручуємі на горловину посудини (для великих балонів багаторазового використання).
По призначенню:
- стандартні для рідких продуктів;
- для пін;
- для грузлих продуктів;
- для порошків і суспензій;
- клапани спеціального призначення;
- дозуючі клапани.
Рис. Стандартна клапанно-розпилювальна система для рідких продуктів:
1 - розпилювальна голівка (насадка); 2 — шток; 3 — пружина;
4 — гумова манжета; 5 — корпус клапана; в — сифонна трубка; 7 — прокладка; 8 — капсула (чашка)
Вітчизняною фармацевтичною промисловістю випускаються чотири типи клапанів і дев'ять типів розпилювачів і насадок до них (мал. 23.2, 23.3). Їх підрозділяють на: розпилювачі для інгаляцій 1, для лікування бронхіальної астми 2, для суспензіонних 3 і плівкоутворювальних 4 аерозолів; насадки стоматологічні, ректальні, вагінальні 5 і ін.
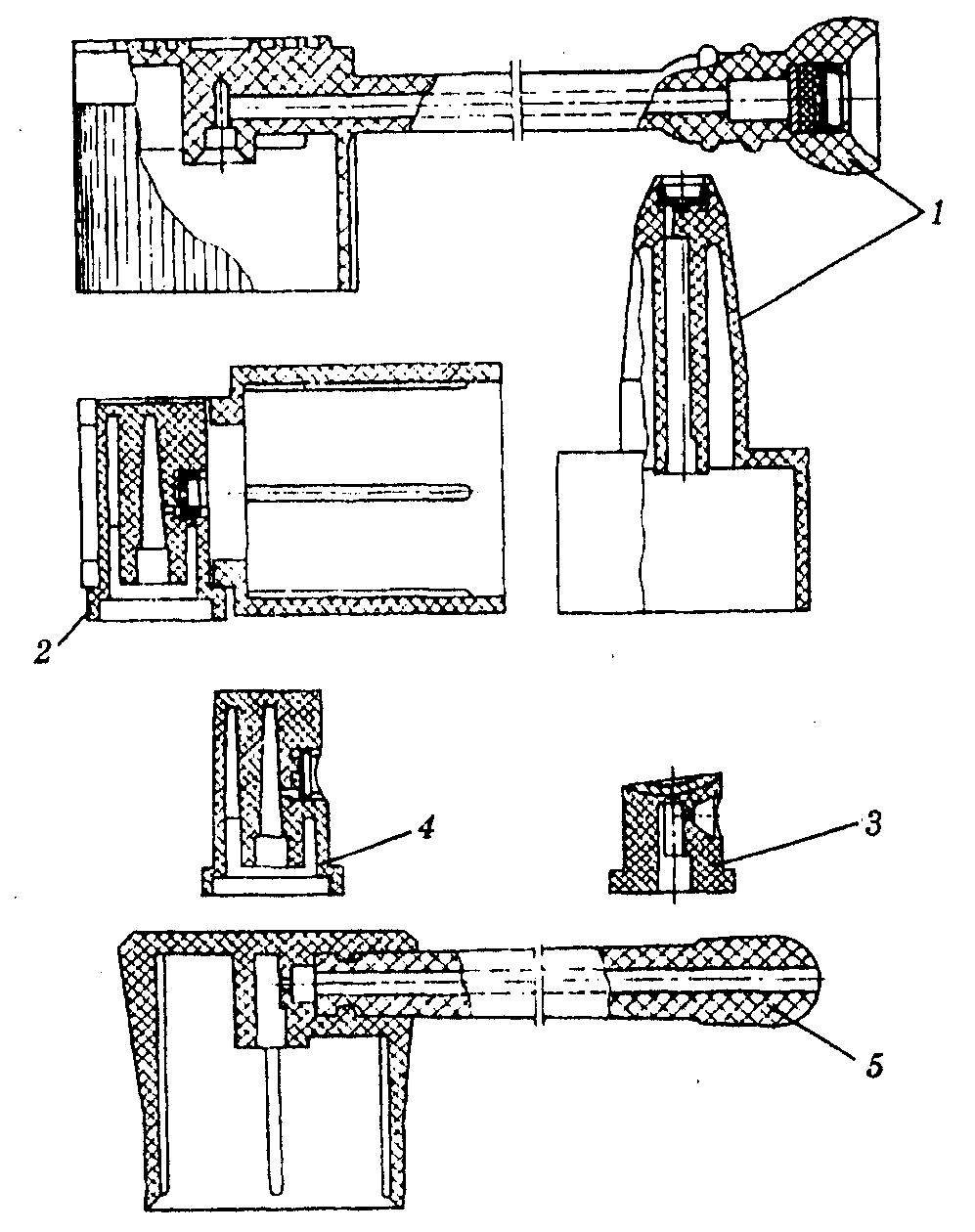
Розпилювачі й насадки вітчизняного виробництва
Пропіленти, що застосовуються для створення препаратів в аерозольному впакуванні.
Важливе значення для видачі аерозольного продукту мають що розсіюють, або евакуюють гази, за допомогою яких усередині посудин створюється тиск. Ці гази називаються пропілентами.
Пропіленти класифікують по величині тиску насичених парів, по агрегатному стані при нормальних умовах і по хімічній природі.
Залежно від тиску насичених пар їх ділять на дві групи: основні, здатні створювати самостійно тиск не менш 2 атм, і допоміжні - створюючі тиск менш 1 атм. По агрегатному стані вони підрозділяються на три групи:
1) зріджені гази: фторорганчні з'єднання (хладони або фреони); вуглеводні пропанового ряду (пропан, бутан, ізобутан); хлоровані вуглеводні (вініл і метилхлорид і ін.);
2) стислі (тяжкозжимаємі) гази (азот, закис азоту, двоокис вуглецю);
3) легколетучі органічні розчинники (метиленхлорид, етиленхлорид і ін.).
У технології фармацевтичних аерозолів найчастіше застосовуються зріджені гази — хладони-11, -12, -114. Це газоподібні або рідкі речовини, добре розчинні в органічних розчинниках і багатьох маслах, практично нерозчинні у воді, негорючі, не утворюючих вибухонебезпечних сумішей з повітрям і відносно хімічно інертні. Найпоширенішими в більшості країн миру вважаються фреон-11 (CCl3F) і фреон-12 (CC12F2), що застосовуються як холодоагенти в холодильниках.
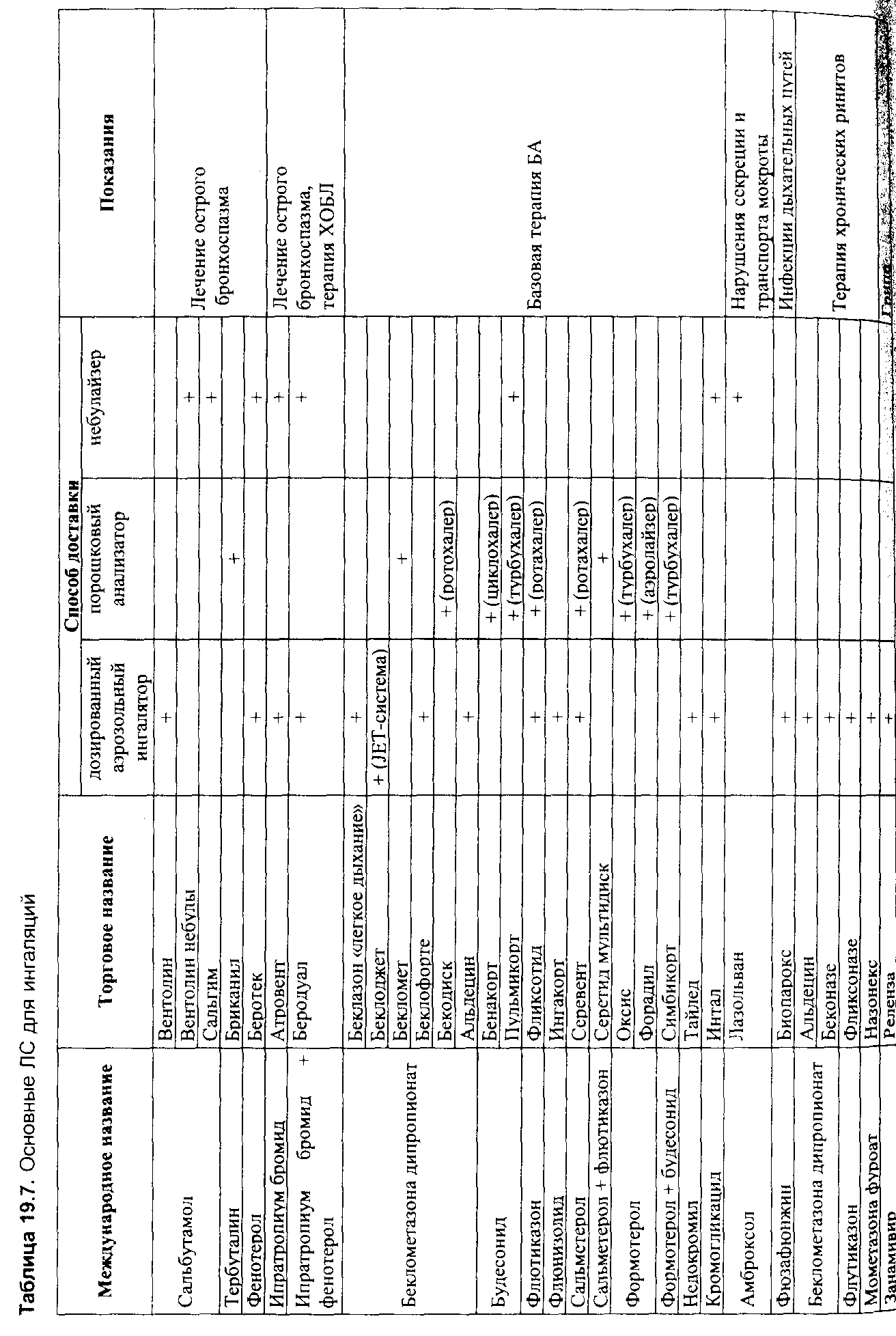
Сучасні інгалятори ЛС можна розділити на кілька основних типів 19.8):
аерозольний дозований інгалятор (АДІ);
порошковий інгалятор (ПІ);
небулайзер.
Аерозольний дозований інгалятор
АДІ - найпоширеніша в цей час форма інгалятора 90,2% продажів інгаляторів у США). Дозволяє розпорошувати у вигляді аерозолю широкий спектр ЛС (див. табл. 19.7). АДІ можна застосовувати для доставки препаратів у легені, носоглотку (фюзафюнжин) або порожнина носа (глюкокортико-стероїди). Основним недоліком АДІ є необхідність координувати дихальний маневр (інтенсивний і рівномірний вдих) з активацією інгалятора (натискання пальцями на балончик). Хворого варто інформувати про те, що:
інгаляції за допомогою АДІ варто проводити сидячи або коштуючи (але не лежачи);
перед використанням необхідно струснути інгалятор;
при вдиху губи повинні щільно обхопити мундштук інгалятора;
після завершення вдиху варто затримати подих на 5-10 з, щоб забезпечити кращу адсорбцію аерозолю.
Таблиця. Основні системи доставки інгаляційних ЛС
|
Дозуючий пристрій |
Частка препарату, що досягає легенів, % |
Місце зберігання препарату |
Переваги |
Недоліки |
|
АДІ |
15-20 |
Резервуар |
Можна використовувати зі спейсером; інгалятор містить багато доз; гарне співвідношення вартості й ефективності; ефективність мало залежить від швидкості вдиху |
Складність у використанні (вимагає координації вдиху й активації АДІ); неможливо застосовувати в дітей до 6 років; ефект охолодження при вдиханні (фреон);більша частина дози попадає в порожнину рота й ковтки; багато небажаних ефектів |
|
Небулайзер |
14 (до 40) |
Небули |
Ефективність не залежить від швидкості вдиху |
Висока вартість. Як правило, являє собою стаціонарний пристрій, залежить від джерела електроенергії |
|
Спинхалер |
9 |
Капсули |
Дози однорідні; необмежений розмір дози |
Вимагає частого перезарядження інгалятора; складний у використанні |
|
Аеролайзер |
- |
|||
|
Ротахалер |
9 |
|||
|
Турбухалер |
20-30 |
Резервуар |
Містить багато доз; більша частка препарату досягає легенів; небагато небажаних ефектів |
Ефективність залежить від швидкості вдиху (мінімум 60 л/хв) |
|
Аккухалер (дискус) |
11-15 |
Блістери, що містять препарат |
Ефективність мало залежить від швидкості вдиху; висока відтворюваність; містить багато доз |
Ефективність залежить від швидкості вдиху |
|
Дискхалер |
11-15% |
Складність використання |
Правильна техніка інгаляцій забезпечує проникнення в бронхи близько 15-20% дози препарату. При помилках у використанні цього АДІ частка препарату, що потрапив у бронхи, стає істотно менше.
Діти, літні, особи зі зниженим інтелектом або неврологічними порушеннями зазнають труднощів при використанні АДІ, дозволити які можна, застосовуючи спейсер (мал. 19.1) або інгалятор «легкий подих». Останній являє собою АДІ, що автоматично активується при вдиху хворого.
Спейсер
Спейсер (див. рис.) являє собою ємність різного обсягу й дозволяє акумулювати ЛС перед використанням. При цьому немає необхідності в координації вдиху й активізації інгалятора. Дуже великі частки аерозолю адсорбуются на поверхні спейсера, завдяки чому не попадають у порожнину рота й не всмоктуються в системний кровотік. ЛС із вираженими НЛР (наприклад, глюкокортикостеріоди) краще призначати через спейсер.
Спейсер дозволяє проводити інгаляції у хворих з різким обмеженням швидкості повітряного потоку (наприклад, при нападі БА). В останньому випадку клінічна ефективність бронхорозширюючих ЛС значно вище, ніж при використанні АДІ.
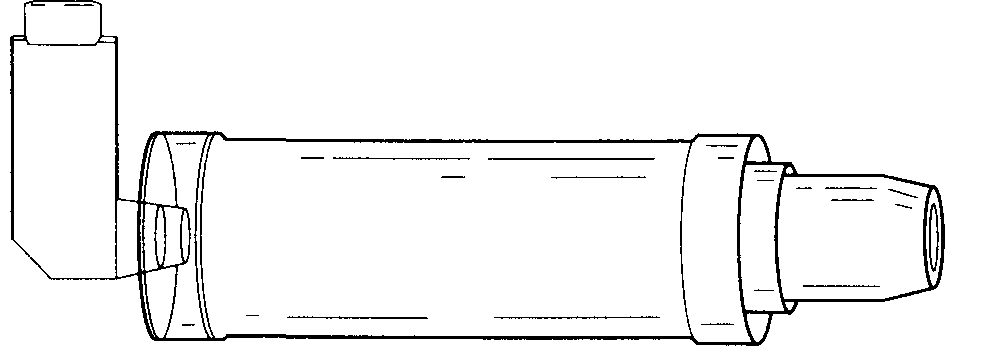
Рис. Спейсер АероЧамбер.
Спейсер з лицьовою маскою використовують для інгаляцій у дітей.
Для лікування хворих з важкої бронхообструкцією застосовують спейсери великого (більше 0,75 л) обсягу. Деякі інгалятори випускають із невеликими спейсерами, основна функція яких полягає в адсорбції великих часток аерозолю.
Порошкові інгалятори
Перші ПІ (рис.) з'явилися на початку 1970-х років. Перевагою їхніх засобів доставки є простота використання (інгалятор не має потреби в активації = у процесі вдиху + ЛС у вигляді порошку пасивно надходить у бронхи з потоком повітря), відсутність охолодження дихальних шляхів (пов'язаного з використанням фреону в АДІ). Однак для активації більшості ПІ потрібна висока швидкість вдиху, при низької швидкості вдиху зменшується частка препарату, що надходить у легені. Проте клінічні дослідження у хворих БА показали, що ефективність ЛС, що вводяться за допомогою ПІ, приблизно дорівнює їхньої ефективності при використанні АДІ.
Ряд ПІ являють собою пристрою багаторазового використання (спінхалер, ротохалер, аеролайзер). Хворі можуть окремо здобувати капсули препарату, що знижує вартість інгаляцій, але інгалятор вимагає відходу й перезарядження. Одноразові пристрої простіше у використанні, але обходяться дорожче (дискус, турбухалер).
Ефективність використання ПІ залежить від умов зберігання ЛС (низька вологість повітря), тому ПІ часто постачені поглиначами додаткової вологи. З додаткових конструктивних особливостей ПІ варто згадати мікротурбіну (турбухалер), завдяки якій препарат поширюється по спіральній траєкторії, що збільшує частку ЛС, що надходить у легені (20-30% при використанні турбухалера в порівнянні з 11 - 15% при застосуванні інших ПІ).
Інтерес до ПІ значно збільшився в останні роки, оскільки класичні АДІ містять фреон, що руйнує озоновий шар атмосфери Використання АДІ повинне бути обмежене відповідно до міжнародних угод по захисту навколишнього середовища.
Небулайзер
Небулайзер являє собою стаціонарний пристрій для інгаляцій Застосування небулайзера вимагає джерела електроенергії (ряд моделей небулайзерів здатні працювати від автомобільного акумулятора).
Аерозоль у небулайзері утвориться безупинно, тому під час видиху хворого частина ЛС губиться. Щоб уникнути цього, ряд моделей небулайзерів постачили переривником - хворий сам регулює утворення аерозолю. Деякі моделі небулайзерів здатні зігрівати аерозоль.
Існують небулайзери, що виконують інгаляції ЛС за невеликі (10-12 хв) проміжки часу, і інгалятори для тривалих (1 рік і більше інгаляцій).
Основні переваги небулайзерів:
• незалежність якості інгаляцій від дихального маневру хворого й швидкості повітряного потоку;
• можливість застосування в дітей, літніх, осіб з неврологічними порушеннями;
• проведення інгаляцій не вимагає контролю з боку хворого й медичного персоналу;
• можливість введення дуже більших доз ЛС;
• можливість застосування різних ЛС через один інгаляційний пристрій.
Разом з тим небулайзери мають потребу у відході й періодичній дезінфекції. Області застосування небулайзерів:
інгаляційна терапія в дітей, літніх;
гострий напад БА;
важкі випадки ХОБЛ, при яких швидкість повітряного потоку різко обмежена;
постійна інгаляційна терапія (бронхоектатична хвороба, хронічний обструктивний бронхіт).
постійна інгаляційна терапія (бронхоектатична хвороба, хронічний обструктивний бронхіт).
Вибір засобу доставки
Вибір засобу доставки ЛС залежить від здатності хворого адекватно застосовувати інгалятор. Більшість хворих із хронічними захворюваннями легенів можуть успішно застосовувати найбільш простий і порівняно дешевий вид інгалятора - АДІ. Дітям і людям похилого віку можна рекомендувати АДІ зі спейсером або АДІ «легке дихання». Нарешті, в останні роки широке поширення одержують ПІ й небулайзеры. Небулайзеры особливо показані для інгаляційної терапії в дітей дошкільного віку, старих і пацієнтів з вираженим обмеженням повітряного потоку.
Види аерозольних систем
Двофазні аерозольні системи
В аерозольному впакуванні пропілент може перебувати в газоподібному й рідкому стані. У випадку, якщо концентрат утворить із рідким пропілентом розчин, аерозольну систему називають двофазною. Газове середовище в балоні складаються з парів пропіленту й стисненого газу й летучих компонентів аерозольного концентрату.
Тиск газової фази пропіленту поширюється рівною мірою на всі внутрішні стінки впакування. Видача вмісту відбувається в тому випадку, якщо атмосферний тиск буде нижче внутрішнього тиску в балоні. При видачі зріджений пропілент швидко випаровується й викликає розпилення продукту у вигляді дрібних крапельок, туману або піни.
Для більшості систем застосовуються розчинники: спирт етиловий, жирні й рослинного масла, етил ацетат, ацетон. Якщо в якості пропіленту в аерозольній системі використовують стиснений газ, як розчинники можуть застосовуватися вода, гліцерин, гліколі, поліетиленоксиди й ін.
Тому залежно від розчинників концентрати-розчини підрозділяються на: водні, спиртові, водно-спиртові й неводні. Прикладом аерозолів-розчинів можуть служити препарати «Інгаліпт», «Каметон», «Камфомен», «Ефатин» і ін.
Двофазні аерозольні системи можуть бути видані з упакування у вигляді розчину з наступним утворенням плівки, у вигляді піни або крему.
У світовій практиці відома велика кількість плівкоутворювальних аерозолів. Їх застосовують у гінекології, ветеринарії, педіатрії, отоларингології, дерматології. В аерозольному балоні плівкоутворювального препарату звичайно перебуває розчин полімеру, лікарської речовини, пластифікатора й пропіленту, при розпиленні яких на поверхні шкіри або тканини утвориться швидко сохнухша й припасована плівка.
У якості водорозчинних плівкоутворювальних речовин застосовують сополімери типу вінілпірролідона з вінілацетатом, ацетобутират целюлози, полівінілпірролідон і ін. Для неводних плівкоутворювальних систем застосовують, наприклад, сополимер гідроксівінілхлориду ацетату й себацинової кислоти, модифікований малеіновою смолою, вінілацетат, бензойну смолу, метакрилову смолу, ацетат-бутират целюлози, поліметакрілати, акрилати, етилцеллюлозу, поліакрилати, різні хірургічні клеї на основі ефірів цианакриловои кислоти, желатино-резорциновий клей і інші речовини, які при наявності вологи полімеризуются. Їх застосовують для склеювання шкіри, стінок слизуватих шлунка, кишечника, бруньок, печінки, легких і інших органів.
Речовини, що застосовуються в якості плівкоутворювачів, не повинні дратувати шкіру й бути токсичними. плівка, Що Утвориться, повинна бути непроникної для мікроорганізмів, еластичної, міцної, мати високий ступінь адгезії, мати вираженими бактеріостатичні властивості; не повинна мати різкий або неприємний запах.
До переваг плівкоутворювальних складів ставляться: ізоляція ушкодженої поверхні від інфікування й тканин одягу постраждалого, економія часу при масовій обробці хворих, зручність, простота й легкість застосування.
Трифазні аерозольні системи
Більшість фармацевтичних аерозолів являє собою системи, у яких концентрат-розчин, емульсія або суспензія не змішуються з рідким пропілентом, і в балоні перебувають три окремі фази: газоподібна, тверда й рідка (див. мал.).
Значна кількість складів, що випускаються в нашій країні й за рубежем, являють собою емульсійні системи й видаються у вигляді пін. Вони складаються з водної фази, що містить поверхнево-активні речовини (УПАВШИ) і заемульгірований пропілент. Концентрація пропілента в них коливається від 3,5 до 89% , а для більшості пін вона становить 10-20% .
У якості емульгаторів для аерозольних емульсій, як і для звичайних, застосовуються всіляких ПАВ. У силу властивих їм фізико-хімічних властивостей вони, у сполученні із пропілентами, утворять піни.
Пінні препарати широко застосовують у багатьох областях медицини. У гінекології - для лікування запалення матки, для особистої гігієни жінок і як протизаплідні засоби, а також препаратів, що попереджають венеричні хвороби.
У проктології пінні препарати показані як ефективні засоби при лікуванні геморою, тріщин заднього проходу, проктитів, колітів і ін.
Для одержання піноутворюючих аерозолів необхідні ефективні піноутворювачі, у малих концентраціях забезпечуючи одержання рясної піни.
До складу піни можна вводити стероїди, речовини фунгіцидної дії, діуретіки, антибіотики, гормони, вітаміни, антитоксини, антигени, судинозвужувальні, кровоспинні, гістамні, седативні, протиревматичні засоби.
До аерозолів трифазних систем ставляться й аерозоль-суспензії. Це гетерогенні дисперсні системи, що характеризуються присутністю твердої фази, нерозчинної в рідкому аерозольному концентраті. Пропілент може бути включений або в дисперсну фазу, або в дисперсійне середовище. У кожному разі діюча речовина диспергірувано в нелетучому розчиннику.
Труднощі при створенні суспензійних аерозолів зустрічаються через агрегацію порошкоподібних часток, рекристалізації й осадження їх на стінках аерозольного балона, залежно від цього змінюється якість розпилу, ефективність його при нанесенні на поверхню, порушується точність дозування лікарського засобу при його застосуванні й ін.
У цей час суспензійні аерозолі використовуються в медичній практиці дуже широко. Наприклад, аерозолі «Оксициклозоль», «Алудрин», «Оксикорт», «Астмопент», «Алупент» і ін.
Як переваги цієї групи препаратів можна назвати: можливість використання речовин як розчинних, так і нерозчинних у даному середовищі, лікарські речовини мають виражений пролонгований ефект, тривалість їхньої дії можна регулювати шляхом зміни величини часток.
Основний недолік суспензій в аерозольних упакуваннях - їхня термодинамічна нестійкість. Згодом усе без винятку суспензії розшаровуються, тому основними властивостями варто назвати дисперсність і наявність агрегативної і кінетичної стійкості.
Технологія різних аерозольних систем
Аерозолі складаються з нелетучих (одного або декількох) компонентів і летучого пропіленту. Діюча речовина, як правило, або розчинена, або дисперірувану в розчиннику. Тому складання рецептури аерозолю полягає в розробці технології готування бажаної комбінації нелетучого й летучого компонентів.
Залежно від ступеня змішуваності компонентів основної рецептури із пропілентом, аерозолі підрозділяють на аерозолі-розчини, піни в аерозольному впакуванні, аерозолі-суспензії й комбіновані системи.
Аерозолі-Розчини
В аерозолях-розчинах активна речовина розчинена або в пропіленті або в співрозчинювачі, що добре змішується із пропілентом. Після видачі вмісту з балона пропілент випаровується, а активна речовина залишається у вигляді туману в чистому виді або розчиненому в співрозчинюваку.
При готуванні аерозольних концентратів використовують всілякі по своїх властивостях хімічні сполуки і їхньої суміші. Найчастіше концентрат складається з декількох індивідуальних речовин. Вони повинні бути певної в'язкості, сумісними із пропілентом, стійкі до впливу низьких і високих температур і не повинні взаємодіяти з деталями аерозольного впакування. У якості співрозчинників переважніше застосовувати неполярні речовини, оскільки навіть малі кількості води можуть викликати гідроліз деяких пропілевнтів, що приводить до виділення хлористого водню, розкладанню активних речовин і корозії аерозольних балонів.
Виробництво аерозолів-розчинів складається з декількох стадій: готування розчину активного компонента (концентрату), звільнення його від нерозчинних домішок, фасовка в аерозольні балони, герметизація, заповнення балонів пропілентом, перевірка їх на міцність і герметичність, стандартизація, оформлення впакування для наступного транспортування.
Концентрати-Розчини приготовляются, як і звичайні розчини лікарських речовин, у реакторах, постачених теплообмінником і мішалкою. Для звільнення розчинів від домішок їх відстоюють, фільтрують або центрифугують.
Якщо концентрати-розчини одержують за допомогою грузлих розчинників (жирні масла), то розчинення проводять при нагріванні, очищення - під тиском. У випадку застосування летучих розчинників (етиловий спирт) розчинення речовин проводять у закритих реакторах, а фільтрацію - під тиском. До складу аерозольних систем можуть входити стабілізатори й консерванти. Стандартизацію концентратів-розчинів проводять із урахуванням процентного змісту діючих речовин або по щільності розчину.
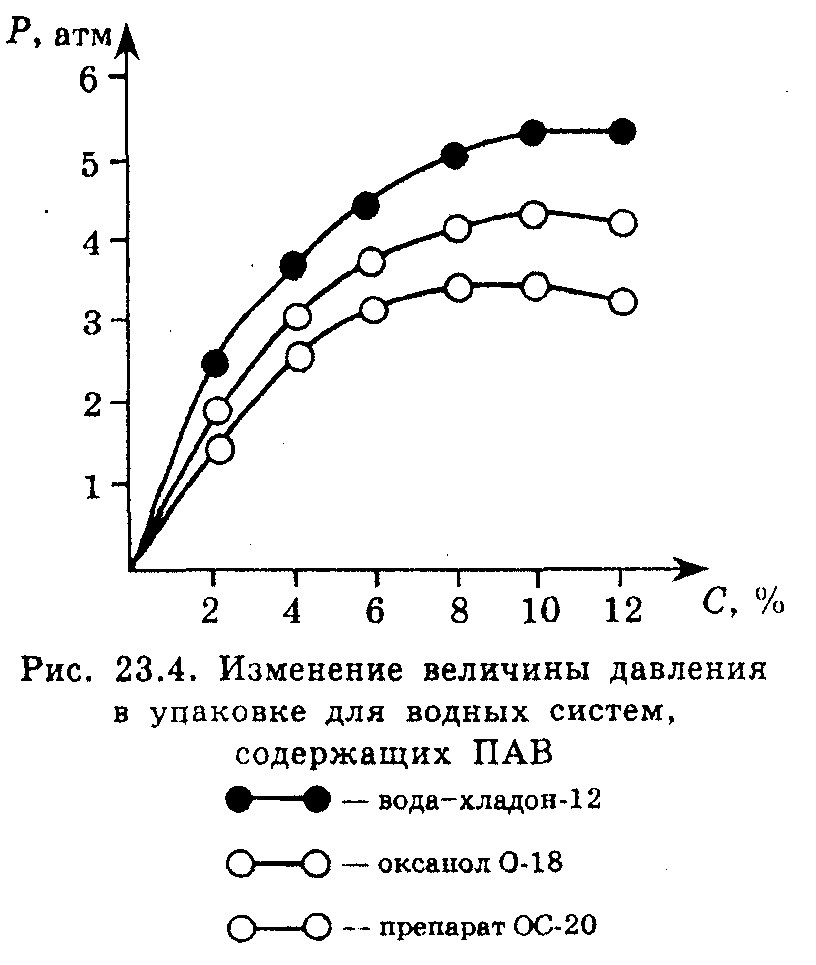
Вирішальний фактор у технології аерозолів-розчинів - тиск усередині балона, контролем якого може служити кількісна характеристика деяких фізико-хімічних властивостей: повнота видачі вмісту з балона, його дисперсність, а також розчинність пропіленту в концентраті. Чим більше здатність аерозольного концентрату до розчинення пропілленту, тим нижче тиск в аерозольному балоні.
Розчинність пропілентів у водних середовищах можна підвищити не тільки введенням співрозчинників, що добре сполучаються з ними, але й за рахунок ПАВ, які можуть солюбілізірувати їх у процесі змішування. Чим більше здатність розчину ПАВ до солюбілізації хладона, тим нижче тиск усередині впакування показує суміш їхніх пар (рис. 23.4). Ступінь солюбілізаіції, стійкість отриманих систем і їх основні фізико-хімічні властивості обумовлені видом пропілента й типом ПАВ (табл. 23.1).
Таблиця 23.1 Тиск усередині впакування залежно від виду пропіленту й типу ПАВ
|
Найменування |
Хімічна формула |
Тиск, атм (21 °С) |
Концентрація, % |
УПАВШИ |
||
|
емульсійні віски |
емульгатор № 1 |
твін-80 |
||||
|
Хладон-12 |
CCl2F2 |
6,0 |
10 |
1,5 |
2,0 |
1,4 |
|
Суміш хладонів 12/144 (40:60) |
CC12F2 C2C12F4 . |
3,5 |
10 |
1,7 |
2,2 |
1,5 |
|
Суміш хладоноп 12/318С (50:50) |
CCl2F2 C4F6 |
5,2 |
10 |
3,0 |
3,0 |
2,3 |
Склади, видавані з упакування у вигляді пін
Значна кількість аерозольних складів видають у вигляді пін емульсійні системи.
Піна позбавлена ряду недоліків, властивим іншим лікарським формам. Вона забезпечує економічне дозування, краще контактує зі слизуватою оболонкою, надає лікам пролонгована дія. Під впливом температури тіла піна збільшується в обсязі, заповнює всі вільні місця й канали в прямій кишці або в піхву. Установлено, що піна може переміщатися в проксимальному напрямку й протягом 4-х год забезпечувати високу концентрацію лікарської речовини.
Для одержання піноутворюючих аерозолів необхідні ефективні піноутворювачі, у малих концентраціях забезпечуючі одержання рясної піни.
Стійкість пін залежить від багатьох факторів, основні з них: концентрація піноутворювача, наявність електроліту, рН середовища, в'язкість розчину, концентрація й тип пропіленту, наявність добавок.
Піни, отримані з аерозольних упакувань, оцінюють за наступними показниками: зовнішній вигляд піни, тип видачі її з упакування (плавна, переривчаста, гучна), стабільність і час життя, пружні властивості піни, висушуємість у відсотках у часі, її змочувальні властивості, щільність, в'язкість і дисперсність. Піни підрозділяють на три класи: водні, водно-спиртові й неводні піни, що містять органічну рідину типу гліколів або мінерального масла.
З огляду на різноманітні терапевтичні й фізико-хімічні властивості лікарських речовин, необхідно мати достатній набір різних основ і ВПАВШИ для створення найбільш раціональної рецептури пінних аерозольних препаратів.
Водні піни. Водні піни представляють саму більшу групу препаратів в аерозольних упакуваннях. Вони складаються з водної фази, що містить УПАВШИ й заемульгіруваний пропілент. При видачі рідкий пропілент бурхливо скипає й утворить піну. Концентрація пропілента у водних пінах може бути від 3,5 до 89% і залежить від типу пропіленту. Найбільше часто застосовують в режимі хладон-114, хладон-12, їхньої суміші (40:60), рідше хладон -142, -152. Хладон-11 у водних аерозольних системах не застосовується у зв'язку з його легкої гідролюзуємого в присутності води.
Водноспиртові піни. Клас пін являє собою систему, що складається з води, етилового спирту, піноутворювача й пропіленту в таких співвідношеннях, у яких вони взаєморостворюємі.
При готуванні водноспиртових пін піноутворювач повинен бути частково розчинний у системі вода - спирт і повністю в системі вода - спирт - пропілент.
Неводні піни. Цей клас пін дозволяє уводити до складу інгредієнти, чутливі до вологи. Властивості їх можна змінювати залежно від типу й концентрації ПАВ, пропіленту й неводної фази.
У неводних пінах безперервною фазою служать мінеральні або рослинні масла, гліколі й ін. Такі піни дрібні, щільні, більше однорідні по розмірі пухирців газу, у деяких випадках по консистенції вони наближаються до кремів.
Суміш пропіленту й масла значно впливає на тиск усередині балона, знижуючи його, тому для забезпечення повної евакуації вмісту з балона підбір пропіленту відіграє вирішальну роль.
Аерозолі-Суспензії
Гетерогенні дисперсні системи, що характеризуються присутністю твердої фази, нерозчинної в рідкому аерозольному концентраті, називаються аерозолями-суспензіями.
В аерозолях-суспензіях пропілент може бути включений у дисперсну фазу або в дисперсійне середовище. У кожному разі діюча речовина диспергіруваного в нелетучому розчиннику. Основні фактори, що впливають на якість аерозолів-суспензій: фізико-хімічні властивості речовин, що входять до складу аерозолів; співвідношення між компонентами наповнювача; конструктивні особливості аерозольного впакування; температурні умови експлуатації балонів.
В аерозолі-суспензії, як правило, уводять речовини інертні в хімічному відношенні, що зводить до мінімуму процеси взаємодії й підвищує стійкість при зберіганні. Деякі аерозолі-суспензії можуть зберігатися тривалий час і не уступають тривалості зберігання активної речовини в сухому виді.
Як переваги препаратів у вигляді аерозолів-суспензій можна назвати наступні: можливість використання речовин як розчинних, так і нерозчинних у даному середовищі; виражений пролонгований ефект; регулювання дії шляхом зміни величини часток.
Основний недолік аерозолів-суспензій - термодинамічна нестійкість, їхній природний стан. Згодом всі суспензії розшаровуються, тому основними характеристиками даних систем є дисперсність і наявність агрегативної і кінетичної стійкості. На стабільність суспензій впливає також віддалена вага і в’язкість жидкої фази
З метою підвищення агрегативної і кінетичної стійкості суспензій застосовуються різні технологічні прийоми й методи.
Найбільш ефективний спосіб стабілізації аерозолів-суспензій - зниження поверхневого натягу на границі утворюючу суспензію фаз шляхом додавання поверхнево-активних речовин. Як такі речовини додають спирти жирного ряду, деякі складні ефіри, що перешкоджають злипанню часток і одночасно змазують клапанну систему. Застосовують іноді й співрозчинники для пропіленту (мінеральні масла, неіоногенні ПАВ, гліколі).
В аерозолі-суспензії вводять речовини, як правило, полярні; суспендірувані в хладонах, вони можуть утворювати агрегати.
На агрегацію часток робить вплив матеріал упакування. Найменше агрегування часток відбувається в металевих упакуваннях, найбільше - у скляних аерозольних балонах.
Для аерозольних суспензій розмір часток не повинен перевищувати 40-50 мкм, а для інгаляційних аерозолів найкращий ефект отриманий при величині часток 5-10 мкм. При цьому концентрація порошку повинна бути не більше 10%. Порошок не повинен бути гідрофобним, тому що із часом частки його будуть збільшуватися в розмірах.
Виготовлення аерозольних балонів. Способи наповнення їх пропілентом
Виробництво аерозольних балонів повинне бути зосереджене на одному спеціалізованому підприємстві, що виготовляє балони, клапанно-розпилювальні системи, де проводиться підготовка пропілентів або їхніх сумішей, концентратів, виробляється заповнення аерозольних балонів і контроль їхньої якості (мал. 23.5).
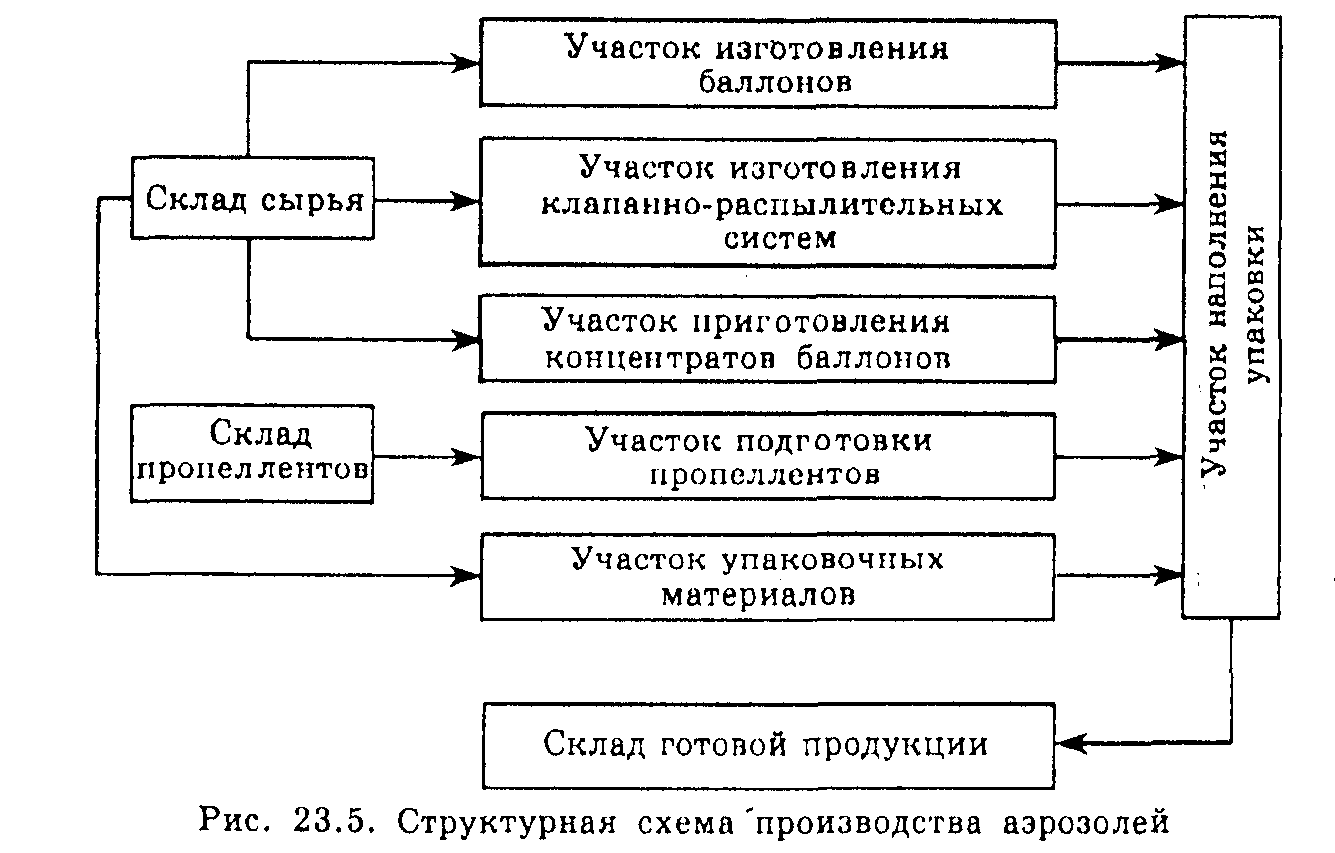
Виробництво алюмінієвих моноблокових балонів здійснюється шляхом формування їх із плоских заготівель на пресах ударного типу, а формування горловини балона виробляється на спеціальних багатошпиндельних конусоутворюючих автоматах. При цьому виконується 12-14 і більше операцій залежно від діаметра балона.
Виготовляються скляні балони з нейтрального боросилікатного скла НС-1 або НС-2 на автоматичних високопродуктивних склоформуючих машинах. Процес їхнього виробництва пов'язаний з подвійним випалюванням у горизонтальних печах з температурним максимумом 640—650°С, для усунення або ослаблення залишкових внутрішніх напружень скла.
Після формування скляні балони покривають поліетиленовим або полівінілхлорид ним захисним покриттям.
Пластмасові аерозольні балони виготовляють методом вакуумформовки (моноблочі) або лиття під тиском (двухдетальні) на формувальні або літієвих машинах.
Клапанно-розпилювальні системи виготовляють на заводах по переробці пластмас.
Виробництво хладонів (пропілентів) організовано на хімічних підприємствах; на фармацевтичні вони надходять у більших кількостях у спеціальних ємностях.
Готування сумішей зріджених пропіллентів і подача їх на лінію наповнення оцінюються як складні й специфічні операції для виробництва, що вимагають особливих умов і встаткування, що працює під тиском.
Методи заповнення аерозольних балонів пропілентами:
- наповнення під тиском;
- низькотемпературний спосіб, або «холодне наповнення»;
- метод наповнення стисненими газами;
- метод наповнення розчинними стисненими газами. Основний при виробництві аерозолів;
- метод наповненняпід тиском. Принцип його полягає в тім, що в наповнені продуктом і герметичні клапаном посудини нагнітається під тиском пропілент.
Для наповнення аерозольних балонів є велике число різних автоматичних установок і ліній, продуктивність яких може бути від 2 до 20 млн аерозолів у рік. Технологічна лінія містить у собі всі операції, наведені на мал. 23.6.
Балони завантажують на стрічку транспортера й подають у мийну машину 1, де вони проходять стадію мийки, обполіскуються, обробляються пором і сушаться. Після цього по транспортері 2 балони подаються на лінію наповнення. З метою вирівнювання продуктивності автоматів балони спочатку попадають на стіл-накопичувач 3, а потім по конвеєрному стрічковому транспортері 4 надходять на автомат для продувки 5 його стерильним стисненим повітрям. Далі автоматичний дозуючий пристрій 6 наповнює балон концентратом, після чого з нього віддаляється повітря. Для цих цілей автоматична голівка 7 дозує 1 - 2 краплі зрідженого пропіленту. Випаровуючись, пропілент витісняє повітря, що перебуває в балоні. Далі балони герметизуються. Цей процес здійснюється на автоматі 8 кріплення клапана. Кріплення клапана може здійснюватися двома способами: за допомогою розтискних цанг або закачуванням шляхом обертання роликів навколо горловини балона. Після цього вони надходять до дозаторів 9, які впорскують у них пропілент (хладон) під тиском. Порціонні дозатори можуть бути роторного або лінійного типу. Після заповнення балонів пропілентом вони проходять перевірку на міцність і герметичність у водяній ванні 10 при температурі 45±5 °С у плин 15 - 20 хв (для скляних балонів) або 5 - 10 хв (для металевих балонів). При нагріванні балонів у ванні створюється підвищений тиск, і вони або вибухають, або виділяють пропілент, що легко помітно по пухирцях, що піднімаються у воді. Браковані балони витягають із ванни ручним способом. Деякі лінії виробництва аерозолів постачені спеціальними детекторами з газовими аналізаторами, які контролюють мінімальні кількості витоку пропілентів з балонів. Негерметичні балони відбраковуються автоматично.
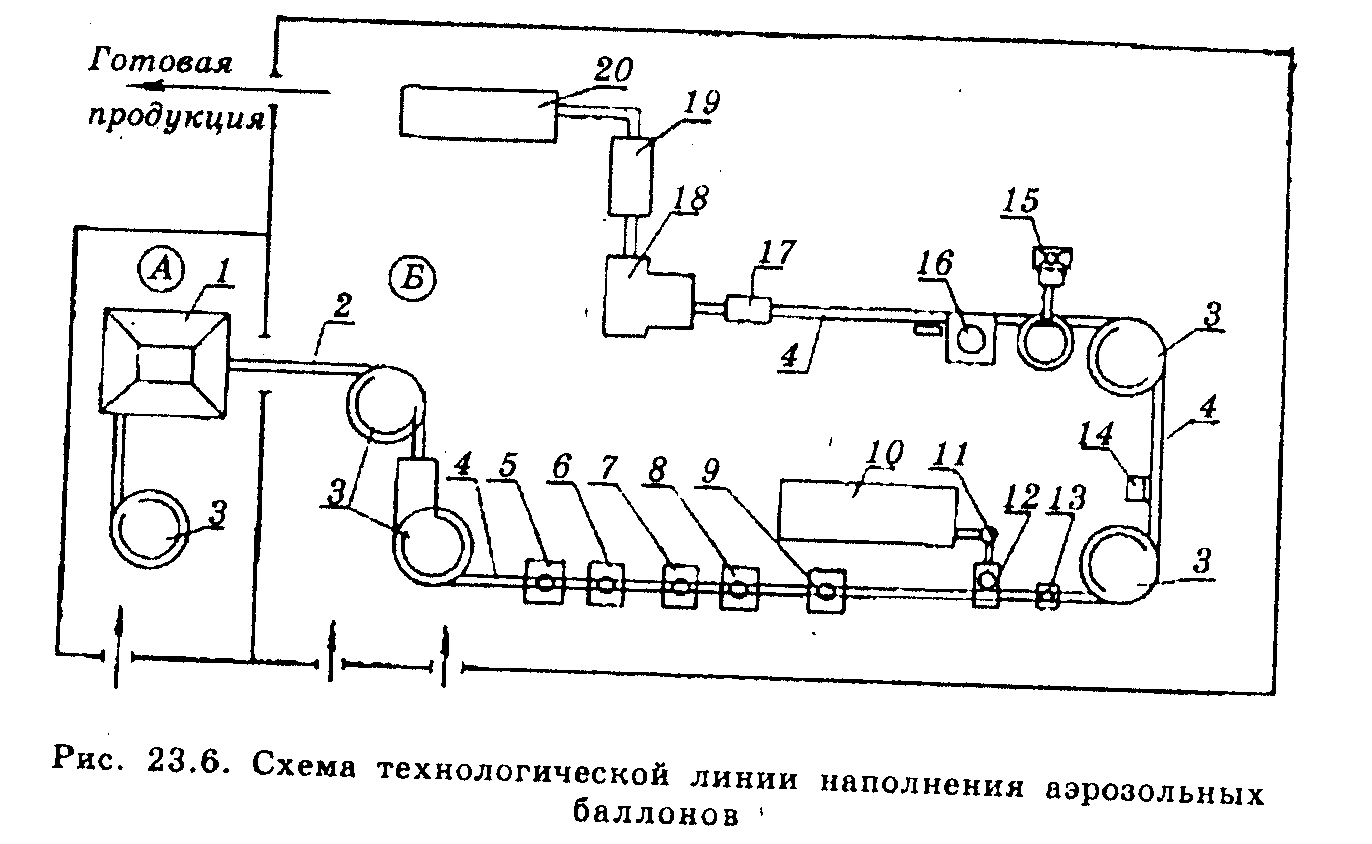
Далі балони по конвеєрі надходять у сушильний тунель 11 і просушуються після води, а потім проходять контрольне зважування на автоматичних вагах 12. При зміні маси балони відбраковуються автоматично.
Якщо аерозольні впакування містять у якості пропіленту стиснений газ, то їх контролюють на наявність тиску газу за допомогою манометра. Балони, що не містять газу, відбраковуються автоматично 13. Після цього балони забезпечуються розпилювачами 14, перевірка якості яких здійснюється на спеціальному автоматичному пристрої. За допомогою автоматичного пристосування, що орієнтує, 15 на балони одягаються захисні ковпачки. Автомат 16 маркірує балони (серія, строк придатності й інші дані). Після цього балони надходять на лінію впакування 17,18,19,20 де їх поміщають у піни, додаючи інструкцію із застосування. Потім упаковують у транспортну тару й обандеролюють.
Стандартизація й умови зберігання препаратів в аерозольних упакуваннях
Стандартизація аерозольних упакувань на заводах проводиться відділом технічного контролю відповідно до НТД на даний препарат. Необхідно відзначити, що якість аерозольних препаратів залежить від багатьох факторів і вимагає особливої форми контролю, тому що після укупорки балона неможливо внести зміни до складу препарату.
Стандартизація аерозолів містить у собі кілька видів контролю: органолептичний, фізико-хімічний, хімічний і біологічний контроль (при змісті в складі серцевих глікозидів і ін.).
Внутрішній тиск в аерозольному впакуванні повинне відповідати вимогам приватної статті. Його визначають манометром, клас точності якого повинен бути 2,5. Заповнені впакування перевіряються на міцність і герметичність. Відсоток спорожнювання аерозольного балона аналізують по формулі:
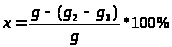
де g = g1 – g3 — маса суміші в балоні, г;
g1 — маса всього впакування із умістом, г;
g2 — маса балона із залишком препарату, г;
g3 — маса порожнього впакування, м.
Визначення середньої маси препарату в одній дозі обчислюють по формулі:
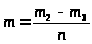
де п — число натискань, зазначене в приватній статті.
Відхилення в дозі допускається не більше ±20% , якщо немає інших вказівок у приватних статтях.
Якісні й кількісні показники контролюються методами аналізу окремих інгредієнтів аерозолю.
Аерозольні балони при транспортуванні мають специфічні умови в порівнянні з існуючими правилами, прийнятими для інших лікарських форм. Варто дотримувати зазначені на впакуванні й у технічній документації умови зберігання (уникати ударів, впливу прямих сонячних променів і високої температури).
Аерозолі впаковують у міцні дерев'яні ящики, якщо препарат має підвищену займистість, для менш небезпечних препаратів допускається транспортна тара з картону.
Нові аерозольні впакування
У зв'язку із триваючою дискусією про шкідливий вплив фторвуглеводородних пропілентів в аерозольних упакуваннях на навколишнє середовище й можливу заборону цих пропілентів ведуться інтенсивні розробки альтернативних упакувань. Роботи спрямовані на створення нешкідливих агентів-витіснювачів (пропілентів), розробку нових методів розпилення, удосконалювання існуючих конструкцій аерозольних упакувань і ін.
У цей час визначилося чотири таких напрямки:
- звичайні аерозольні впакування із пропілентами, не утримуючого фтору: насичені парафінові вуглеводні метанового ряду (пропан, бутан, ізобутан) і стиснені гази (азот, закис азоту, двоокис вуглецю й ін.);
- двокамерні балони, у яких пропілент відділений від продукту й не надходить у навколишнє середовище;
- упакування з механічним розпилювачем насосного типу;
- стисливі полімерні й інші балони.
1. Насичені парафінові вуглеводні в порівнянні із хладонами стабільні у водних середовищах і легше води, тому їх вигідно застосовувати для розпилення препаратів на водній основі. Завдяки невеликій щільності пропану й бутану для заповнення аерозольного балона їх потрібно значно менше, ніж хладону. Однак горючість цих зріджених газів не дозволяє їм суперничати в препаратах на основі органічних розчинників.
Стиснені гази відрізняються від зріджених не тільки агрегатним станом, але й властивостями. Тиск стиснених газів значно менше залежить від температури. Однак тиск у балоні в міру витрати продуктів падає, що може привести до неповного використанню вмісту. Стиснені гази звичайно практично нерозчинні або відрізняються досить обмеженою розчинністю. Тому в останні роки проводяться дослідницькі роботи в області підвищення розчинності стиснених газів.
Кількість стисненого газу, необхідного для видавлювання вмісту впакування, незначно. Тому такі впакування дуже чутливі до витоку газу, викликаною або недостатньою герметичністю, або необережним обігом. Для усунення даного недоліку розроблені аерозольні впакування з розгалуженими або перекидними сифонними трубками, що запобігають видачу препарату в переверненому положенні. Пропіленти цієї групи не горючі, дешеві, не роблять агресивного впливу на металеві й полімерні матеріали.
2. В області створення різних аерозольних упакувань все більше поширення одержує нове впакування, що одержало назву «бар'єрної». Продукт у ній відділений від пропіленту бар'єром, рухливою перегородкою, що запобігає контакт між ними, що різко розширює можливості впакування, тому що виключаються хімічна взаємодія між пропілентом і продуктом, а також надходження пропіленту в атмосферу.
Конструктивно двокамерні аерозольні впакування виконуються в різних варіантах: з поршнем, із вкладишем, із внутрішнім мішечком і ін.
Кількість пропіленту в таких упакуваннях мало. Однак струмінь, видаваний з таких упакувань, недостатньо дисперсна. Для підвищення дисперсності підбирають малов’язкі рецептури, зменшують прохідні перетини отворів і каналів клапанів або вводять дуже малі кількості пропіленту в препарат.
3. Можливим альтернативним аерозольним упакуванням є тара, постачена мікронасосом (механічним пульверизатором). Пульверизатор у вигляді мініатюрного поршневого насоса, що працює від натискання пальцем, нагвинчується на горловину балона (найчастіше скляного). Тонкодисперсний струмінь у таких випадках одержують при сполученні високого гідравлічного тиску, що розвивається насосом, з малим прохідним перетином клапанів (для цього застосовують лазерні технології).
У цей час вартість таких упакувань висока і їхнє застосування економічно ефективно не для всіх препаратів. Для розпилення суспензій з високим змістом твердих речовин, плівкоутворювальних препаратів, пін і інших високов'язких систем подібні насоси непридатні.
4. Стисливі балони виготовляють із еластичних полімерів (поліолефінів, акрілонітрілу, поліефіру, поліуретанових і інших смол). Принцип роботи їх заснований на дії мускульної сили стиску такого балона й видавлюванні продукту через сопло з малим перетином. Такі впакування - найдешевші, однак вони вимагають значних зусиль для приведення їх у дію й роблять грубодисперсні аерозолі.
Всім перерахованим упакуванням властивий один загальний недолік – неможливість досягнення достатнього внутрішнього тиску, порівнянного з тиском, створюваним звичайними аерозольними впакуваннями зі зрідженими пропілентами.
Високодозовані ліпосомні аерозольні фармацевтичні композиції
Винахід може бути використане в медицині для лікування різних захворювань легенів. Композиція містить 12-30 мг/мл циклоспорину А або будезоніду й 130-375 мг/мл фосфоліпіду в надчистій воді. Композиція перебуває в ємності розпилювача. Другий варіант композиції: до близько 21,3 мг/мл циклоспорину А, до близько 160 мг дилауроилфосфатидилхолина/мол початкової концентрації в резервуарі. Третій варіант: до близько 12,5 мг/мл будезонида в до близько 187,5 мг динауроїлфосфатдилхоліну/мол початкової концентрації в резервуарі. Діапазон розміру часток цієї липосомы, обмірюваного по аеродинамічному діаметрі по медіані маси, становить від близько 1,0 мкм до близько 3,0 мкм. Винахід дозволяє одержувати концентровані склади з високими дозами активних речовин, що забезпечує максимальну продуктивність одержуваних на їхній основі аерозольних препаратів. 3 с. і 13 з.п. ф-ли, 13 іл., 2 табл.
ОПИС ВИНАХОДУ
Винахід ставиться до області біохімічної фармакології й медичної хімії. Більш конкретно, справжній винахід ставиться до готових препаративних форм у вигляді високо дозованих ліпосомних аерозолів різних фармацевтичних препаратів, включаючи циклоспорин A і будезонід.
Багато різних захворювань легенів успішно лікуються із застосуванням аерозольних систем доставки лікарських засобів, використовуваних для їхнього нанесення безпосередньо на область легенів. Для доставки подібним шляхом розроблені різні пристрої (наприклад, інгалятор з відміряємою дозою й інгалятор для сухого порошку). Струминні розпилювачі використовувалися в клінічних умовах для аерозольної доставки розчинних у воді ліків і ультратонких суспензій, однак, їхнє застосування з нерозчинними у воді гідрофобними з'єднаннями обмежено.
Розробка ліпосомних препаративних форм, сумісних з аерозольною доставкою, дозволяє струминному розпилювачу доставляти додаткові лікарські засоби. Застосування ліпосом для аерозольної доставки має багато переваг, що включають водну сумісність, уповільнене вивільнення в легенів, що дозволяє підтримувати рівень терапевтичної дози, і крім того, ліпосоми сприяють внутрішньоклітинній доставці, зокрема, до альвеолярних макрофагів.
Ефективність локалізованої, місцевої терапії із застосуванням аерозолів визначається по кількості лікарського засобу, доставленого на ділянку захворювання в обсязі легенів, і існує кілька різних ключових параметрів, які визначають кількість доставки, такі як терапевтична ефективність аерозольної готової препаративної форми. Наприклад, важливими змінними є різні конструкції й варіанти розпилювачів, умови роботи (наприклад, швидкість потоку) і присутність допоміжного устаткування (трубок, з'єднань, пристосування для рота, маски на особу і їм подібні). Таким чином, ефективність виходу аерозолю може бути підвищена шляхом відповідного доповнення до підходящого розпилювача. Невідповідні додаткові пристрої й/або недосконалі параметри можуть негативно відбиватися на інгаліруемих дозах, ділянках доставки й впливати на терапевтичний результат.
Лікарські препарати також є критичним чинником регулювання ефективності виходу аерозолю й аеродинамічних властивостей комплексу лікарського засобу-ліпосоми. Виявлено, що ефективність виходу комплексу лікарський засіб-ліпосоми може бути підвищена шляхом використання ліпосом, отриманих при низьких температурах фазового переходу (див. Waldrep et al., J. of Aerosol Med. 7:1994 (1994) і Waldrep et al., Int'l J. of Pharmaceutics 97: 205-12 (1993)). Додатковий спосіб підвищення виходу аерозольного комплексу лікарський засіб-ліпосоми складається в підвищенні концентрацій лікарського засобу й фосфоліпідів у резервуарі. Розпилення деяких готових препаративних форм із комплексом ліки-ліпосоми при більш ніж 50 мг/мол приводить до засмічення форсунки розпилювача, тоді як порожні готові препаративні форми успішно розпорошуються аж до 150 мг/мол (див. Thomas, et al. Chest, 99: 1268-70 (1991)). Крім того, на експлуатаційні якості аерозолю (вихід і розмір часток) впливають фізико-хімічні властивості, такі як в'язкість і поверхневий натяг. Ці змінні впливають на максимальні концентрації комплексу ліки-ліпосоми з доставкою аерозолю за допомогою струминного розпилювача.
Протизапальні глюкокортикоїди використовуються для лікування астми й інших важких запальних легеневих захворювань протягом уже більше сорока років. Недавно аерозольна глюкокортикоїдна терапія стала використовуватися як один зі шляхів введення. У цей час існує трохи різних, хоча структурно подібних, глюкокортикоїдів з місцевою активністю - наприклад, беклометазон, будезонід, флунізолід, триамцінолона ацетониду і дексаметазону - які підходять для застосування в розпилювачах з відміряною дозою й у розпилювачах для сухого порошку при аерозольному лікуванні астми й інших запальних захворювань легенів. У той час як системні ускладнення, такі як супресія гіпоталамо-гіпофізарної системи, утворення катаракти й інгібірування росту, не є частими ускладненнями при лікуванні астми за допомогою що розпорошуються глюкокортикоїдів, місцеві побічні ефекти у вигляді кандидоза й дисфонии мають місце, що робить необхідним використання додаткових пристосувань. У цей час у Сполучених Штатах не існує глюкокортикоїдних готових препаративних форм, затверджених для застосування розпиленням, хоча ультратонкі суспензії беклометазона й будезоніду застосовуються в Європі й у Канаді.
Справжній винахід ставиться до концентрованих аерозольних складів циклоспорин-A-ліпосоми й будезонід-ліпосоми з високими дозами, які забезпечують максимум продуктивності аерозолю з розміром часток з аеродинамічним діаметром у діапазоні 1-3 мкм по медіані маси (MMAD).
Метою справжнього винаходу є створення високодозованої фармацевтичної ліпосомної аерозольної композиції, що містить у контейнері біля 12-30 мг/мл фармацевтичного з'єднання й біля 130-375 мг фосфоліпіду/мл вихідної концентрації.
Одним з об'єктів винаходу є аерозольна фармацевтична композиція з'єднання-ліпосоми, що містить біля 12-30 мг/мл фармацевтичного з'єднання в до біля 130-375 мг фосфоліпідів/мг вихідної концентрації в резервуарі, де фармацевтичне з'єднання обране із групи протизапальних глюкокортикоїдів, іммуносупресорних з'єднань, противогрибкових з'єднань, антибіотиків, противірусних з'єднань і протиракових з'єднань.
Об'єктом винаходу є також вискодозована ліпосомна аерозольна композиція циклоспорина A (Cs), що містить до близько 30 мг/мл циклоспорину A у до близько 225 мг фосфоліпідів/мл вихідної концентрації в резервуарі.
Відповідно до винаходу пропонується високодозована аерозольна композиція будезонід-ліпосоми (Bud), що містить до близько 15 мг/мл будезоніду в до близько 225 мг фосфоліпідів/мл вихідної концентрації в резервуарі.
У кращому варіанті відповідно до винаходу пропонується високодозована ліпосомна аерозольна композиція циклоспорину A, що містить до близько 20 мг/мл циклоспорину A у до близько 150 мг ділауроілфосфатидилхоліну (DLPC)/мол вихідної концентрації в резервуарі.
У найбільш кращому варіанті відповідно до винаходу пропонується високодозована ліпосомна аерозольна композиція циклоспорину A, що містить до близько 21,3 мг/мл циклоспорину A у до близько 160 мг ділауроілфосфатидилхоліну (DLPC)/мол вихідної концентрації в резервуарі.
Відповідно до винаходу пропонується високодозована аерозольна композиція будезонід-ліпосоми, що містить до близько 15 мг/мл будезоніду в до близько 225 мг ділауроілфосфатидилхоліну (DLPC)/мол вихідної концентрації в резервуарі.
У найбільш кращому варіанті відповідно до винаходу пропонується високодозована аерозольна композиція будезонід-ліпосоми, що містить до близько 12,5 мг/мл будезоніду в до близько 200 мг ділауроілфосфатидилхоліну (DLPC)/мл вихідної концентрації в резервуарі.
Інші фосфоліпіди в готових препаративних формах комплексу будезонід-ліпосоми можуть замінятися на DLPC.
Таким чином, сьогодення винахід пропонує високодозовану аерозольну композицію комплексу протизапальні глюкокортикоїди-, іммуносупресивне з'єднання-, противогрибкове з'єднання-, антибіотик-, противірусне з'єднання- і протиракове з'єднання-ліпосоми, що містить біля 12-30 мг/мл фармацевтичного з'єднання в до біля 130-375 мг фосфоліпіду/мол вихідної концентрації в резервуарі.
Інші додаткові особливості й переваги справжнього винаходу будуть очевидні з наступного опису справжніх кращих втілень винаходу, наведених з метою розкриття винаходу.
Для більше чіткого розуміння в описі приводяться креслення. Слід зазначити, що ці креслення ілюструють кращі варіанти винаходу й не є обмежуючий заявлений обсяг винаходу.
Фіг. 1 ілюструє розподіл ліпосомного аерозольного препарату з високими й низькими дозами циклоспорину A-DLPC, що розпорошуються за допомогою розпилювача Aerotech II при швидкості потоку 10 літрів у хвилину по визначенню каскадного вимірника ударів Андерсена. Дані (середня середньоквадратичне відхилення) представляють процентний вміст фракції загальної кількості циклоспорину A, виділеного на кожному етапі впливу ударного пристрою з асоційованим граничним розміром у мкм (n=3 аналізи). Діапазон аеродинамічного діаметра по медіані маси (MMAD) і геометричне стандартне відхилення розраховують на ділянці логарифмічної ймовірності.
Фіг. 2 ілюструє циклоспорин A, що розпорошується з розпилювача Aerotech II з високими й низькими дозами препарату циклоспорин A-DLPC липосомі при швидкості потоку 10 літрів у хвилину, як визначено на моделі, що імітує легені людини. Значення представляють циклоспорин A, зібраний при різному часі розпилення зразків аерозолю на фільтри, приєднані до Респіратора Харварда, доведені до загального обсягу (TV) в 500 мл і при швидкості 15 вдихань у мінуту (ВРМ).
Фіг. 3 представляє профіль розподілу аерозольного ліпосомного препарату форми: Budesonide-DLPC з високими й низькими дозами, розпилений за допомогою розпилювача Aerotech II при швидкості потоку 10 літрів у мінуту, як визначено за допомогою каскадного вимірника ударів Андерсена. Отримані дані (середня величина середньоквадратичне відхилення) представляють процентний вміст фракцій стосовно загальної кількості циклоспорину A, виділеному на кожній стадії впливу з асоційованим граничним розміром у мкм (n=3 аналізи). Аеродинамічний діаметр по медіані маси (MMAD) і стандартне геометричне відхилення (GSD) розраховувалися на графіку логарифмічної ймовірності.
Фіг. 4 показує Будезонід, вдихуваний у вигляді ліпосомних препаратів форм Будезонід-DLPC з дозами від низьких до високих, що розпорошуються за допомогою розпилювача Aerotech II при швидкості потоку 10 літрів у хвилину, як визначено на моделі, що імітує легені людини із загальним обсягом (TV) 500 мл і при 15 вдихань у мінуту (ВРМ). Значення представляють Будезонід, зібраний при різному часі розпилення зразків аерозолю на фільтри, приєднані до Респіратора Харварда, доведені до загального обсягу (TV) в 500 мл і при швидкості 15 вдихань у хвилину (ВРМ).
Фіг. 5 ілюструє тимчасову залежність Cs концентрацій, вдихуваних через що розпорошуються ліпосомні й кремофорні готові препарати. На діаграмі представлені комплекси Cs-Cremophor (50 мг/мл; кружки), Cs-DLPC (5 мг/мл; зафарбовані трикутники) і Cs-DLPC (20 мг/мл; ромби).
Фіг. 6 ілюструє концентрацію пульмональної Cs за час вдихання в ICR мишей
(35 г) після вдихання розпиленого комплексу Cs-DLPC (20 мг/мл).
Фіг. 7 ілюструє протизапальний ефект комплексу Bud-DLPC з високими лозами на лейкоцити при проведенні легеневого бронхиоальвеолярного лаважу (BAL) у відповідь на LPS (ендотоксин) стимул.
Фіг. 8 ілюструє аналіз перколяціонного градієнта Bud-DLPC ліпосом.
Фіг. 9 ілюструє вихід аерозолю DLPC (мг/мл) при розпиленні ліпосомної композиції з порожнім DLPC, Cs-DLPC і Bud-DLPC зі зростаючими концентраціями. Аерозолі одержували за допомогою тестованої води й стандартизованого розпилювача Aerotech II (початковий стартовий обсяг 4 мол; швидкість потоку 10 л/хв) і парні зразки збирали в AGI-4 при 4-5 і 6-7 хвилинах розпилення. Концентрації DLPC визначали за допомогою ВЕЖХ аналізу. Представлені дані є характерними для готових препаратів, тестованих при кожній зазначеній концентрації, і нанесені на графік залежно від початкового змісту DLPC (мг/мл) у ліпосомах.
Фіг. 10 ілюструє розподіл маси (мг/хв) розпилених готових препаративних форм із порожнім DLPC, Cs-DLPC і Bud-DLPC зі зростаючими концентраціями. Аерозолі одержували за допомогою тестованої води й стандартизованого розпилювача Aerotech II (початковий стартовий обсяг 5 мл; швидкість потоку 10 л/хв) і вихід маси визначали з використанням аналітичного балансу через 10 хвилин розпилення.
Представлені дані є характерними для готових препаративних форм, тестованих при кожній зазначеній концентрації, і нанесені на графік залежно від початкового змісту DLPC (мг/мл) у ліпосомах.
Фіг. 11 ілюструє вихід Cs і Bud (мг/хв) у розпилених аерозольних ліпосомних препаратах Cs-DLPC і Bud-DLPC зі зростаючими концентраціями. Аерозолі одержували за допомогою тестованої води й стандартизованого розпилювача Aerotech II (початковий стартовий обсяг
5 мл; швидкість потоку 10 л/хв) і парні зразки збирали в отсекателе AGI-4 при 4-5 і 6-7 хвилинах розпилення. Концентрації DLPC визначали за допомогою ВЭЖХ аналізу аліквотів зразків, також аналізованих на зміст DLPC (фіг. 1). Представлені дані є характерними для готових препаративних форм, тестованих при кожній зазначеній концентрації, і нанесені на графік залежно від початкового змісту лікарського засобу (мг/мл) у ліпосомах.
Фіг. 12 ілюструє в'язкість (сантипуази) ліпосомних готових препаративних форм із порожнім DLPC, Cs-DLPC і Bud-DLPC зі зростаючими концентраціями (початковий стартовий обсяг 10 мл; при кімнатній температурі навколишнього середовища). Дані представляють середню величину від 10 спостережень для кожної з тестуємих готових препаративних форм при кожній із зазначених концентрацій і нанесені на діаграму залежно від початкового змісту DLPC (мг/мл) у ліпосомах.
Фіг. 13 ілюструє аналіз просторового натягу (діни/див) ліпосомних препаратів з порожнім DLPC, Cs-DLPC і Bud-DLPC зі зростаючими концентраціями (початковий стартовий обсяг 7 мл; при кімнатній температурі навколишнього середовища). Представлені дані представляють середню величину від 10 спостережень для кожної з тестуємих готових препаративних форм при кожній із зазначених концентрацій і нанесені на діаграму залежно від початкового змісту DLPC (мг/мл) у ліпосомах. Зразки також тестували на в'язкість.
Метою справжнього винаходу є поліпшення ефективності доставки високодозованих фармацевтичних аерозольних композицій, що складаються з комплексу з’єднення - ліпосома. Наприклад, справжній винахід описує поліпшену ефективність доставки ліпосомного аерозолю із циклоспорином A. У серії експериментів визначено, що вихід аерозольного лікарського засобу можна поліпшити при застосуванні ліпосомних готових препаративних форм із низькою температурою зміни фази, таких як DLPC (що містить 12 атомів вуглецю, жирні кислоти з насиченими бічними ланцюгами). Також було визначено, що певні розпилювачі підвищують вихід аерозольного ліпосомного лікарського засобу при бажаному розмірі аеродинамічного діаметра в діапазоні 1-3 мкм по медіані маси (MMAD). Концентрація циклоспорину A, застосовуваного в цих ранніх дослідженнях, становила 1,0 мг із 7,5 мг DLPC на мол вихідного розчину в резервуарі.
В 1993 році з'явилася необхідність у підвищенні виходу аерозольного ліпосомного циклоспорину A шляхом збільшення виробництва препарату. Це могло бути здійснене різними шляхами, такими як вибір більше ефективного розпилювача. Вихід ліпосомного аерозольного циклоспорину A підвищувався шляхом доповнення розпилювачем Aerotech II (ATII) (з CIS-USA, Bedford, Mass). ATII дає приблизно 50-процентне підвищення аерозольного виходу в порівнянні з використуваємим колись Puritan Bennett 1600sj.
Другий спосіб підвищення виходу аерозольного ліпосомного лікарського засобу складався в підвищенні концентрації лікарського засобу й фосфоліпідів у рідині в ємності розпилювача. Концентрація ліпосомного циклоспорину A-DLPC в 5 мг циклоспорину A/37,5 мг на мл була успішно підвищена при досягненні бажаного виходу аерозолю при аеродинамічному діаметрі в діапазоні 1-3 мкм по медіані маси (MMAD). При використанні моделі легенів людини аналіз даних аерозолів показав, що приблизно 3,2 мг циклоспорину A теоретично могло б розташовуватися в легенів після одного 15-хвилинного вдихання. Вивчення в Університеті Пітсбурга груп пацієнтів з легеневим аллотрансплантатом, що одержують лікування аерозольним циклоспорином A (розчиненим в етанолі або пропиленгліколі), продемонструвало клінічне поліпшення (скасування відторгнення трансплантата) при доставці 20 мг циклоспорину A у легені. При застосуванні відповідної ліпосомної системи циклоспорину A-DLPC для досягнення цієї кількості потрібно приблизно 2 години вдихання аерозолю. Такий пролонгований денний інтервал вдихання може бути важкий для пацієнта й вимагає 8 замін ємності розпилювача. Таким чином, випливало підвищити концентрацію циклоспорину A-DLPC у резервуарі. Однак, добре відомо, що неможливо розпорошувати ліпосоми при концентрації більше 50 мг/мл, тому що більші концентрації приводять до склеювання часток, що розпорошуються.
У справжньому винаході вдалося досягти концентрації циклоспорину A 20-30 мг/мл: 140-225 мг DLPC/мол вихідної концентрації в резервуарі. Розмір часток був маргинально збільшений, при цьому зрушуючи нагору MMAD аерозолю до 2,0 мкм із 1,6 мкм, як продемонстровано із циклоспорином A-DLPC (5 мг/37,5 мг), без змін в GSP (фіг. 1) Аерозольний вихід "високих доз" 20-30 мг циклоспорину A-DLPC був значно вище, ніж 5 мг циклоспорину A-A- DLPC.
Як продемонстровано на фіг. 2 на моделі, що імітує легені людини, 15 хвилин циклоспорину A-DLPC з високими дозами, період часу, необхідний для доставки необхідної терапевтичної дози пацієнтам з легеневим трансплантатом, становив би приблизно 45 хвилин і менше. Звичайно, підставою для визначення цього періоду часу послужили результати дослідження доз іншими дослідниками, що використовують інші аерозолі циклоспорину A. Тому що ліпосомний циклоспорин A є терапевтично більше ефективним при низьких дозах і менш токсичним, чим циклоспорин A в етанолі або пропиленгліколі, час вдихання бажано скоротити. Збільшення циклоспорину A-DLPC вище, ніж близько 30 мг циклоспорину A-225 мг DLPC, виявляється неефективним.
Справжній винахід демонструє придатність високодозованого ліпосомного аерозолю циклоспорину A-DLPC в інтервалі 20-25 мг циклоспорину A/ 150-200 мг DLPC на мол, хоча кількості, аж до 30 мг/мл, також входять у поняття високі дози. Інші фосфоліпіди у високодозованій аерозольної композиції циклоспорину A-Ліпосоми можуть бути заміщені на DLPC. Характерні приклади підходящих фосфоліпідів включають фосфатидилхолід яєчного жовтка, гідрований фосфатидилхолід соєвих бобів, димиристоіфосфатидилхолід, діоліеоліл дипальмітоілеоліл фосфатидил холид і дипальмітоілфосфатидилхолід.
Високодозований аерозоль циклоспорину A-Ліпосоми виявляється придатним при різних імунологічних легеневих захворюваннях, таких як відторгнення трансплантата, бронхілитична облітерація, алергія, гіперчутливість і астма, і при застосуванні різних систем розпилення придатний для застосування в педіатрії, при лікуванні підлітків і дорослих. При лікуванні різних перерахованих тут захворювань потрібне різний час вдихання.
Створення високих доз циклоспорину A-DLPC необхідно, тому що аерозолі з високими дозами циклоспорину A використовуються для лікування випадків відторгнення легеневого трансплантата. У цих дослідженнях пацієнтів лікували розпиленням циклоспорину A-Кремофор (50 мг циклоспорин A/мол). Як продемонстровано на фіг. 5, вихід аерозолю з комплексом циклоспорин A-Липосомы (5 мг/мл і 20 мг/мл) помітно вище. Циклоспорин A-Кремофор є дуже дратівним, але цей аерозоль дає деяка клінічна перевага. Таким чином, комплекс циклоспорину A-Ліпосоми буде навіть краще одночасно тестуватись на схожих пацієнтах. Циклоспорин A-DLPC ліпосомний аерозоль також ефективний при лікуванні астми, як описано для перорального циклоспорину A.
Автори даного винаходу також визначили, що із глюкокортикоїдом будезонідом можна одержувати стабільні ліпосоми, які можна розпорошувати ефективно й одержувати аерозолі в діапазоні 1-3 мкм MMAD. При такій концентрації в резервуарі для доставки денної дози при лікуванні астми потрібне звичайний час розпилення, і з розпилювачем ATII воно буде становити приблизно 15 хвилин. Це клінічно здійсненно й практично здійсненне.
Фірмою Boehringer-ingelheim досліджувалися глюкокортикоїдні ліпосоми в апарату для розпилення. Конструкція їхнього апарата призначена для доставки 100-200 мкг глюкокортикоїду на 20 мл робочого обсягу. Просте математичне перетворення показує, що потрібно 5000 - 10000 мкг/мл у резервуарі пристрою. У цих експериментах з апаратом тестувався Будезонід в етанолі.
Ґрунтуючись на попередніх експериментах, для досягнення необхідної концентрації в ліпосомному препараті одержували концентровані й грузлі суспензії. У попередніх експериментах з Будезонідом використовувалося співвідношення 1:25 (Будезонід до DLPC по вазі). Ґрунтуючись на високих концентраціях, що вимагаються, DLPC, перевірялися різні співвідношення Будезонид:DLPC, і співвідношення 1:15 було визначено як найбільш підходяще. Препарат потім концентрували спочатку до 5 мг Будезоніду: 75 мг DLPC на мл, і нарешті, до 10 мг Будезоніду: 150 мг DLPC на мл. Концентрування з іншими глюкокортикоїдами (беклометазон дипропіонат або флунізолід) було більше важким через нестабільність готових препаративних форм. Готова препаративна форма, що містить 10 мг Будезониду-150 мг DLPC, була стабільної й могла ефективно розпорошуватися за допомогою розпилювача ATII.
Фіг. 3 показує, що підвищення концентрації приводить до збільшення аерозольних часток, збільшуючи MMAD з 1,2 мкм до 1,0 мкм із комплексом Будезонід-DLPC з високими дозами. Фіг. 4 демонструє, що після одного 15-хвилинного вдихання цього препарату Будезоніду з високими дозами, буде вдихатися приблизно 6 мг Будезоніду або 6-кратна найвища клінічна добова доза. Спорідненість між виходом аерозольного комплексу Будезоніду-DLPC з низькими й високими дозами не було пропорційно.
Характерний "високодозований" Будезонід-DLPC ліпосомний аерозоль перебуває на рівні близько 12,5 мг Будезоніду/225 мг DLPC на мол. Інші фосфоліпіди в препараті ліпосомного Будезоніду з високими дозами можуть бути заміщені на DLPC. Цей ліпосомний аерозольний препарат комплексу Будезонід-DLPC клінічно придатний для лікування певних легеневих захворювань, таких як астма й інтерстиціальний фіброз, а також імунологічного захворювання відторгнення легеневого трансплантата, бронхілітичної облітерації, алергії й гіперчутливості. Він виявляється придатним для лікування дітей, підлітків і дорослих за допомогою різних систем розпилення.
Наступні приклади дані з метою ілюстрації різних втілень винаходу й жодним чином не обмежують справжній винахід.
Приклад 1
Ліпосомний препарат: Одержання високодозованого комплексу ліки/ліпосоми.
Відповідно до винаходу був здійснений процес ліофілізації для одержання оптимального препарату різних комплексів ліки/ліпосоми. Було встановлено, що оптимальне відношення по вазі між циклоспорином A і DLPC становить 1:7,5. Для визначення максимальної концентрації, сумісної з розпиленням, готові препаративні форми, призначені для аерозольної доставки лікарського засобу, одержували зі змістом від 10 до 30 мг циклоспоріну А и від 75 до 225 мг DLPC, при оптимальному ваговому співвідношенні Cs і DLPC 1:7,5. Було визначено, що готові препарати, що містять 21,3 мг циклоспоріну A: 160 мг DLPC, є оптимальними, судячи з аерозольного виходу й розмірів часток для вдихання. Для оптимізації комплексу циклоспорін A-Ліпосоми з високими дозами 100 мг циклоспоріну A (Sandoz Pharmaceuticals or Chemical Company) змішують із 750 мг синтетичного альфа-лецитину; 1, гліцеро-3- фосфохоліну (DLPC від Avanti Polar Lipids). Працюючи при 37o у теплій кімнаті, комплекс лікарський засіб/DLPC змішують в 20 мл третинного бутанолу при перемішуванні, як описано Waldrep et al. , Int'l J. of Pharmaceutics 97: 205-12 (1993). Після перемішування суміш лікарський засіб/ліпід переносять піпеткою в скляний пухирець, швидко заморожують, потім ліофілізірують протягом ночі для видалення трет-бутанолу, залишаючи порошкоподібну суміш. Багатошарові ліпосоми одержують шляхом додавання 10 мл надчистої води вище температури фазового переходу (Tc) при 25o для досягнення кінцевої стандартної концентрації лікарського засобу 1-30 мг циклоспоріну A: 7, 5-225 мг DLPC на мол. Суміш інкібірують протягом 30 хвилин при кімнатній температурі при періодичному перемішуванні для одержання багатошарових везикулярних ліпосом. Як альтернатива, ці готові препаративні форми можна одержати за допомогою роторного випарювання. Аліквоти беруть для визначення концентрації лікарського засобу за допомогою ВЕЖХ. Цей простий спосіб одержання ліпосом обраний у зв'язку з тим, що він може бути легко масштабований для виробництва більших партій.
Після набрякання деяка кількість готових ліпосом перевіряють на розмір і на присутність кристалів лікарського засобу шляхом мікроскопії, візуально як до, так і після розпилення. Асоціація лікарський засіб-ліпід (ефективність інкапсулірування) визначається з використанням аналізу градієнта перколляції, як описано в O'Riordan et al., J. of Aerosol Med., in press (1996). Немає необхідності в зменшенні розміру препарату багатошарового везикулярного циклоспорину A-DLPC лікарський засіб - ліпосома до розпилення, тому що лікарський засіб-ліпосоми (гетерогенна стартова суміш 2,2 до 11,6 мікрометрів після набрякання) зменшується в розмірі пізніше під час розпилення (і тривалого рефлюксу) завдяки силам, що утворяться при екструзії через вихідний отвір розпилювача. Розмір цих ліпосом у краплях аерозолю становить 271-555 нм. Частки рідини в аерозолі містять від однієї до декількох ліпосом. Діаметр ліпосом менше, ніж водні аерозольні частки, у яких вони переносяться (див. Waldrep et al., Ink'l J. of Pharmaceutics 97: 205-12 (1993)). Після набрякання готові препарати використовуються для розпилення протягом декількох годин. Стерильні готові препаративні форми можна зберігати протягом місяців при кімнатній температурі або в холодильнику.
Для готових препаративних форм оптимальне співвідношення між лікарським засобом і ліпідом визначають шляхом тестування різних готових препаративних форм зі співвідношенням Будезонід-DLPC від 1:1 до 1:20. Співвідношення 1:15 (по фазі) обрано як оптимальне для готової високодозованої препаративної форми Будезонід-DLPC. Такий препарат одержують при змішуванні 10-150 мг Будезоніду з 150- 2250 мг DLPC (як описано вище для циклоспорину A-DLPC). Працюючи при 37 0С при кімнатній температурі, лікарський засіб/DLPC змішують в 20 мл третинного бутанолу при перемішуванні. Після змішування суміш лікарський засіб/ліпід переносять піпеткою в скляний пухирець, швидко заморожують і потім ліофілізірують протягом ночі для видалення тре-бутанолу, причому залишається порошкоподібна суміш. Багатошарові ліпосоми одержують шляхом додавання 10 мл надчистої води при температурі вище температури фазового переходу (Tc) при 250С для доставки кінцевої стандартної концентрації лікарського засобу в 1-15 мг Будезоніду: 15-225 мг DLPC на мол розчину. Суміш інкібірують протягом 30 хвилин при кімнатній температурі при періодичному перемішуванні для одержання багатошарових везикулярних ліпосом. Для визначення концентрації лікарського засобу аліквоти досліджуються методом ВЕЖХ. Як альтернатива, ці ліпосоми готові препаративні форми можна одержати за допомогою роторного випарювання. Фіг. 8 показує аналіз градієнта перколяції Bud-DLPC ліпосом (див. O'Riordan et al., J. of Aerosol Med., in press (1996)). Набухнув один раз, багатошарові везикулярні Будезонід-DLPC ліпосоми залишаються стабільними протягом декількох тижнів при кімнатній температурі. Стерильно приготовлені ліпосоми стабільні протягом місяців. Хлорид бензалконію (10 мг/л) може бути доданий як консервант.
Приклад 2
Ліпосомні аерозолі: Лікування аерозолем лікарський засіб-ліпосоми.
Для роботи з аерозолем лікарський засіб-ліпосоми використовується розпилювач Aerotech II ( CIS-USA, Bedford USA), хоча інші комерційні розпилювачі також можуть бути використані. ATII має високий вихід, ефективний розпилювач показує одержання ліпосомних аерозолів з оптимальним розміром часток в 1-3 мкм MMAD для доставки в периферичні відділи легенів (див. Vidgren, et al., Int'l J. of Pharmaceutics 115: 209-16 (1994)). Джерело сухого повітря доставляється в розпилювач і внутрішнє поглинання сухого повітря регулюється регулятором потоку й становить 10 літрів у хвилину. Первісний обсяг резервуара становить 5 мол і достатній для 15-20 хвилин дії аерозолю. Більше тривалі інтервали лікування вимагають повторного заповнення резервуара.
Приклад 3
Розподіл розмірів часток в аерозолі лікарський засіб-ліпосоми.
Аеродинамічний розподіл розмірів часток в аерозолі лікарський засіб-ліпосоми визначається, як описано в Waldrep et al., J. of Aerosol Med. 7:1994 (1994), використовуючи самплер для визначення невидимих розмірів навколишніх часток Andersen 1 ACFM (Graseby Andersen Instruments Inc., Atlanta, GA) як імітатор легенів людини (Andersen). Аерозолі, що містять лікарський засіб-ліпосоми, вироблені з розпилювача ATII, збирали, використовуючи вакуумний насос (1 ACFM), вимірник удару при 8 етапах при стандартному часі дії в 0,5 хвилин для кожного експерименту. Концентрації лікарського засобу в краплях аерозолю з розміром 0-10 мкм збирали на кожному етапі (0=9, 0-10,0 мкм; 1=5, 8-9,0 мкм; 2=4, 7-5,8 мкм; 3=3, 3-4,7 мкм; 4= 2, 1-3,3 мкм; 5=1, 1-2,1 мкм; 6=0, 65-1,1 мкм; 7=0, 43-0,65 мкм) і визначали після елюїруванняз 10 мл етанолу або метанолу й аналізу за допомогою ВЕЖХ. USP штучне горло, з'єднане з вихідним отвором вимірника ударів, використовується для видалення аерозольних часток більш ніж 10 мкм. На кінцевій стадії використовується скляний фільтр, що збирає. Після визначення концентрації лікарського засобу на кожному етапі за допомогою ВЕЖХ аеродинамічний діаметр по медіані маси (MMAD) і геометричне стандартне відхилення (GSD) комплексу лікарський засіб-ліпосоми підраховується за графіком логарифмічної ймовірності, з ефективним граничним діаметром на осі ординат і кумулятивним відсотком менш, ніж діапазон розміру (по концентрації) як абсциса (KaleidaGraph 3,0). MMAD і GSD визначають по змісту лікарського засобу в ліпосомі, розподіленого в масиві крапель аерозолю (див. Waldrep et al. , Int'l J. of Pharmaceutics 97: 205-12 (1993)). Область крапель більш, ніж розмір ліпосом, визначає MMAD і GSD. Обґрунтованість цього способу визначення MMAD & GSD незалежно підтверджена при використанні Лазерного лічильника часток аерозолю, модель 3300 TSI.
Приклад 4
Оцінка вдихуваної дози.
Для визначення вдихуваної дози Bec-DLPC ліпосоми розпорошуються образцы, що, збирають у систему, що імітує легені людини, як описано Smaldone et al. , Am. Rev. Respir. Dis 143: 727-37 (1991). Використовуючи респіратор Харварда, аерозольні зразки з розпилювача ATII (швидкість потоку 10 л/хв) збирають у фільтри Whatman GF/F при 15 вдиханнях у мінуту при обсязі одного вдихання 500 мол. Цей основний обсяг одного вдихання, що становить 500 для чоловіків (450 для жінок), визначений по номограмі, пристосованої для обліку частоти подиху, ваги й полу. Аерозольні зразки збирали протягом п’ятнадцятихвилинного періоду розпилення. Кількість циклоспорину A або Будезоніду, що потрапили на фільтри, визначають після екстракції за допомогою ВЕЖХ.
Приклад 5
Аналізи легеневого циклоспорину A: Твердофазна екстракція
Здійснювалися наступні етапи:
1. Після вдихання циклоспорину A-DLPC у вигляді ліпосомного аерозолю виділяють тканина легенів миші. Додають внутрішній стандартний CSD 10 мкг (1 мкл 1/мг/мл вихідного розчину). Тканина гомогенізують або в змішувачі, або в пробірках Wig-L-Bug (використовуючи 4-5 кульок на пробірку).
2. Гомогенізовану тканину екстрагують в 1 мол надчистої води протягом 1-2 мінут. Цей обсяг використовують для одного зразка тканини, а при об'єднанні більш ніж одного зразка, його розбавляють.
3. Додають 2 мол 98-процентного ацетонітрілу/ 2-процентні метаноли й зразки енергійно струшують.
4. Зразки центрифугують на повній швидкості 20 ; супернатант переносять у чисту пробірку й центрифугують 10 хвилин на повній швидкості.
5. Супернатант збирають і додають по 5 мол надчистої води до кожному 1 мол тихорєцького екстракту.
6. Готовлять стовпчик Sep-Pak C18 (Waters Sep-Pak Light для одиничної мишачої тканини) і промивають 5 мл 95-процентного этанола й 5 мл надчистої води. Зразки додають повільно й промивають 5 мол надчистої води й 5 мол 50-процентного ацетонитрила.
7. Елюат переносять у складальну пробірку й елюірують 1 мл метанолу, а потім 0,5 мл води.
8. Забруднення видаляють при промиванні елюату двічі 1,5 мл гексану й відкиданням верхнього шару.
9. Екстрагований елюат випарюють до сухого стану з використанням температури регулювання реактивного середовища з мінімальним потоком повітря.
10. Відновлення проводять в 0,3 мл рухливі фази CSA і зразку у ВЕЖХ.
Приклад 6
Аналіз лікарського засобу за допомогою високоефективної рідинної хроматографії (ВЕЖХ): аналіз будезоніду.
Дослідження за допомогою ВЕЖХ застосовується з різними цілями для визначення: змісту Будезоніду в ліпосомній готовій препаративній формі, ефективності інкапсулірування, змісту Будезоніда в аерозольних зразках, отриманих на моделі легенів. Концентрацію Будезонида визначають за допомогою ВЕЖХ аналізу з використанням автозагрузочного пристрою Waters WISP 717 і стовпчика Waters Nova-Pak C18 (3,9 x 150 мм) при кімнатній температурі. Пік реєструють при 238 нм, використовуючи детектор, що працює при різних довжинах хвиль в УФ і видимої частини спектра з кількісною оцінкою за Версією 2,15 Millenium 2010 Chromatography Manager фірми Waters. Рухлива фаза, що використовується при цих дослідженнях, представляє 50:50 етанол/ метанол при швидкості потоку 0,6 мол у мінуту (див. Anderson & Ryrfeldt, J. Pharm. Pharmacol. 36: 763-65 (1984)). Зразки для аналізу розчиняють безпосередньо в етанолі (для розчинення ліпосом). Стандарти лікарського засобу готовлять із вихідного розчину етанолу, що зберігається при -80 0С.
Приклад 7
Аналіз лікарського засобу за допомогою високоефективної рідинної хроматографії (ВЕЖХ): аналіз циклоспорину A.
Циклоспорин A у ліпосомних готових препаративних формах (для визначення змісту циклоспорину A і ефективності інкапсулювання) і аерозольних зразках визначався за допомогою ВЕЖХ. У дослідженні використовувалися автоматичний інжектор зразків Waters (Milford, MA) WISP і стовпчик Supelco LC-1, нагріта до 750С. Рухлива фаза складалася з 50 відсотків ацетонітрілу, 20 відсотків метанолу й 30 відсотків води (див. Charles et al., Ther. Drug Monitor. 10: 97-100 (1988)). Пік реєструють при 214 нм, використовуючи детектор, що працює на різних довжинах хвиль, і кількісно оцінюють за Версією 2,15 Millenium 2010 Chromatography Manager фірми Waters. Зразки для аналізу розчиняють безпосередньо в метанолі (для розчинення ліпосом). Стандарти лікарського засобу одержують із вихідного розчину метанолу, що зберігається при -800С.
Приклад 8
Аналіз лікарського засобу за допомогою високоефективної рідинної хроматографії (ВЕЖХ): аналіз DLPC
Була використана модифікація схеми проведення ВЕЖХ Grit and Commelin, Chem. & Phys. of Lipids 62: 113-22 (1992). Застосовувалися автоматичний інжектор зразка Waters 717 WISP і колонка-аміно-стовпчик Sperisorb S5 (0,25 см х 4,6 мм, 5 мкм) з рухливою фазою: ацетонітрил, метанол і 10 мМ аміак/трифторуксусна кислота, p 4,8 (64:28:8 по обсязі). Піки реєструють за допомогою випарного-мас-випарного детектора (SEDEX 55, Sedre, France) і кількісно оцінюють за Версією 2,15 Millenium 2010 Chromatography Manager фірми Waters. Зразки для аналізу розчиняють безпосередньо в етанолі або метанолі (для розчинення ліпосом).
Приклад 9
Модель легенів для тестування лікарського засобу на мишах: дослідження гострого запалення: (LPS) техніка бронхіолярного лаважа
Ліпополісахарид стінки грамвідемної клітки (LPS) використовувався для індукції, що відновлює, гострого пульмонологического запалення в миші.10-хвилинна експозиція Е. coli 055:B5 LPS (Sigma) аерозолю, випущеного з розпилювача PBsj 1600 (концентрація в резервуарі 100 мкг/мол; доставлена доза 60 нг), викликала сильний флогістичну відповідь, що визначено шляхом акумуляції PMN в альвеолах у відповідь на вироблення хемотаксических цитокінів (визначно на 3 годині; пік відповіді на 6 годині після стимулу). У різний час після застосування аерозолю LPS мишей забивали під метоксифлурною анестезією й знекровлювали через абдомінальну аорту. У трахею хірургічним шляхом вставлялася канюля з PE50 трубкою (зовнішній діаметр 0,965 мм. Clay Adams). Використовуючи збалансований розчин солей по Хенксу в загальному обсязі 2,0 мл (HBSS; Ca/Mg вільний з EDTA), легені зрошували 5 мінут обсягом приблизно в 1,0 мол. Вихід звичайно становив 85 відсотків витягу лаважної рідини. Отримані в результаті білі клітки підраховували за допомогою гемоцитометру, піддавали цитоцентріфугуванню й офарблювали. По різних підрахунках ефект лікарського засобу відзначається по зниженню кількості білих кліток і по зменшенню кількості PNM і/або міелопероксидази позитивних кліток щодо постійних макрофагів і/або міелопероксидази негативних кліток. Це дослідження використовується як стандарт для тестування режиму дії аерозолів, що містять лікарський засіб/ліпосоми, на біологічну активність за допомогою зменшення гострого запального клітинного розростання дихальних шляхів. Фіг. 7 показує протизапальний ефект високих доз Bud-DLPC на легеневий бронхоальвеолярний лаваж (BAL) лейкоцитів у відповідь на виклик LPS (ендотоксину).
Приклад 10
Цитологія: легеневий лаваж Клітинні препарати (лаваж, тимоцити, лімфовузли або спленоцити) підраховувалися на гемоцитомітрі, піддавалися цитоцентрифугуванню на слайди (використовуючи Miles Cyto-Tek) і офарблювалися за допомогою Wright-Giemsa. May-Grunwald-Giemsa або лейкоцитарна пероксидаза прямо залежить від способу готування. Диференціальний підрахунок був зроблений шляхом мікроскопічного спостереження з масляної імерсії. Біологічний ефект режиму застосування аерозолю з комплексом лікарський засіб-ліпосоми відзначався по зниженню загальної кількості білих кліток і по зниженню числа PMN або міелопероксидази позитивних кліток щодо звичайних макрофагів.
Приклад 11
Інгібірувані антиген/мітоген індукованого лімфоцитарного бластогенезу in vitro за допомогою Cs, виділеного із тканини легенів миші, після аерозольної доставки Cs-DLPC ліпосом (див. табл.A)
Біологічна активність Cs, доставленого в легені з ліпосомним аерозолем. Первинна імунна відповідь для тестування була викликана в пов'язаній із бронхами лімфоїдної тканини й у пов'язаних з легенями медіастинальних лімфатичних вузлах. Після місцевої інтраназальної імунізації мишей лінії Balb/c обложеним квасцами яєчним альбуміном ( AP-OVA (80 мкг), доповнений вакциною Bordetella pertussis) мишей забивали через 7 днів, медіастинальну тканину видаляли й ізолювали лімфоцити для аналізу in vitro. Дослідження проліферації складається в зміні в стимулюванні лімфоцитів після активації сенсибілізіруючим антигеном яєчним білком або неспецифічним T-Клітинним мітогеном, Con А плюс з’єднаною з культурою Cs ізольований із тканини легенів миші при твердофазної екстракції при ВЕЖХ. Поглинання 3[H]-Td у ДНК визначалося протягом 48-72 годин. Інгібірування специфічної або неспецифічної активації лімфоцитів було продемонстровано шляхом знищення або зменшення антиген-специфічного стимулювання або в інгібірування нечутливості до мітогену.
Приклад 12
Фізико-хімічний аналіз.
Просторовий натяг і в'язкість: Просторовий натяг (дини/див) виміряється з використанням Tensiomat (Model 21, Fisher Scientific, Indiana, PA).Платино-Іридієве кільце відомого розміру було піднято з поверхні рідини для тестування при точно контрольованих умовах. "Гадане" значення з дисплея приладу множать на фактор корекції, що включає розмір вимірювального кільця, щільність рідини й інші параметри (відповідно до інструкції виготовлювача). Вимір в'язкості проводять із використанням віскозиметра Gilmont Falling Ball (Gilmont Instruments, Barrington, IL). В'язкість у сантипуазах визначають при кімнатній температурі навколишнього середовища.
Вимір розміру комплексу лікарський засіб-ліпосоми: розмір часток комплексу лікарський засіб-ліпосоми вимірюють із Nicomp Model 370, sub>micron Particle Sizer (Program Version 5,0 Nicomp Particle Sizing Systems, Santa Barbara, CA). Зразки комплексу лікарський засіб-ліпосоми, диспергірувані у воді, аналізували відповідно до інструкції виробника й дані виражали як розмір зважених везикул. Комплекс лікарський засіб-ліпосом має на увазі, що діаметр часток вимірюють із резервуарних зразків у початковому періоді через 10 хвилин розпилення й з аерозольних зразків, виділених з використанням відсікувача AGI-4, як описано Waldrep et al., Int'l J. of Pharmaceutics 97: 205-12 (1993).
Результати на фіг. 9 (графік побудований для концентрації DLPC) демонструють, що відбувається збільшення виходу аерозолю DLPC ліпосом до 170 мг/мл зі зменшенням виходу при більше високих концентраціях. Поширення цих даних на Cs-DLPC ліпосоми дає подібні результати з максимальним ліпосомним аерозольним виходом з 21,3 мг Cs: 160 мг DLPC/мол (фіг. 9). Для ліпосом Bud-DLPC максимальний вихід DLPC аерозолю був продемонстрований з готовою препаративною формою, що складається з 12,5 мг Bud:187,5 мг DLPC/мл. Аналіз порушень розпилення рідкої індиферентної речовини, продемонстрований на фіг. 10 (графік побудований для DLPC), показує залежне від концентрації зниження виходу, як визначено по масі, перетвореної в аерозоль у хвилину.
З підвищенням концентрації ліпосом відбувається супутнє подібне ж підвищення виходу аерозолю аж до критичної крапки (фіг. 11) (графік побудований для концентрації лікарського засобу). Вимір виходу аерозольного лікарського засобу Cs і Bud при ВЕЖХ аналізі показує максимальні концентрації для розпилення (фіг. 11). Для Cs-DLPC ліпосом максимальний вихід становив 21,3 мг Cs: 160 мг/мл. Для Bud-DLPC максимум становив 12,5 мг Bud:187,5 мг DLPC. Фізико- хімічний аналіз цих ліпосомних готових препаративних форм демонстрував паралельне підвищення в'язкості (графік побудований для концентрації DLPC) (фіг. 12). Результати для DLPC, Bud-DLPC і CsA-DLPC були однаковими. В'язкість готових препаративних форм Bud-DLPC була приблизно на 20 відсотків менше, ніж тільки для порожнього DLPC. В'язкість Cs-DLPC була непохитно самою низкою й коливалася між 16 мг Cs/120 мг DLPC і 24 мг Cs/180 мг DLPC/мол. Ці результати припускають, що для кожної готової препаративної форми існує максимальна в'язкість, сумісна з розпиленням аерозолю; вище цих значень не існує додаткового виходу з підвищеною концентрацією комплексу лікарського засобу-ліпосоми.
Результати на фіг. 13 (графік побудований для концентрації DLPC) демонструють, що додавання Cs і Bud до DLPC ліпосомам викликає зниження в просторовому натягу готової препаративної форми. Зниження просторового натягу залежить від концентрації, досягаючи плато при близько 100 мг DLPC/мол. Не існує певного зв'язку між аерозольним виходом ліпосомної готової препаративної форми й просторовим натягом. Однак, з підвищенням концентрації липосомной готової препаративної форми відзначається інверсивне споріднення між просторовим натягом і вимірами в'язкості.
Аналізи готових препаратів комплексу лікарський засіб-липосомы до розпилення при квазіпружному світлорозсіюванні демонстрували гетерогенний стартовий діапазон розміру часток приблизно від 2,2 до 11,6 мкм (це в або біля верхньої точної межі Nicomp 370). Після розпилення визначені мінімальні розходження між будь-якими готовими препаративними формами. Розмір часток ліпосом усередині резервуара для розпилення становив 294-502 нм, і зразки аерозолю збирали за допомогою відсікувача AGI- 4, у діапазоні від 271 до 555 нм.
Готові високодозовані препарати лікарський засіб-ліпосоми, що складаються з 10 мг Bud:150 мг DLPC і Cs 20 мг:DLPC 150 мг, обрані для подальшого аерозольного вивчення. Аналізи з каскадним вимірником ударів Андерсена показують значення 2,0 мкм MMAD/1,5 GSD для Bud-DLPC і 2,0 мкм/1,8 для s-DLPC (таблиця 1). Аналізи цих готових препаративних форм на моделі, що імітує легені людини, при 15 ВРМ і 500 мл загального обсягу демонструють, що за 3 хвилини вдихання можна вдихнути 1000 мкг денної дози Bud у ліпосомах, а за 12 хвилин аж до 5000 мкг (таблиця 1). Результати вдихання Cs-DLPC на моделі легенів людини демонструють, що з високими дозами Cs-DLPC потрібно 4 хвилини для вдихання 5000 мкг що розпорошується Cs у ліпосомах; 11,5 хвилин потрібно для вдихання 15000 мкг Cs (таблиця 1). Ці результати демонструють високу здатність ліпосом для аерозольної доставки лікарського засобу.
Справжній винахід ставиться до високодозованої ліпосомної аерозольної композиції циклоспорину A, що містить до близько 30 мг/мл циклоспорину A у до близько 225 мг фосфоліпіду/мл вихідної концентрації в резервуарі. Переважно, ліпосомна аерозольна композиція містить до близько 21,3 мг/мл циклоспорину A у до близько 160 мг фосфоліпіду/мл вихідної концентрації в резервуарі. Звичайно відповідно до винаходу, у ліпосомної аерозольної композиції із циклоспорином A розмір часток, як обмірювано методом аеродинамічного діаметра по медіані маси, перебуває на рівні від близько 1,0 мкм до близько 3,0 мкм. Крім того, у циклоспорин A ліпосомної аерозольної композиції співвідношення циклоспорину A і фосфоліпіду становить від близько 1 до близько 7,5. Переважно, фосфоліпід обраний із групи, що складає з фосфатидилхоліду яєчного білка, фосфатидилхоліду гідрованих соєвих бобів, дімірістоіфосфатіділхоліду, діоліеолілдіпальмітоілеолілфосфатіділхоліду й діпальмітоїл фосфатіділхоліду. У цілому, ліпосомна аерозольна композиція із циклоспорином A відповідно до винаходу може бути використана для лікування імунологічних легеневих захворювань. Переважно, подібні імунологічні легеневі захворювання обрані із групи, що складає з реакції відторгнення трансплантата, бронхолітичною облітерацією, алергії, гіперчутливості й астми.
Справжній винахід також стосується високодозованої будезонід-ліпосомної аерозольної композиції, що складає з до близько 15 мг/мл будезоніду до близько 225 мг фосфоліпіду/мл вихідної концентрації в резервуарі. Переважно, будезонид-липосомная аерозольна композиція містить до близько 15 мг/мл будезоніду до близько 225 мг фосфоліпіду/мол стартової концентрації в резервуарі. Для будезоніду-ліпосомної аерозольної композиції відповідно до винаходу розмір часток, обмірюваний по діапазоні аеродинамічного діаметра по медіані маси, перебуває на рівні від близько 1,0 мкм до 2,0 мкм. У цілому, будезонід-ліпосомна аерозольна композиція має співвідношення будезоніду до фосфоліпіду від близько 1 до близько 15. Характерні приклади фосфоліпідів дані вище. Звичайно будезонід-ліпосомна аерозольна композиція може використовуватися для лікування імунологічних і запальних легеневих захворювань.
Характерні приклади імунологічних і запальних легеневих захворювань наведені вище. Циклоспорин A побічно інгібірує запалення шляхом блокади імунної відповіді. Будезонід інгібірує як імунні відповіді, так і запалення. Ці легеневі захворювання мають обидва компоненти.
Справжній винахід, крім того, спрямовано на спосіб лікування хворих, що мають імунологічні легеневі захворювання, що включає етап призначення даному хворому фармакологічно прийнятної дози циклоспорину A. Справжній винахід, крім того, спрямовано на спосіб лікування хворих, що мають імунологічне легеневе захворювання, що включає етап призначення названому хворому фармакологічно прийнятної дози аерозольної композиції будезонід-ліпосоми. Одержання підходящих фармацевтичних композицій і концентрацій для застосування за наведеною методикою очевидні для кваліфікованих фахівців.
Справжній винахід також спрямований на ліпосомну аерозольну композицію із циклоспорином A, що містить до близько 30 мг/мл циклоспорину A у до близько 225 мг дилауроїлфосфатидилхоліну/мл вихідної концентрації в резервуарі. Крім того, пропонується високодозована аерозольна будезонід-ліпосомна композиція, що містить до близько 15 мг/мл будезоніду в до близько 225 мг ділауроілфосфатидилхоліну/мл вихідної концентрації в резервуарі.
Справжній винахід ставиться в цілому до високодозованих ліпосомних аерозольних композицій, що містять біля 12-30 мг/мл фармацевтичного з'єднання й біля 130-375 мг фосфоліпіду/мол вихідної концентрації в резервуарі. Наприклад, справжній винахід ставиться до протизапальних глюкокортикоїдам, імуносупресивним з'єднанням, противогрибковим з'єднанням, антибіотиків, противірусним з'єднанням і протираковим з'єднанням, що доставляється за допомогою ліпосомної аерозольної композиції у фосфоліпіді з високою дозою.
Будь-які патенти й публікації, згадані в даному описі, ілюструють лише рівень техніки в області винаходу. Ці патенти й публікації включені тут у вигляді посилань.
Справжні приклади з описаними способами, методиками, лікуванням і специфічними з'єднаннями наведені як кращі втілення й не обмежують обсяг заявленого винаходу.
ФОРМУЛА ВИНАХОДУ
1. Високодозована ліпосомна аерозольна композиція, що містить 12-30 мг/мл циклоспорину А або будезоніду й 130-375 мг/мл фосфоліпіду в надчистій воді, що перебуває в ємності розпилювача.
2. Композиція по п.1, що відрізняється тим, що містить до близько 30 мг/мл циклоспорину А и до близько 225 мг фосфоліпіду/мол вихідної концентрації в резервуарі.
3. Композиція по п.1, що відрізняється тим, що містить до близько 21,3 мг/мл циклоспорину А до близько 160 мг фосфоліпіду/мол вихідної концентрації в резервуарі.
4. Композиція по п.1, що відрізняється тим, що розмір часток названих ліпосом перебуває в діапазоні від близько 1 мкм до близько 3,0 мкм.
5. Композиція по п.1, що відрізняється тим, що відношення циклоспорину А к фосфоліпіду становить від близько 1 до близько 7,5.6.
6. Композиція по п.1, що відрізняється тим, що фосфоліпід обраний із групи, що складає з фосфатидилхоліду яєчного жовтка, фосфатидилхоліду гідрованих соєвих бобів, дімірістоіфосфатіділхоліду, ділауроїлфосфатидилхоліну, діоліеолілдіпальмітоілеолілфосфатіділхоліду й діпальмітоїл фосфатіділхоліду.
7. Композиція по п.1, що відрізняється тим, що неї використовують для лікування імунологічних легеневих захворювань.
8. Композиція по п.7, що відрізняється тим, що імунологічні легеневі захворювання являють собою групу, що складається з відторгнення трансплантата, бронхолітичної облітерації, алергії, гіперчутливості й астми.
9. Композиція по п.1, що відрізняється тим, що містить до близько 15 мг/мл будезоніду й до близько 225 мг фосфоліпіду/мл вихідної концентрації в резервуарі, причому розмір часток названих ліпосом при зміні аеродинамічного діаметра по медіані маси перебуває в діапазоні від близько 1,0 мкм до близько 3,0 мкм.
10. Композиція по п. 9, що відрізняється тим, що містить до близько 12,5 мг/мл будезоніду в до близько 187,5 мг фосфоліпіду/мл вихідної концентрації в резервуарі.
11. Композиція по п.9, що відрізняється тим, що відношення будезоніду до фосфоліпіду становить від близько 1 до близько 15.12.
12. Композиція по п. 9, що відрізняється тим, що фосфоліпід обраний із групи, що складає з фосфатидилхоліду яєчного жовтка, фосфатидилхоліду гідрованих соєвих бобів, дімірістоіфосфатіділхоліду, ділауроїлфосфатидилхоліну, діоліеолілдіпальмітоілеолілфосфатіділхоліду й діпальмітоїл фосфатіділхоліду.
13. Композиція по п.9, що відрізняється тим, що неї використовують для лікування імунологічних і запальних легеневих захворювань.
14. Композиція по п.13, що відрізняється тим, що названі імунологічні й запальні легеневі захворювання являють собою групу, що складається з відторгнення трансплантата, бронхолітичної облітерації, алергії, гіперчутливості й астми.
15. Високодозована ліпосомна аерозольна композиція із циклоспорином А, що містить до близько 21,3 мг/мл циклоспорина А в до близько 160 мг ділауроїлфосфатидилхоліну/мл початкової концентрації в резервуарі.
16. Високодозована ліпосомна аерозольна композиція з будезонідом, що містить до близько 12,5 мг/мл будезоніду в до близько 187,5 мг ділауроїлфосфатидилхоліну/мл початкової концентрації в резервуарі, що відрізняється тим, що діапазон розміру часток названої ліпосоми, як обмірювано по аеродинамічному діаметрі по медіані маси, становить від близько 1,0 мкм до близько 3,0 мкм.
Висновки
В курсовій роботі я провела дослідження технології аерозольних лікарських форм промислового виробництва, визначила переваги та недоліки аерозольних лікарських препаратів. Внаслідок проведених аналізів зрозуміла, що аерозолі досить широко застосовуються в медичній практиці, особливо при таких захворюваннях як Бронхіальна астма, хронічне обструктивне захворювання легень, а також, що досить широкий арсенал фармакологічних засобів для інгаляції пропонується в аптечній мережі, до них відносять такі:
- Сальбутамол (Вентолін, Сальгім); Тербуталін (Бриканія), Фенотерол (Беротен), Іпратронію бромід (Атровент), Іпратронію бромід + фенотерол (Беродуал), Беклометазона дипропіонат (Бекломет, Беладон “ Легке дихання”), Будесоніт (Бенакорт, Пульмікорт), Флютіказон (Фліксотід), Сальметерол (Серевент) та багато ін.
Що свідчить про перспективне виробництво аерозольних препаратів. Велику роль в якості препарату та швидкості виникнення терапевтичного ефекту відіграє інгалятор. Сучасні інгалятори лікарських засобів можна поділити на кілька основних типів:
Аерозольний дозований інгалятор (АДІ);
Порошковий інгалятор (Пі);
Небулайзер;
В залежності від того, який інгалятор вибере фірма – виробник залежить і контингент населення, яке буде його купувати ( адже в кожного з них свої переваги і недоліки, ціна), та склад: лікарська сполука, Вміст допоміжних речовин, розвиток лікувального ефекту, його тривалість.
Виробництво аерозольних лікарських форм повинно бути зосереджене на одному спеціалізованому підприємстві, яке виготовляє інгалятори в цілому, заповнює їх лікарською речовиною та проводить контроль якості.
Отже, виробництво аерозольних препаратів повинне прогресувати та удосконалюватись, тому що в них є велика потреба сучасної медицини.
Список літератури
Вісник Вінницького національного медичного університету №8(2) – 2004р.
Біотехнологія – 2006 р., №2
Хим.- фарм. журнал. – 1990. Т24 №8
Фармацевтичний журнал – 2008 №5
“Ліки України” – 2004р. №3
Хім. – фарм. журнал – 1978 р., №12
Хім. – фарм. журнал – 1978 р., №12
Хім. – фарм. журнал – 1978 р., №12
Укр. хім. журнал - 1999 р., №9
“Біотехнологія” – 2006р. №2
“Провизор” – 2002р. №12