Схема комплексного подхода к оказанию медицинской помощи на этапах лечения и реабилитации пострадавших с травмами челюстно-лицевой области
Оглавление
Введение
Глава 1. Комбинированные и сочетанные повреждения челюстно-лицевой области
1.1. Классификация повреждений челюстно-лицевой области
1.2. Профилактика осложнений у пострадавших с повреждениями челюстно-лицевой локализации при сочетанной травме в остром периоде
Глава 2. Сестринский процесс при челюстно-лицевой травме
2.1. Исследование методов лечения и реабилитации
2.2. Стандартизация в профессиональной деятельности медсестры
2.3. Карта сестринского процесса
Заключение
Список литературы
Приложения
Введение
Достаточно высокий (до 25%) удельный вес среди всех больных в челюстно-лицевой хирургии, рост числа тяжелых повреждений костей лицевого скелета (в 10-12% случаев сочетающихся с повреждениями других органов и систем), а также высокий уровень развития осложнений (до 15-25%) обуславливают дальнейшие поиски путей решения проблемы лечения и реабилитации пострадавших с травматическими повреждениями челюстно-лицевой области (ЧЛО). Для решения этой проблемы совершенствуются старые и предлагаются новые методы диагностики, консервативно-ортопедического, хирургического, физиотерапевтического лечения и функциональной реабилитации данной категории пострадавших. Благодаря бурному технического прогрессу в последние годы значительно расширился арсенал технических средств, позволяющих врачу решать различные клинические задачи, все чаще встречаются упоминания об успешном использовании современных компьютерных и телекоммуникационных технологий в челюстно-лицевой хирургии и стоматологии.
Целью настоящего исследования является разработка схемы комплексного подхода к оказанию медицинской помощи на этапах лечения и реабилитации пострадавших с травмами челюстно-лицевой области с использованием широкого арсенала инновационных технических средств, компьютерных и телекоммуникационных технологий.
Задачи:
- рассмотреть комбинированные и сочетанные повреждения челюстно-лицевой области;
- проанализировать методы лечения указанных травм;
- разработать карту сестринского процесса для лечения и реабилитации пациентов с ЧЛТ;
- сделать выводы и внести предложения по результатам исследования.
В последние годы разработаны и успешно применяются различные методы лечения и реабилитации пострадавших с травматическими повреждениями ЧЛО, которые предусматривают использование при проведении хирургического лечения переломов костей лицевого скелета средств для оптимизации остеорепаративного процесса, усовершенствованных и разработанных устройств для консервативно-ортопедического и хирургического лечения переломов нижней челюсти, различных методик физиотерапевтического лечения, способов профилактики развития воспалительных осложнений. Данные методики использованы при лечении 186 пострадавших с травмами ЧЛО практически любой локализации, осложненных и неосложненных, в различных возрастных группах.
Глава 1. Комбинированные и сочетанные повреждения челюстно-лицевой области
1.1. Классификация повреждений челюстно-лицевой области
Механические повреждения верхней, средней, нижней и боковых зон лица1
По локализации:
А. Травмы мягких тканей с повреждением:
а) языка
б) слюнных желез
в) крупных сосудов
г) крупных нервов
Б. Травмы костей:
а) нижней челюсти
б) верхней челюсти
в) скуловых костей
г) костей носа
д) двух костей и более
По характеру ранения: сквозные, слепые, касательные, проникающие в полость рта, не проникающие в полость рта, проникающие в верхнечелюстную пазуху и полость носа.
По механизму повреждения
А. Огнестрельные: пулевые, осколочные, шариковые, стреловидными элементами.
1. Комбинированные поражения
2. Ожоги
3. Отморожения
Сочетанная травма – повреждение не менее двух анатомических областей одним и более повреждающими факторами.
По данным различных авторов частота сочетанных повреждений лица колеблется от 15,1%-15,6%. Величина этого показателя в существенной степени зависит от глубины обследования больных, использования электрофизиологических методов исследований, а также определяется такими факторами, как возрастной состав больных, обстоятельства и причины полученных травм, их тяжесть, характер повреждения лица, профилизация лечебного учреждения2.
Сочетанные повреждения, как правило, относят к наиболее тяжелому виду травм. Тяжесть клинических проявлений подобных повреждений обусловлена возникновением и развитием “синдрома взаимного отягощения “, что приводит к усугублению течения травмы. Общее состояние пострадавшего с переломами челюстей, сочетающихся с повреждением других сегментов тела, крайне затрудняет проведение обследования и установление диагноза. Большинство больных с подобной травмой находятся в бессознательном состоянии или же у них резко нарушено сознание. У пострадавших подчас невозможно выяснить жалоб, а тем более собрать анамнез. Следует также подчеркнуть, что и рентгенологическое обследование затруднено из-за двигательного возбуждения находящихся в бессознательном состоянии больных. Обследование челюстно-лицевой области у таких пострадавших должно быть проведено наиболее тщательно. Несомненно, что в обследовании больных с сочетанной травмой, должны принимать участие общий хирург (травматолог), невропатолог (нейрохирург) и нередко оториноларинголог, и офтальмолог.
Для объективной оценки тяжести сочетанных и множественных повреждений лица и характера индивидуальной реакции, пострадавших на травму можно использовать метод прогнозирования тяжести травматического шока, разработанный в ЛНИИ скорой помощи им. Джанелидзе И. И.. На основании учета нескольких показателей состояния пострадавшего, легко определяемых при его поступлении в лечебное учреждение, этот метод позволяет с вероятностью до 90% предсказать исход сочетанной и множественной травмы (± Т), т. е. выживет или погибнет больной, а также установить длительность шока при благоприятном исходе продолжительность жизни при неблагоприятном прогнозе.
Наличие знака плюс (+) перед показателем Т предполагает благоприятный исход травмы, а числовое значение характеризует длительность периода нестабильной гемодиспециалистамики в часах. Наличие знака минус (-) указывает на неблагоприятный исход, гибель пострадавшего, а цифровой показатель характеризует длительность жизни в часах.
Для выбора рациональной лечебной тактики в соответствии с данными прогноза всех пострадавших распределяют на 3 группы3:
I. с прогнозом, благоприятным для специализированного лечения, если время (Т) ожидаемой продолжительности периода нестабильной гемодиспециалистамики не превышает + 12 часов.
II. с прогнозом сомнительным для специализированного лечения, когда продолжительность периода нестабильной гемодиспециалистамики (Т) ожидается от + 12 до + 24 часов.
III. с прогнозом, неблагоприятным для специализированного лечения, когда длительность шока (Т) ожидается более 24 часов, или предполагается летальный исход.
Клиническое течение сочетанных травм характеризуется тем, что число осложнений больше чем при изолированных травмах. Они встречаются особенно часто при повреждении челюстей и головного мозга. При сочетанных повреждениях оказывается значительное влияние, как на общее состояние организма, так и на клиническое течение повреждений других органов. Повреждения челюстей неблагоприятно влияют на функцию внешнего дыхания и легочную вентиляцию даже при отсутствии торакальной травмы. Почти каждого пострадавшего развиваются бронхопульмональные осложнения, что позволяет говорить о своеобразном оропульмональном синдроме. Способствует развитию этого синдрома аспирация ротового содержимого и ограниченные возможности для естественной легочной вентиляции.
Особое место среди осложнений наблюдающихся у больных с сочетанной травмой занимают септические, часто приводящие к летальному исходу, а также поражения головного мозга сопровождающиеся развитием характерной симптоматики.
Общемозговые симптомы
Жалобы на головную боль, головокружение, тошноту, рвоту отмечаются лишь у 75% больных с данным видом черепно-мозговой травмы. Несмотря на наличие повреждения черепа, почти у 25% общемозговой симптоматики не выявляется4.
Длительность утраты сознания при относительно легких травмах - от нескольких минут до 1 ч, в более тяжелых случаях — от 1 ч до нескольких суток. У большинства пострадавших с утратой сознания возникает ретроградная амнезия.
Следует отметить, что при ударе лобной областью о плоскую поверхность утрата сознания бывает чаще, чем при ударе ограниченным по форме предметом. Утрата сознания при этом наблюдается тем реже, чем ближе место удара ограниченным предметом располагается к лобным пазухам. Вероятно, это связано с особенностями анатомического строения костей переднего парабазального отдела черепа, наличием полостей, обладающих высокими амортизационными свойствами.
Синдромы повреждения лобных долей мозга
Базально-гипоталамический синдром. Чаще он выявляется при ударах передними парабазальными отделами черепа о плоскую поверхность (падения, автотравмы). Синдром включает признаки поражения орбитальной коры лобных долей и вегетативно-эндокринные нарушения.
При относительно легкой степени поражения базальных отделов мозга на первый план выступают легкая эйфория, снижение критики. Пострадавшие считают себя здоровыми, нарушают постельный режим, отказываются от медикаментов, инъекции, обследования. Обычно через 10-15 дней данные проявления уменьшаются и при выписке из стационара заметных нарушений психики не отмечается.
Нарушение функции гипоталамической области характеризуется гипергидрозом кожных покровов, тахикардией, легким симметричным повышением артериального давления. Иногда появляются незначительное повышение содержания сахара в крови, кратковременные преходящие приступы гиперемии лица, сопровождающиеся сердцебиением и гипертермией.
При тяжелых базальных повреждениях лобных долей эйфория выражена резче, отмечаются наклонность к плоским шуткам, повышенная сексуальность, резкие изменения личности (снижение памяти, интеллекта, несдержанность, грубость), выраженная эмоциональная лабильность. Эти больные могут мгновенно перейти от состояния благодушия и эйфории к озлобленности и агрессивности. Хорошее настроение без видимой причины нередко быстро сменяется слезливостью и угнетенностью, причем смены эмоций могут быть неоднократно в течение беседы с больным5.
Полюсно-конвекситальный синдром. В относительно легких случаях появляются снижение активности в речи и движениях, незначительные расстройства внимания и мышления, быстрая утомляемость.
Для тяжелых повреждений полюсных отделов характерны четкие аффективно-волевые нарушения: грубые расстройства внимания и мышления, мысленное оскудение, апатия, гиподиспециалистамия. Эти больные длительное время неподвижно лежат в постели, безразличны к своему состоянию, родственникам, мало интересуются окружающим.
Синдром премоторной зоны. При этом отмечается двигательная или речевая персеверация: повторяющиеся движения конечностей, пальцев, повторение отдельных слов или фраз, а также нередко появляется хватательный феномен.
При более тяжелых травмах синдром премоторной зоны сочетается с признаками поражения базальных и полюсных отделов лобных долей. В этих случаях иногда появляются атетозоподобные движения в пальцах контралатеральных конечностей, ритмические сокращения мышц лица
При целенаправленном осмотре участи больных с поражением премоторной зоны (задние отделы 2-й лобной извилины) отмечается нарушение произвольного поворота глаз в противоположную сторону при сохранности непроизвольного. В первые часы после травмы у них нередко можно выявить кратковременное отклонение глазных яблок в сторону контузионного очага лобной доли6.
Синдром передней центральной извилины. Наиболее частыми признаками поражения являются центральные парезы лицевого и подъязычного нервов, легкая сухожильная анизорефлексия конечностей в противоположной месту травмы половине тела.
Лечение
Тяжесть, своеобразие течения и клинических проявлений сочетанных и множественных челюстно-лицевых повреждений, сложность определения тактики оказания помощи при них диктуют необходимость особого подхода к вопросам лечения этой категории пострадавших.
На догоспитальном этапе врачебная медицинская помощь в основном заключается в проведении противошоковых мероприятий, иммобилизации переломов костей опорно-двигательного аппарата, наложении асептических повязок на раны. Всем пострадавшим с сочетанной травмой на месте происшествия следует тщательно очистить и осмотреть полость рта, ощупать кости лицевого скелета и определить или исключить повреждения челюстно-лицевой локализации.
Каждый пострадавший с повреждениями лица при сочетанной травме является потенциально опасным в отношении развития у него острых расстройств внешнего дыхания, а в последующем –– аспирационной пневмонии, мероприятия, по профилактике которых необходимо проводить на всех этапах лечения. Во время транспортировки пострадавших необходимо обеспечить проходимость им дыхательных путей и отток отделяемого изо рта и носа (слизь, кровь, рвотные массы). Пострадавших по возможности укладывают на живот или бок, поворачивают голову в сторону повреждений лица. При наложении повязок на раны лица нужно учитывать, что при переломах костей лицевого скелета они могут вызывать дополнительное смещение отломков и затруднить дыхание. Пострадавшим со спутанным или утраченным сознанием следует произвести интубацию и тампонаду глотки для исключения аспирации содержимого полости рта, крови или спинномозговой жидкости, стекающей по задней стенке глотки. При невозможности осуществить интубацию следует использовать S-образные воздуховоды, которые предупреждают обтурацию и западение корня языка7.
Пострадавших с сочетанной травмой следует госпитализировать в больницу скорой помощи или другой многопрофильный хирургический стационар, осуществляющий дежурства по скорой помощи.
Наиболее оптимальным вариантом является госпитализация таких пострадавших в многопрофильный стационар, имеющий помимо челюстно-лицевого отделения хорошо отработанную анестезиологическую и реанимационную службы.
Сразу после поступления в приемное отделение начинают исследование пострадавшего, при необходимости одновременно проводят реанимационные мероприятия или интенсивную терапию. В обследовании, определении тактики лечения и ее осуществлении наряду со специалистами других хирургических профилей должны принимать участие челюстно-лицевые травматологи, имеющие опыт лечения пострадавших с сочетанной травмой. Для определения характера повреждений челюстно-лицевой локализации используют клинические и рентгенологические методы исследования. Клинические методы являются основными, так как рентгенологическое обследование пострадавших с сочетанными повреждениями, как правило, можно производить при нестандартных укладках и его результаты недостаточно информативны. Данных квалифицированного клинического обследования в сочетании с результатами обзорных рентгенограмм мозгового и лицевого черепа достаточно для выявления повреждений лица, составления плана и проведения специализированного лечения. Откладывать проведение лечебных мероприятий до получения исчерпывающих данных рентгенологического обследования недопустимо8.
Специализированное лечение повреждений лица при сочетанной травме может быть экстренным, срочным и отсроченным.
Экстренное специализированное лечение. Включает мероприятия, направленные на остановку кровотечения и улучшение условий внешнего дыхания, их выполняют немедленно после определения соответствующих показаний. Срочное специализированное лечение, осуществляемое в течение первых 2 суток, заключается в первичной хирургической обработке ран, вправлении и временном или окончательном закреплении отломков костей лицевого скелета. Его проводят параллельно или последовательно с хирургическим лечением повреждений других локализаций: первичной хирургической обработкой ран, диагностической и декомпрессивной трепанацией черепа, пункциями и дренированием плевральной полости, лапароцентезом, лапаротомией, усечением или ампутацией размозженных сегментов конечностей, вправлением и закреплением отломков длинных трубчатых костей и др. Отсроченным считают специализированное лечение, проведенное через 48 часов с момента поступления пострадавшего и позже.
Система реанимационных мероприятий и методов оказания неотложной и специализированной помощи при сочетанных повреждениях, в том числе и переломах челюстей9
Восполнение объема циркулирующей крови и восстановление гемодиспециалистамики (переливание крови и ее препаратов, в зависимости от индивидуальных особенностей от 0,5 до 3 литров);
Обеспечивается проходимость дыхательных путей в кратчайшие сроки после травмы;
Обеспечивается иммобилизация отломков при переломах наиболее быстрыми и надежными способами;
Проводят хирургические вмешательства для остановки кровотечения и устранения других опасных для жизни нарушений;
Для повышения сосудистого тонуса применяют адреномиметики. Нейролептики применяют при психомоторном возбуждении и артериальной гипертензии. Также назначают оксибутират натрия, для повышения устойчивости мозга к гипоксии;
Осуществляют дренаж бронхиального дерева. Для борьбы с отеком мозга применяют мочевину, сорбитол, лазикс, глюкокортикоиды;
Корригируют свертывающую и противосвертывающую системы крови;
Проводят коррекцию кислотно-щелочного равновесия. При ацидозе вводят 200-400 мл 4% натрия бикарбоната, при алкалозе 5% раствор аскорбиновой кислоты. Назначают внутрь хлорид калия;
Для предупреждения сепсиса применяют антибиотики в массированных дозах: пенициллин (до 80 млн. ЕД/сутки), цепорин (6 г/сутки), мономицин и др. Осуществляют форсированный диурез (лазикс, гемодез, глюкоза).
В этот комплекс включают также меры по борьбе с анурией, жировой эмболией и другими осложнениями сочетанной травмы.
Специализированное лечение повреждений лица у пострадавшего с сочетанной травмой желательно начинать в ранние сроки однако время его проведения, объем и характер зависят от тяжести повреждения и индивидуальной реакции пострадавшего на травму.
Опыт использования приведенной методики, накопленный ЛНИИТО им. Р. Р. Вредена, показал, что у пострадавших первой группы срочное специализированное лечение повреждений лица следует проводить в полном объеме на фоне интенсивной терапии (в среднем спустя 4-7 ч после травмы). У пострадавших второй группы специализированное лечение можно проводить в полном объеме, отложив его до стойкой стабилизации гемодиспециалистамики (в среднем на 12-24 ч с момента травмы). У пострадавших третьей группы допустимы только экстренные хирургические вмешательства, направленные на остановку кровотечения и борьбу с нарушением внешнего дыхания. У пострадавших с тяжелой сочетанной травмой все хирургические вмешательства предпочтительно проводить под эндотрахеальным наркозом10.
Срочное (раннее) специализированное лечение. Первым этапом лечения является первичная хирургическая обработка ран, которую проводят по общим правилам. С особой тщательностью удаляют инородные тела, нежизнеспособные ткани, по возможности все потенциальные источники воспаления, отграничивают костные раны от полости рта. Успех лечения пострадавших с сочетанной травмой во многом зависит от качества первичной хирургической обработки ран лица и характера их заживления.
Лечение переломов костей лицевого скелета. Лечение изолированных и множественных переломов костей лицевого скелета у пострадавших с травматическим шоком I степени (по трехстепенной классификации, М. П. Гвоздев и соавт., 1980), сотрясением и легким ушибом головного мозга следует проводить с применением общепринятых ортопедических и хирургических методов вправления и обездвиживания отломков.
При травматическом шоке II и III степени, ушибах мозга средней и тяжелой степени для вправления и обездвиживания отломков костей лицевого скелета следует применять атравматичные, простые и надежные ортопедические и хирургические методы, не препятствующие проведению реанимационных мероприятий, санации трахеобронхиального дерева, облегчающие уход за пострадавшими и не требующие частного контроля со стороны челюстно-лицевого хирурга. Вправление отломков при многооскольчатых переломах костей средней зоны лица: костей носа, стенок околоносовых пазух, верхних челюстей, скуловых дуг — следует проводить в определенной последовательности. Вначале вправляют отломки скуловых дуг, затем верхних челюстей и костей носа11.
Обездвиживание отломков костей лица при множественных, или нестабильных, переломах имеет ряд особенностей. При оскольчатых нестабильных переломах скуловых дуг для сохранения достигнутого при вправлении положения применяют подвешивание тела скуловой кости к костям черепа на проволочной или полиамидной петле. Для закрепления отломков верхних челюстей могут быть использованы капповые окклюзионные накладки или индивидуальная верхнечелюстная шина с окклюзионными валиками. При многооскольчатых нестабильных переломах верхних челюстей и скуловых дуг со значительным смещением, подвижностью отломков и отвисанием лицевого черепа для удержания достигнутого при вправлении положения применяют подвешивание костей лицевого черепа к костям мозгового черепа. Используют методики Адамса, подвешивание за индивидуальную проволочную или пластмассовую с окклюзионными накладками верхнечелюстную шину, верхнечелюстной зубной протез или стандартную пластмассовую ложку. Эти мероприятия позволяют устранить или уменьшить ликворею. В случаях, когда одномоментно вправить и удержать в правильном положении отломки костей средней зоны лица не удается, у пострадавших с сомнительным и неблагоприятным прогнозом применяют вытяжение через блок за назубную проволочную шину, надетую на верхнюю челюсть, или за спицы, проведенные через тело верхней челюсти. После улучшения общего состояния пострадавшего используют межчелюстное вытяжение, ортопедические или хирургические приемы для окончательного устранения смещения костных отломков и восстановления прикуса.
При многооскольчатых переломах костей носа у пострадавших с сочетанной травмой независимо от прогноза течения острого периода травматической болезни необходимо вправить отломки и закрепить ткани носа в расправленном положении двумя или тремя спицами Киршнера малого диаметра. Спицы проводят в поперечном направлении через отломки костей носа и четырехугольный хрящ. Такое закрепление отломков костей носа надежно, при этом восстанавливаются проходимость носовых ходов и носовое дыхание. Способ может быть использован при носовой ликворее.
Лечение переломов нижней челюсти. При закрытых переломах нижней челюсти на протяжении зубного ряда и благоприятном или сомнительном прогнозе необходимо вправить отломки и закрепить их единочелюстной шиной с зацепными петлями. После улучшения общего состояния пострадавшего в случае необходимости может быть применено межчелюстное вытяжение. При открытых переломах нижней челюсти и благоприятном или сомнительном прогнозе показан остеосинтез титановой проволокой сечением 0,8-1 мм. Для закрепления отломков следует применять простой и малотравматичный шов в виде одной или нескольких одиночных петель. После остеосинтеза рану мягких тканей послойно зашивают и дренируют. На зубы нижней челюсти дополнительно накладывают единочелюстную гнутую алюминиевую шину или ленточную шину Васильева и армируют их быстротвердеющей пластмассой. В послеоперационном периоде в течение недели необходимо производить ежедневные перевязки ран для своевременного выявления и удаления гематом. Выпускники следует удалять не ранее 4-5-го дня после операции. При тяжелом состоянии пострадавшего и необходимости ограничить объем хирургического вмешательства целесообразно использовать остеосинтез отломков нижней челюсти спицами12.
При переломах мыщелковых отростков нижней челюсти с незначительным смещением отломков, сочетающихся с переломом верхней челюсти, не требующим вправления, закрепление можно осуществить верхнечелюстной шиной и окклюзионными накладками в сочетании с эластической тягой трубчатого бинта. При оскольчатых двусторонних переломах ветвей или мыщелковых отростков со смещением мыщелков нужно применить скелетное вытяжение нижней челюсти. Спицы при этом проводят в подбородочном отделе нижней челюсти. Между большими коренными зубами помещают распорки из пластмассы или используют верхнечелюстную шину с окклюзионными накладками. Закрепление отломков верхней челюсти индивидуальной верхнечелюстной шиной необходимо проводить в течение не менее 3 недель. При сочетанных переломах верхней челюсти и ветвей или мыщелковых отростков нижней челюсти это закрепление следует продолжить до 4 недель.
Отсроченное специализированное лечение. Подобное лечение проводят пострадавшим, у которых из-за тяжести состояния и неблагоприятного прогноза не могло быть проведено раннее специализированное лечение, а также при несвоевременном выявлении повреждений челюстно-лицевой локализации. В задачи отсроченного специализированного лечения входит лечение возникших осложнений воспалительного характера и их профилактика, а также окончательное вправление и обездвиживание отломков при переломах костей лицевого черепа.
При оказании специализированной помощи при сочетанных переломах челюстей встречаются определенные трудности, так как нет единого мнения о сроках и методах иммобилизации отломков. Многие авторы считают, что в зависимости от тяжести состояния пострадавшего лечебную иммобилизацию следует отложить на 3-5 дней. Однако, например, при повреждении мозгового черепа в сочетании с переломом верхней челюсти по верхнему типу если не обеспечить жесткой фиксации челюсти слюна и раневое отделяемое будет поступать по щелям перелома к основанию черепа, что в последующем может привести к гнойным осложнениям со стороны головного мозга и его оболочек, напротив репозиция скуловой кости может быть проведена в более поздние сроки (до 4-6 недель). Это объясняется тем, что между отломками образуются лишь тонкие фиброзные спайки, дающие возможность без особого затруднения поставить скуловую кость в правильное положение. Говоря о методах лечебной иммобилизации отломков челюстей при сочетанной, учитывая частые бронхопульмональные осложнения, следует стремиться избегать межчелюстной фиксации. При переломах нижней челюсти, там где это возможно следует обходиться одночелюстной шиной или осуществлять фиксацию отломков оперативным путем. При переломах верхней челюсти хорошие результаты показывает комплекс ОЕК-1.
1.2. Профилактика осложнений у пострадавших с повреждениями челюстно-лицевой локализации при сочетанной травме в остром периоде
У пострадавших с сочетанной и множественной травмой наиболее частыми осложнениями являются травматический остеомиелит, носовые кровотечения, аспирационная пневмония. Травматический остеомиелит развивается при несвоевременном, недостаточном или неправильном закреплении отломков костей, которое не обеспечивает их неподвижности. Лечение местных и общих воспалительных осложнений следует проводить по общепринятым методикам. Носовые кровотечения возникают у пострадавших также при недостаточном обездвиживании отломков верхних челюстей при переломах по верхнему и среднему уровням слабости. Кровотечение прекращается после надежного закрепления отломков костей.
В остром периоде травматической болезни грозным осложнением является аспирационная пневмония. На госпитальном этапе, не дожидаясь ее клинических проявлений, необходимо проводить лечебные мероприятия, направленные на санацию трахеобронхиального дерева (систематическое отсасывание отделяемого из полости рта, верхних дыхательных путей, промывание бронхов антисептическими растворами, ингаляции фитонцидов), антибактериальную терапию, при отсутствии противопоказаний –– противовоспалительное физиотерапевтическое лечение. Не менее важное значение имеет систематическая очистка естественных полостей (полости рта и носа, глаз), закапывание несколько раз в сутки 20% раствора сульфацила натрия.
Целям профилактики осложнений служит организация полноценного питания пострадавших. При переломах челюстей в течение первых 2 недель необходимо питание жидкой пищей, затем режим питания расширяют в зависимости от вида закрепления отломков костей и течения процесса заживления.
1.3. Амбулаторное долечивание и реабилитация пострадавших с повреждениями челюстно-лицевой локализации при сочетанной травме
При правильном лечении заживление ран и переломов костей челюстно-лицевой области у пострадавших с сочетанной травмой происходит в обычные сроки, как при изолированных повреждениях этой локализации. Нередко лечение таких больных заканчивают в стационаре, раньше, чем происходит заживление повреждений других локализаций. Такие больные не нуждаются в амбулаторном лечении.
Пострадавшие с легкими сочетанными травмами других локализаций могут быть выписаны из стационара и по поводу повреждений челюстно-лицевой локализации направлены на амбулаторное долечивание. Наилучшим образом оно может быть организовано в центрах реабилитации при стоматологических поликлиниках.
Несмотря на правильное и проведенное в полном объеме специализированное лечение повреждений лица, у пострадавших могут остаться нарушения его формы и функций, обусловленные характером и тяжестью повреждения. Эти пострадавшие нуждаются в проведении восстановительных операций на мягких тканях и лицевом скелете. Такое лечение осуществляют в специализированных челюстно-лицевых стационарах и клиниках медицинских институтов.
Большинство пострадавших, перенесших множественные переломы челюстей с потерей большого количества зубов, нуждаются в зубном протезировании, которое должно быть обеспечено в возможно ранние сроки после заживления переломов костей лица, еще в период лечения в стационаре по поводу повреждений других локализаций.
Комбинированная травма - повреждение, возникающее вследствие воздействия различных травмирующих факторов (например, механическая травма и термический ожог).
Комбинированное радиационное поражение –– это огнестрельное или неогнестрельное ранение челюстно-лицевой области на фоне поражения радиоактивными веществами вызывающими лучевую болезнь. Последняя может развиться вследствие внешнего облучения гамма-частицами и жесткими рентгеновскими лучами или при поступлении альфа- и бета-частиц в организм через рану, дыхательные пути, пищеварительный тракт. Радиоактивные ожоги вызываются бета-частицами и мягкими рентгеновскими лучами.
В патогенезе острой лучевой болезни ведущее значение имеет гибель делящихся клеток и лимфоцитов. Проявления лучевой болезни зависят от поглощенной дозы ионизирующей радиации. При лучевой болезни резко угнетаются иммунобиологические свойства организма, что значительно снижает репаративные возможности тканей: переломы срастаются медленно, заживление мягких тканей происходит вяло и долго. Лучевая болезнь осложняет заживление ран, а механическая травма утяжеляет течение лучевой болезни (синдром взаимного отягощения). В зависимости от поглощенной дозы радиации выделяют несколько степеней тяжести лучевой болезни:
При дозе поглощенной радиации менее 1 Гр лучевая болезнь не возникает и принято говорить о лучевой травме. Лучевая болезнь легкой степени у человека развивается при дозе поглощенной радиации 1-2 Гр, средней тяжести –– 2-4 Гр, тяжелая –– 4-6 Гр, крайне тяжелая –– свыше 6 Гр. Абсолютно смертельной является доза 10 Гр и выше. Тяжесть проявления лучевой болезни во многом зависит от наличия сопутствующих заболеваний. В течение лучевой болезни, развившейся вследствие облучения клинически выделяют 4 периода (стадии):
I период –– первичных реакций (начальный). Развивается в первые 24 ч лучевого поражения и может продолжаться от нескольких часов до нескольких дней (чаще до 2 сут). Пострадавшие отмечают недомогание, головокружение, головную боль, жажду, сухость во рту, извращение вкуса. Определяются гиперемия кожных покровов, подъем температуры тела, одышка, тахикардия, падение артериального давления. Могут быть двигательное беспокойство, возбуждение, реже - вялость и сонливость. Нерезко выражены менингеальные симптомы, повышение мышечного тонуса. Могут быть схваткообразные боли в животе, вздутие его, признаки диспециалистамической кишечной непроходимости. В крови отмечается временный лейкоцитоз, СОЭ увеличена. При легкой степени лучевой болезни первичные реакции клинически не выявляются. При высоких поглощенных дозах состояние больных коматозное. В этот период проводить первичную хирургическую обработку раны нельзя, так как, подвергая организм больного дополнительной травме, можно подорвать его компенсаторные возможности. Допускаются хирургические вмешательства лишь по жизненным показаниям.
II период –– скрытый (латентный, или мнимого благополучия). Продолжительность его — 12-14 дней (при легкой и средней тяжести поражения). Эта стадия болезни характеризуется временным клиническим благополучием, исчезновением вышеотмеченных признаков, нормализацией показателей крови. Она является оптимальной для проведения первичной хирургической обработки, а при показаниях –– и вторичной (в случае нагноения раны). Таким образом, при комбинированном радиационном поражении тканей лица проводят не раннюю, а отсроченную первичную хирургическую обработку (от 24 до 48 ч с момента ранения). Она должна быть одномоментной, радикальной и окончательной и завершаться обязательным наложением глухих швов. Только неукоснительное соблюдение этих требований позволяет обеспечить условия для заживления раны первичным натяжением до разгара лучевой болезни, когда даже небольшая неэпителизированная поверхность может превратиться в долго незаживающую язву. Особо показана новокаиновая блокада механически поврежденных тканей. Обязательно применение антибиотиков. Поздняя первичная хирургическая обработка (после 48 ч с момента ранения), не предотвращая нагноения в ране, все-таки создает более благоприятные условия для ее течения и уменьшает тяжесть инфекционных осложнений. При проведении первичной хирургической обработки ткани следует иссекать менее экономно, чем в обычной ране. Необходимо тщательно удалить все (даже мельчайшие) инородные тела, которые могут быть в последующем причиной пролежней. Кровоточащие сосуды не просто перевязывают, а обязательно прошивают (даже мелкие). При кровотечении из крупного сосуда его перевязывают и в ране, и на протяжении (чаще наружную сонную артерию). Если в разгар лучевой болезни возникает кровотечение, то его очень трудно, а иногда просто невозможно остановить вследствие проявления геморрагического синдрома. Зубы, находящиеся в щели перелома, обязательно удаляют, а острые края отломков сглаживают. При обработке костной раны удаляют все костные осколки и зубы, находящиеся в щели перелома. Костные отломки репонируют и закрепляют (проводят постоянную иммобилизацию) способами хирургического остеосинтеза, позволяющими ушить рану наглухо (костный шов проволокой, спица, скоба, накостные пластинки или рамки и др.). Аппараты с накостными зажимами используют при отсутствии возможности применить указанные способы иммобилизации отломков. Назубные шины использовать нельзя, так как они не исключают травму слизистой оболочки десны. После надежной фиксации отломков челюсти костную рану тщательно изолируют от полости рта, ушивая слизистую оболочку. Затем наглухо ушивают околочелюстные мягкие ткани снаружи. Допустимо использование приемов пластики местными тканями для закрытия дефектов. Рану дренируют резиновыми выпускниками в течение 24-48 ч и обязательно вводят местно антибиотики.
Если рану в силу каких-то причин не удалось ушить наглухо, она заживает вторичным натяжением медленно, со значительными осложнениями.
Считают, что длительность латентного периода обратно пропорциональна дозе облучения. При значительной поглощенной дозе радиации скрытый период может отсутствовать вообще, и после первого периода сразу могут определяться признаки третьего периода13.
III период –– период выраженных клинических проявлений или разгара лучевой болезни. Продолжительность его около 1 месяца. Однако он может определяться и дольше. Если не наступает летальный исход, то III период переходит в IV. В разгар лучевой болезни определяется стойкая гипотония, выражен геморрагический синдром, угнетена функция костного мозга, отмечаются агранулоцитоз, неврологические нарушения, изменения трофики кожи, рвота, понос. На слизистой оболочке желудочно-кишечного тракта образуются эрозии и язвы. Угнетена функция эндокринных желез. Резко снижена сопротивляемость организма. Характерны изменения слизистой оболочки рта. Появляются гиперемия и отек ее, а также миндалин и глотки, болезненные трещины на губах и языке. Они кровоточат. Затем появляются афты и язвы, покрытые слизью со зловонным запахом. Язвы могут распространяться в толщу тканей, может обнажаться костная ткань, при незначительной травме слизистой оболочки рта неизбежно развитие язвенно-некротического стоматита. Поэтому любые назубные аппараты, плохо припасованные съемные протезы, некачественно изготовленные искусственные коронки и неправильно наложенные пломбы могут быть причиной развития некротических язв. Для профилактики этого осложнения следует санировать полость рта, тщательно откорригировать зубные протезы в скрытом периоде лучевой болезни. Удалять металлические пломбы и несъемные протезы из металла нет надобности, так как они могут быть источником наведенной радиации лишь при общем облучении, несовместимом с жизнью. Никаких хирургических вмешательств, кроме как по жизненным показаниям, не проводят.
IV период –– восстановительный, или период выздоровления (при нетяжелых поражениях), или переход в хроническую стадию14.
Лечение
Немедленная эвакуация из зоны активного поражения. Удаление радиоактивных изотопов с кожных покровов, из ран, со слизистых оболочек с обязательным дозиметрическим контролем. При попадании радиоактивных веществ в организм показано введение 5% раствора унитиола –– 5-10 мл внутримышечно (при попадании внутрь полония); 10% раствора тетацин-кальция (кальций-динатриевая соль ЭДТА) –– 20 мл в 500 мл 5% раствора глюкозы внутривенно в течение 3-4 ч (при попадании тяжелых редкоземельных металлов и их солей); 10% раствора динатриевой соли ЭДТА –– 20 мл в 500 мл 5% раствора глюкозы внутривенно (при попадании стронция). Показано введение гипертонического раствора глюкозы (40—60 мл 40% раствора), 10% раствора хлорида кальция (10 мл), 5% раствора аскорбиновой кислоты, антигистаминных препаратов, проведение активной дезинтоксикационной терапии. Противопоказано введение барбитуратов, анальгетиков, производных опия и пиразолона, сульфаниламидных и других препаратов, угнетающих кроветворение.
Раненым с комбинированными радиационными поражениями проводят комплексную терапию стоматологи, хирурги и терапевты, имеющие опыт лечения лучевой болезни. Соответствующая терапия должна быть начата как можно раньше, что улучшает исход травматического повреждения и лучевой болезни.
Своевременно и правильно проведенная первичная хирургическая обработка комбинированных радиационных поражений тканей лица и челюстей, правильная иммобилизация костных отломков, применение антибиотиков, специализированный уход и рациональное питание в сочетании с лечением лучевой болезни способствуют выздоровлению пострадавшего и снижают возможность неблагоприятного исхода.
Таблица 1 - Балльная оценка тяжести повреждений лица при сочетанной травме
|
№ п.п. |
Характеристика повреждений лица |
Баллы |
|
|
по Цибину Ю.Н. 1977 г. |
по А.А. Лимбергу, И.В. Гальцевой, Ю.Н. Цибину |
||
|
1 |
Переломы костей лицевого черепа: Одиночные одной кости |
0,1 |
|
|
2 |
Множественные переломы нижней челюсти |
1,5 |
|
|
3 |
множественные переломы костей средней зоны лица: - односторонние |
0,5 |
|
|
4 |
множественные переломы костей средней зоны лица: - двусторонние |
1,5 |
1,5 |
|
5 |
множественные переломы костей средней зоны лица: - двусторонние с множественными переломами нижней челюсти |
2,5 |
|
|
6 |
Раны мягких тканей лица с отрывами частей губ, щек, век, ушных раковин, периферического отдела носа |
0,5 |
В качестве “нулевого уровня” при этом был выбран коэффициент корреляции 0,551, соответствующий такой оценке повреждений, когда все травмы лица не были дифференцированы и их тяжесть оценивалась в 1,5 балла (Цибин Ю.Н., 1977, 1980).
Таблица 2 - Сочетания переломов костей лица с повреждениями черепа и головного мозга (Никандров А.М., Гневшева В.М., Семенников В.И., Панов Л.А., Ивасенко П.И., Иванкович В.А. (Омск))
|
Локализация переломов костей лица |
Характер черепно-мозговой травмы |
Всего переломов |
||||
|
Сотрясение головного мозга |
ушиб головного мозга |
Переломы костей |
||||
|
основания черепа |
свод черепа |
|||||
|
Нижняя челюсть: -одиночные |
27 |
7 |
–– |
3 |
37 |
732 78 |
|
-двойные |
394 |
36 |
2 |
3 |
435 |
|
|
-множественные |
144 |
104 |
5 |
7 |
260 |
|
|
Верхняя челюсть: I тип |
5 |
–– |
–– |
–– |
5 |
|
|
II тип |
21 |
12 |
–– |
4 |
37 |
|
|
III тип |
–– |
19 |
13 |
4 |
36 |
|
|
Кости носа |
15 |
4 |
1 |
–– |
20 |
|
|
Скуловые кости и верхняя челюсть |
47 |
13 |
–– |
–– |
60 |
|
|
Всего переломов |
653 |
195 |
21 |
21 |
890 |
Глава 2. Сестринский процесс при челюстно-лицевой травме
2.1. Исследование методов лечения и реабилитации
Применение разработанного в клинике хирургическо-ортопедического метода лечения ПНЧ у 7 пострадавших старших возрастных групп (СВГ) позволило улучшить анатомические и функциональные результаты лечения, сократить сроки стационарного лечения (временной нетрудоспособности) на 1–2 сут. (3–4 сут.).
Использование разработанных в клинике методик хирургического лечения ПНЧ у 37 пострадавших позволило добиться хороших анатомических и функциональных результатов, снизить риск развития осложнений и сократить сроки стационарного лечения (временной нетрудоспособности) в среднем на 2-3 (4-6) суток в зависимости от вида проводимой фиксации отломков.
Использование способа хирургического лечения ПНЧ, сопровождающихся дефектом костной ткани, при лечении 16 пострадавших различных возрастных групп создало оптимальные условия для заживления перелома путём повышения уровня местного иммунитета, а также оптимизации процессов остеоинтеграции в области перелома, что позволило улучшить анатомические и функциональные результаты лечения, сократить сроки стационарного лечения (временной нетрудоспособности) на 1-2 сут. (5–8 сут.) в сравнении с применением остеосинтеза без средств, оптимизирующих репаративный остеогенез, и на 1-2 сут. (8–10 сут.) в сравнении с консервативно-ортопедическими методами лечения.
В некурортная локальная магнито- пелоидо терапия и пайлер-терапия в соответствии с предложенными методиками обладают более эффективным болеутоляющим, противоотечным, противовоспалительным действием по сравнению с традиционными методами физиотерапевтический лечения, не тормозят течение остеорепаративных процессов, не имеют выраженных побочных действий. В результате применения предложенных методов физиотерапевтического лечения у 126 пострадавших с различного вида травмами ЧЛО достигнуто уменьшение количества осложнений на 8,1%-9,2%, сокращение сроков стационарного лечения на 2-4 суток и периода временной неработоспособности на 3-7 суток (в зависимости от вида полученной травмы), улучшение функциональных результатов лечения на 14-30%. Использование метода спиральной компьютерной томографии с 3 D реконструкцией и стереолитография позволили наиболее полно представить границы, размеры и объем дефекта (деформации), спланировать ход оперативного вмешательства, определиться с формой, размером и размещением фиксирующей конструкции при проведении остеосинтеза, подобрать стандартный или изготовить индивидуальный имплантат для восстановления утраченных тканей. Полученные высокоинформативные данные были с успехом использованы при проведении телеконсультаций.
Проведенные специалистами телеконсультации позволили в кратчайшие сроки определиться с диагнозом и тактикой лечения пациентов, сэкономить время и средства на проведения консультаций у специалистов из других городов Украины, стран ближнего и дальнего зарубежья. Предложенная «Модель лучшей практики для телеконсультирования в челюстно-лицевой хирургии и стоматологии» рекомендована для использования при проведении телеконсультаций по различным вопросам челюстно-лицевой хирургии и стоматологии, с учетом описанных особенностей при той или иной патологии15.
На основании анализа использования описанных технологий была предложена схема планирования реконструктивно-восстановительных операций в челюстно-лицевой области (рис.1).
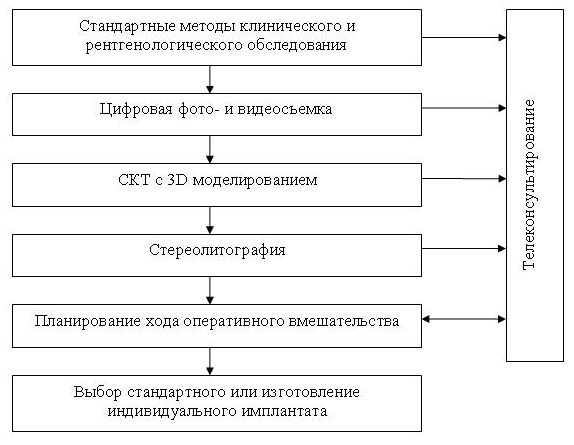
Рис.1 Схема планирования реконструктивно-восстановительных операций в челюстно-лицевой области
При анализе использования ИНС в качестве параметров для прогнозирования исходов ПНЧ были проанализированы 46 входных признаков: пол; возраст; место жительства; занятость общественно-полезным трудом; сроки с момента получения травмы до первичного обращения за медицинской помощью, направления в клинику, госпитализации, проведения оперативных вмешательств; направившее лечебное учреждение; вид доставки; причины возникновения и происхождение травмы; характер повреждения; состояния, сопровождавшие травму; общее состояния больного на момент поступления в клинику; характер и локализация повреждений костей лицевого скелета и мягких тканей; состояния прикуса на момент поступления; сопутствующие заболевания; вид первичной обработки ран, оперативного, медикаментозного и физиотерапевтического лечения переломов костей лицевого черепа; сроки удаления зубов из линии перелома, снятия межчелюстного вытяжения и шин; диагностические и лечебные ошибки на догоспитальном и госпитальном этапах лечения; нарушение пострадавшим режима лечения и невыполнение врачебных назначений; расхождение между клиническим диагнозом и диагнозом направившего лечебного учреждения. В качестве выходных рассматривались 15 признаков: сроки стационарного лечения и временной нетрудоспособности; место продолжения лечения после выписки из стационара; исход травмы, трудоспособность, восстановление анатомической формы кости, прикус и открывание рта на момент выписки из стационара; результаты лечения; сроки развития осложнений и их виды. Построение и оптимизация модели производилась с использованием пакета Statistica Neural Networks 4,0 C на 594 примерах16. В результате использования технологий нейросетевого моделирования удалось установить, что из 15 выбранных выходных признаков достоверно прогнозировались только 3 – восстановление анатомической форма кости, открывание рта на момент выписки и результаты лечения. Таким образом, можно констатировать, что использование искусственных нейронных сетей дает возможность получить достоверные результаты при прогнозировании некоторых основных аспектов исходов переломов нижней челюсти. Приобретенный специалистами первый опыт создания нейросетевой модели в челюстно-лицевой травматологии открывает перспективы для дальнейшего анализа и изучения возможностей искусственных нейронных сетей в челюстно-лицевой хирургии.
В результате проведенных биомеханических исследований на первом этапе установлено, что стабильность фиксации отломков НЧ в области ее угла может быть обеспечена одной пластиной, прикрепляемой двумя винтами к каждому отломку, расстояние между винтами должно быть максимально возможным и ограничиваться только степенью травматичности хирургического доступа. Достаточная жесткость пластины может быть рассчитана для каждого конкретного случая. В комплект поставки каждой минипластины должно входить не менее четырех винтов. Также установлено, что прикрепление прямой накостной пластины к отломку тремя винтами нерационально, так как прочность фиксации это не повышает, а травматичность оперативного вмешательства увеличивает. Сравнительный анализ трех видов минипластин показал, что использование Т-образных и Х-образных накостных пластин устанавливает более щадящий режим воздействия на костную ткань, чем при обычной прямой пластине.
Использование АРМ ЧЛТ (Версия 1.0) позволило произвести полноценный сбор и первичную обработку информации, полученной из историй болезни, амбулаторных карт и консультативных заключений, после чего произвести ее систематизацию, выполнить глубокий статистический анализ, на основании которого и были сделаны выводы о положительных аспектах использования предложенных специалистами методик в комплексе лечения и реабилитации пострадавших с травмами ЧЛО.
На основании проведенного анализа литературных данных и собственного опыта использования различных методов диагностики, лечения и реабилитации, в том числе с использованием компьютерных и телекоммуникационных технологий, специалистами предлагается придерживаться следующей схемы комплексного подхода к лечению и реабилитации пострадавших с травмами ЧЛО (рис.2).
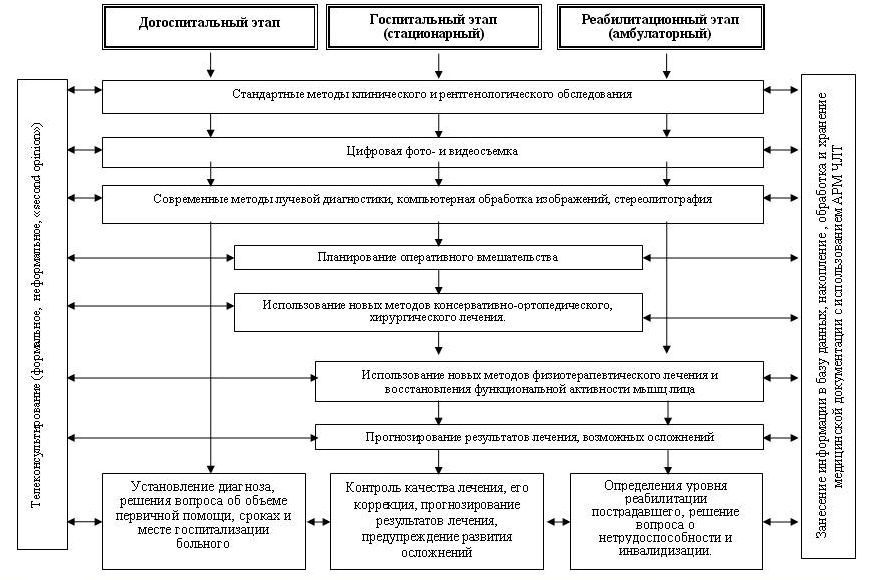
Рис.2. Схема комплексного подхода к лечению и реабилитации пострадавших с травмами ЧЛО
На догоспитальном этапе - проведение максимально возможного всестороннего обследования с использованием стандартных клинических и рентгенологических методов обследования, средств цифровой фото- и видеовизуализации, современных методов лучевой диагностики, компьютерной обработки изображений, изготовление стереолитографических моделей (по показаниям); проведение телеконсультаций у соответствующих специалистов (формальное и неформальное телеконсультирование, «second opinion») с целью установления диагноза, решения вопроса об объеме первичной помощи, сроках и месте госпитализации больного. На госпитальном этапе (стационарное лечение) – использование перечисленного выше арсенала технических средств с целью контроля качества лечения, при необходимости – его коррекции; использование новых методов консервативно-ортопедического, хирургического и физиотерапевтического лечения; прогнозирование результатов лечения и возможности развития осложнений; контроль уровня анатомической и функциональной реабилитации. На этапе реабилитации (амбулаторный этап) - использование стандартных клинических и рентгенологических методов обследования, средств цифровой фото- и видеовизуализации, современных методов лучевой диагностики и компьютерной обработки изображений, методов функциональной диагностики, телеконсультирования с целью определения степени восстановления анатомической формы и целостности костей лицевого скелета, уровня функциональной реабилитации, решения вопроса о сроках проведения очных консультаций у специалистов клиники, определение уровня реабилитации пострадавшего, решение вопроса о нетрудоспособности и инвалидизации, использование новых методов физиотерапевтического лечения и восстановления функциональной активности мышц лица. На всех этапах производится сбор, накопление, обработка и хранение медицинской документации с использованием АРМ ЧЛТ17.
2.2. Стандартизация в профессиональной деятельности медсестры
17-18/3/2008 г. В Москве прошла первая научно- практическая конференция ”Проблемы стандартизации в здравоохранении РФ”, на которой обсуждались актуальные проблемы и перспективы стандартизации здравоохранения. В принятом 1991 г. законе “О медицинском страховании граждан” впервые было определено, что критерием оценки качества и эффективности оказания медицинской помощи должны стать профессиональные стандарты. Тем не менее, отсутствуют единые стандарты в нормативных документах, принятых в различных регионах РФ во многом принципиально отличаются. С целью создания единой системы стандартизации как системы управления МЗ РФ разработал ряд документов, определяющих цели стандартизации.
Медсестра должна прилагать профессиональные усилия для того, чтобы внедрять и улучшать стандарты сестринской деятельности. Стандарты необходимо постоянно совершенствовать, используя творческий опыт, новые знания и достижения науки. Для применения в практической деятельности медсестра должна знать18:
1. Что можно назвать стандартом?
2. Что должен включать в себя стандарт?
3. Что может быть предметом стандартизации и кем должен быть утвержден документ называемый стандартом?
Эти вопросы были самыми актуальными на повестке дня Всероссийской конференции по Сестринскому делу проводимой в г. Санкт-Петербурге 2006-12007 г. Уже в течение нескольких лет работает группа по закону Ассоциации сестер РФ под руководством МЗ РФ при сотрудничестве и финансовой поддержке США. Эта рабочая группа занимается подготовкой сестринских манипуляций и технологий.
Работа по выработке стандартов должна проводится медсестрой на рабочем месте, основываясь на умениях и навыках, которые были выработаны медсестрой в процессе применения сестринского процесса.
Письменно стандарт определяет: чего хочет достичь медсестра на уровне отделения или участка, какую помощь должна оказать медсестра, чтобы получить удовлетворительный результат. Одним из первых важных принципов при выработке стандарта является участие мед сестры в этом процессе.
Требование к построению стандартов:
Стандарт предусматривает цели:
Защиту прав и интересов пациентов по вопросам качества получения услуг
Упорядочение деятельности медсестры.
Содействие рациональному использованию ресурсов здравоохранения.
Совершенствование профессиональной квалификации медсестры
Контроль требований к стандарту:
Медсестра должна мотивировать каждое свое действие.
Выбор основных функций в отношение, которых должен быть выработан стандарт.
Письменное оформление стандарта, с соблюдением логического порядка, с указанием цели стандарта, определением чего хочет достичь медсестра
Способность к выполнению основных элементов самообслуживания у пациентов реанимационного отделения сильно ограничена. Своевременное внимание медсестры к выполнению пациентом необходимых элементов лечения и самообслуживания становиться первых шагом к реабилитации.
Работа палатной медсестры в реанимационном отделении отличается большими физическими и эмоциональными нагрузками, динамична, насыщена экстремальными ситуациями.
Кроме того, работа палатной медсестры насыщена выполнением сестринских манипуляций (аспирация желудочного содержимого, инфузионная терапия, катетеризация мочевого пузыря и т.д.). И при всем при этом за смену она делает от 80 до 120 внутримышечных инъекций.
Большой объем работы требует от медсестры реанимационного отделения быстроты и высокого профессионализма при осмотре больного, принятии решения и его реанимации.
2.3. Карта сестринского процесса
Стандарт деятельности медсестры по уходу за пациентами неврологического профиля
|
Проблемы |
Этапы |
Обоснование |
|
1. Нарушение состояния сознания 2. Дефицит самообслуживания 3. Нарушение питания 4. Риск развития пролежней 5. Дефицит общения 6. Нарушение двигательной активности |
обеспечить индивидуальный пост положить пациента на функциональную кровать 3. подложит валики под матрац кровати 4. при возбуждении фиксировать простыню в области колен, таза, груди 1. подача судна или мочеприемника Подготовка к процедуре 1) объяснить пациенту ход предстоящей процедуры 2) оценка возможности пациента оказать помощь при перемещении 3) подготовить необходимое оборудование 4) ополоснуть судно теплой водой и оставить в нем немного теплой воды. Убедиться, что поверхность судна сухая. Примечание: если у пациента нет пролежней на крестце или других ран, можно посыпать тальк на ту часть судна, которая соприкасается с кожей. 5) отгородить пациента ширмой Выполнение процедуры надеть перчатки опустить изголовье кровати до горизонтального уровня 3. встать по обе стороны кровати: одна сестра помогает пациенту слегка повернуться набок, лицом к ней и придерживает его рукой за плечи и таз; вторая сестра подкладывает и расправляет клеенку под ягодицами пациента 4. под ягодицы пациента подвести судно и помочь пациенту повернуться на спину так, чтобы его промежность слегка оказалась на судне 5. придать пациенту высокое положение Фаулера 6. снять перчатки, положить их в лоток для использованного материала 7. поправить подушку и укрыть пациента одеялом 8. договориться с пациентом о средстве связи и оставить пациента в уединении Окончание процедуры после «получения» сигнала о пациента надеть чистые перчатки опустить изголовье кровати. Одна сестра – поворачивает пациента набок и придерживает его за плечи и таз; вторая – убирает судно и накрывает его одна сестра продолжает придерживать пациента в положении на боку вторая – вытирает область анального отверстия туалетной бумагой переместить пациента на бок. Подмыть. Тщательно осушить промежность убрать клеенку из под пациента снять перчатки и сбросить их в лоток. Обеспечить возможность пациенту вымыть руки накрыть пациента одеялом придать пациенту удобное положение Туалет полости рта Подготовка к процедуре объяснить пациенту ход предстоящей процедуры и получить согласие на ее выполнение попросить пациента повернуть голову на бок в вашу сторону развернуть полотенце, прикрыть им грудь пациента до подбородка вымыть руки и одеть перчатки и другие защитные приспособления, если пациент кашляет поставить почкообразный лоток под подбородок пациента на полотенце. Попросить пациента придерживать лоток рукой (если это возможно) Выполнение процедуры попросить пациента прополоскать рот водой. Держать лоток у подбородка пациента, при необходимости насухо вытереть подбородок пациента помочь пациенту почистить полость рта с помощью влажной салфетки - помочь пациенту почистить зубы, используя зубную пасту и щетку - помочь пациенту почистить небо, язык, внутренние поверхности щек, десны, область под языком - менять салфетку каждый раз, как только она покрывается слизью или липкой слюной - сбрасывать использованные салфетки в непромокаемый мешок 3. попросить пациента прополоскать рот водой, держать лоток у подбородка пациента, при необходимости насухо вытереть подбородок пациента Окончание процедуры дать прополоскать рот после кормления убрать салфетку, покрывающую грудь и шею пациента 3. помочь пациенту занять удобное положение Смена постельного белья подготовить комплект чистого белья объяснить пациенту ход предстоящей процедуры и получить его согласие на процедуру оценить возможности пациента оказать помощь при перемещении в связи со сменой белья вымыть руки надеть перчатки встать с обеих сторон кровати пациента, опустить изголовье кровати одна сестра осторожно подводит руки под голову пациента и слегка приподнимает его, другая сестра извлекает из – под головы подушку аккуратно положить голову пациента на кровать (без подушки) чистую простынь скатать как бинт в поперечном направлении: одна сестра приподнимает голову пациента, другая – скатывает грязную простыню со стороны изголовья кровати, затем расправляет на освободившейся части кровати чистую простыню на чистую простыню положить подушку и опустить на нее плечи и голову пациента одна сестра последовательно поднимает таз пациента, затем ноги; а другая одновременно также последовательно, сдвигает грязную простынь к ногам пациента и расправляет чистую положить грязную простынь в мешок для грязного белья Заправить края простыни под матрац со всех сторон 13. Снять пододеяльник с одеяла и положить его в мешок для грязного белья, надеть чистый пододеяльник на одеяло, укрыть пациента 14. Снять перчатки и погрузить их в специальную емкость Туалет половых органов объяснить ход предстоящей процедуры и получить согласие пациентки на процедуру Подготовить все необходимое оснащение налить в таз теплую воду надеть перчатки опустить изголовье кровати, повернуть пациентку на бок, подстелить клеенку и пеленку под нее, повернуть пациентку на спину помочь занять удобное положение: ноги согнуты в коленях и разведены, поставить между ногами пациентки таз с водой (35-370С) встать справа от пациентки надеть рукавичку на правую руку, поверх перчатки смочить рукавичку в воде и слегка отжать ее, подмыть пациентку снять использованную рукавичку и положить ее в лоток для использованного материала надеть на правую руку сухую рукавичку и осушить половые органы пациентки снять рукавичку, убрать клеенку, перемещая пациентку на бок и обратно 13. снять перчатки, положить их в лоток для использованного материала 14.вымыть и осушить руки Кормление протереть прикроватный столик рассказать пациенту какое блюдо будет приготовлено для него 3. вымыть и осушить руки 4. поставить на прикроватный столик приготовленную пищу 5. прикрыть шею и грудь пациента салфеткой 6. кормить пациента небольшими порциями 7. дать прополоскать рот после кормления 8. убрать салфетку, покрывающую грудь и шею пациента 9. помочь пациенту занять удобное положение 1. Ввести назогастральный зонд В том случае, если зонд был заранее 2. Рассказать пациенту чем его будут кормить 3. Набрать шприц Жанэ питательную смесь 4. Наложить зажим на дистальный конец зонда. Соединить шприц с зондом, подняв его на 50 см выше головы пациента так, чтобы рукоятка поршня была направлена вверх 5. Снять зажим с дистального конца зонда и обеспечить постепенный ток питательной смеси. При затруднении прохождения смеси использовать поршень шприца, смещая его вниз. 6. После прохождения шприца пережать зонд зажимом. 7. Над лотком отсоединить шприц от зонда 8. Повторить пп 3 – 7 до использования всего приготовленного количества питательной смеси 9. Присоединить к зонду шприц Жанэ с кипяченной водой. Снять зажим и промыть зонд под давлением 10 Отсоединить шприц и закрыть заглушкой дистальный конец зонда. Прикрепить зонд к одежде 11. Помочь пациенту занять комфортное положение 12. вымыть и осушить руки 13. Сделать запись о проведении процедуры и реакции пациента 1. 800 – 1000 Фаулера 2. 1000 – 1200 – положение на левом боку 3. 1200 – 1400 – положение на правом боку 4. 1400 – 1600 - положение Фаулера 5. 1800 – 2000 – Симса 6. 2000 – 2200 – на левом боку 7. 2200 – 2400 – на правом боку 8. 000 – 200 – Симса 9. 200 – 400 – на левом боку 10. 400 – 600 – на правом боку 11. 600 – 800 – Симса Использовать невербальное общение (жесты, мимика, телодвижение медсестры) Использовать в общении письмо, карточки с заранее составленными вопросами 1. определить степень нарушения двигательной активности 2. при параличах транспортировка на кресле 3. Обучить пользоваться палочкой 4. Сопровождать в туалет |
1. с целью постоянного наблюдения за пациентом 2. для обеспечения комфорта 3. чтобы пациент не перекатился через край 4. профилактика травматизма 1) психологическая и эмоциональная настройка 2) активное участие в процедуре позволяет пациенту сохранить чувство собственного достоинства 4) согревания судна теплой водой предупреждает охлаждение пациента, снижает чувство дискомфорта. Вода способствует лучшему удалению каловых масс со дна судна. Судно, посыпанное тальком легче извлекается, после использования. 5) обеспечение уединения пациента и поддержания чувства собственного достоинства Выполнение процедуры 1.обеспечение инфекционной безопасности 2. обеспечивается правильная биомеханика тела при перемещении обеспечивание инфекционной безопасности 4. уменьшается физическая нагрузка на сестру и на пациента, связанная с подведением судна под ягодицы, т.о. обеспечивается безопасность 5. обеспечивается физиологическое положение при отравлениях 6. обеспечение инфекционной безопасности 7. обеспечение комфортного состояния пациенту и поддержание чувства достоинства пациента 8. обеспечивание своевременной реакции сестры на завершение дефекации (мочеиспускательной процедуры) Окончание процедуры 1. обеспечение безопасности пациента, в т.ч. инфекционной 2. обеспечивается правильная биомеханика тела пациента при перемещении на бок 3. обеспечение безопасности пациента в т.ч. инфекционной обеспечивается инфекционная безопасность и гигиенический комфорт 6. обеспечение инфекционной безопасности 7. обеспечение комфортного состояния Туалет полости рта Подготовка к процедуре обеспечивается право пациента на информацию 3. исключается загрязнение белья пациента 4.универсальные меры предосторожности обеспечивающие безопасность медсестры 5. исключается загрязнение белья. Обеспечивается участие пациента в процедуре Выполнение процедуры 1. исключается загрязнение постельного белья 2. обеспечивается профилактика инфекции полости рта и инфекционная безопасность 3. исключается загрязнение постельного белья Окончание процедуры 1.уменьшается рост бактерий во рту 2. исключается попадания остатков пищи в постель 3. обеспечивается необходимый комфорт Смена постельного белья 1. обеспечение гигиенического комфорта и инфекционной безопасности 2. мотивация пациента к сотрудничеству, соблюдение прав пациента 3. участие в процессе обеспечивает поддержание чувства собственного достоинства 4. обеспечение инфекционной безопасности 8. подготовка к эффективному проведению процедуры, обеспечение гигиенического комфорта 9. обеспечение физического комфорта 10. обеспечение безопасности больничной среды и правильной биомеханики тела 11. обеспечение инфекционной безопасности 12. обеспечение комфорта 13. исключается дискомфорт, связанный с тем, что пациент лежит обнаженный 14. Обеспечение инфекционной безопасности Туалет половых органов 1. мотивация пациентки к сотрудничеству 2. подготовка к процедуре 3. обеспечение уединения пациентки, подготовка к проведению процедуры 4. обеспечение инфекционной безопасности 5. предупреждение попадания воды на постельное белье пациентки 6. обеспечение проведение процедуры: уменьшается физическая нагрузка на позвоночник и мышцы спины пациентки 7. наиболее удобное расположение сестры при проведении этой процедуры 8. обеспечение инфекционной бе зопасности 9. обеспечение инфекционной безопасности 10. обеспечение инфекционной безопасности 11. обеспечение гигиенического комфорта 12. обеспечивается правильная биомеханика тела при перемещении 13. обеспечение инфекционной безопасности 14. обеспечение инфекционной безопасности Кормление 1. обеспечение инфекционной безопасности 2. обеспечивается право пациента на выбор, возбуждается аппетит 3. обеспечение инфекционной безопасности 4. возбуждает аппетит 5. исключается загрязнение одежды 6. исключается поперхивание 7. уменьшается рост бактерий во рту 8. исключается попадания остатков пищи в постель 9. обеспечивается необходимый комфорт Процедура позволяет подтвердить нахождение зонда в желудке 2. Возбуждение аппетита. Сохранение чувства достоинства пациента 4. Обеспечивается эффективное введение питательной смеси 5. Постепенное опорожнение шприца снижает риск диареи 6. Предотвращается вытекание питательной смеси из зонда 8. удовлетворение потребности пациента в адекватном питании и приеме жидкости 9. Смываются остатки питательной смеси и предупреждается рост бактерий 10. Предупреждается вытекание желудочного содержимого между кормлениями 11. Обеспечивается правильная биомеханика тела 12. Обеспечивается инфекционная безопасность 13. Обеспечивается преемственность сестринского ухода - изменение положения тела каждые 2 часа - выбор положения и их чередование может изменяться в зависимости от заболевания и состояния больного - проверять состояние постели после каждой смены - использовать паралоновые прокладки под места давления на кожу - при недержании мочи памперсы менять каждые четыре часа - при недержании кала проводить частую гигиеническую обработку - при усилении боли консультации врача - изменять положение тела с помощью перекладин, поручней и др. приспособлений. 1. Обеспечение обратной связи с пациентом 2. Обеспечение психологического комфорта пациента 2. Профилактика больничного травматизма 3. решение потребностей безопасности 4. Предотвращение больничного травматизма |
Заключение
Сестринское дело - это сложный процесс, основанный на применении научных знаний. Он призывает к интеграции технических навыков, комплексного понимания, интуиции, ценностей и восприятия. Чтобы организовать эти элементы в конгруэнтное целое, медсестры опираются на базисную концептуальную структуру или теорию сестринского дела.
Теория – это логически взаимосвязанный набор предложений, используемых для описания, объяснения и предсказания части эмпирического мира» (Riehl,1980). Тот, кто практикует сестринское дело или проводит сестринское исследование без принципов, формирующих основу сестринской теории, придет к менее ожидаемым и возможно менее эффективным результатам, по сравнению с тем, кто руководствуется сестринской теорией. Постовая медсестра, которая считает, что роль медсестры ограничивается простым выполнением назначений врача, может упустить многие потребности пациента, которые останутся не установленными или неудовлетворенными.
Напротив, медсестра, которая полагается на всеобъемлющую сестринскую теорию как на структуру действий определит все потенциальные потребности клиента, а не только те, которые отражены в назначениях врача. Таким же образом медсестра исследователь, которая хочет определить, например, какая из двух процедур быстрее или более эффективна, будет менее успешна, если будет задавать общие вопросы по сравнению о цели процедур и ее соответствии по сравнению с медсестрой, которая в своей исследовании будет руководствоваться теорией и изучать все аспекты ситуации. В результате понимание проблемы может быть приближено к всеобъемлющему. Для того, чтобы понять сестринскую теорию, важно понять сходство и различие между теорией и сестринским процессом и между теорий и философией.
Проблема лечения и реабилитации пострадавших с травмами челюстно-лицевой области требует комплексного подхода с использованием широкого арсенала инновационных технических средств, компьютерных и телекоммуникационных технологий. Предложенные методики обследования, лечения и реабилитации пострадавших с травмами челюстно-лицевой области могут быть рекомендованы к широкому использованию в практике челюстно-лицевой травматологии.
Предложена схема комплексного подхода к лечению и реабилитации данной категории пострадавших, основанная на анализе литературных данных и собственном положительном опыте. Существуют все предпосылки для проведения дальнейших исследований в данном направлении.
Список литературы
1. Азарченко К.Я. Диагностика переломов скулоорбитального комплекса // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. - СПб, 2007. - С.16.
2. Акимкин, В.Г. Организация противоэпидемического режима в процедурных и перевязочных кабинетах клинико – диагностических отделений: метод. рекомендации / В.Г. Акимкин, А.В. Дмитриев, Е.В. Григорьева. – М.: ГВКГ имени Н.Н. Бурденко, 2005. – 67 с.
3. Вакуленко В.И., Бабов Е.Д., Парасочкина В.В. Компьютерная программа для осуществления диагностики и дифференциальной диагностики переломов скуло-орбитального комплекса // Сб. научных трудов «Вопросы экспериментальной и клинической стоматологии» . - Вып.7 - Харьков , 2004.- С.91-92.
4. Высокие технологии в диагностике заболеваний и повреждений височно-нижнечелюстного сустава / Дергилев А.П., Сысолятин П.Г., Ильин А.А., Дудин М.А., Кочура В.И. // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. – СПб, 2007. - С.51.
5. Дацко А.А., Золкин А.П., Тетюхин Д.В. Биомеханика внеочагового остеосинтеза нижней челюсти // Технологии качества жизни. – 2004. – Т.4, №1. – С.55-68.
6. Двойников, С.И. Сестринское дело: история, теория, философия: учебное пособие / С.И. Двойников, Л.А. Карасева.- Самара, «РЕАВИЗ», 2008.-116 с.
7. Ефремова, С.В. Философия сестринского дела, сестринский процесс: пособие / С.В. Ефремова, Г.И. Сечкова, И.Г. Греков, О.В. Андреева, Т.В. Окунская; под рецензией к.м.н., доцента А.М. Чухраева. Издательство КМК, - Курск 2006.- 62 с.
8. Использование искусственных нейронных сетей для прогнозирования исходов переломов нижней челюсти / Д.К. Калиновский, И.Н. Матрос-Таранец, В.Г. Гурьянов, О.В. Ченгарь // Информационные технологи и кибернетика на службе здравоохранения: Сб. докл. и тезисов III- й междунар. научн.-практ. конф . (Днепропетровск, 15 июня 2005г.). – Днепропетровск: УГХТУ, 2005. - С.25-28.
9. Клинические аспекты использования метода лазерной стереолитографии при хирургическом лечении травм средней зоны лица / Стучилов В.А., Никитин А.А., Евсеев А.В., Панченко В.Я., Коцюба Е.В., Лобанов Д.А., Герасименко М.Ю. // Клиническая стоматология. – 2006. - №3. – С.54-58.
10. Митрошенков П.Н. Планирование реконструктивных операций с использованием метода лазерной стереолитографии // Вестник стоматологии и челюстно-лицевой хирургии. – 2004. - Т.1, Вып.4. – С.14-27.
11. Планирование реконструктивно-восстановительных операций в челюстно-лицевой области с использованием современных методов лучевой диагностики, компьютерных технологий и телемедицины / И.Н. Матрос-Таранец, Д.К. Калиновский, С.Б. Алексеев, Т.Н. Хахелева // Травма. - 2006 .- Т.7, №1. - С.51-56.
12. Приближенный биомеханический анализ нагрузок на нижнюю челюсть в процессе жевания / А.Н. Чуйко, Д.К. Калиновский, И.Н. Матрос-Таранец, И.Х Дуфаш // Травма. -2006. - Т.7, №2. - С.169-176
13. Профилактика и лечение воспалительных осложнений при переломах нижней челюсти / И.В. Бердюк, Л.В. Цыганок, О.И. Гребенченко, В.В. Гребенченко // Вісник стоматології . - 2005. - №2. - С. 52-53.
14. Саленков В.Г. Влияние электростимуляции на кровообращение в зоне перелома нижней челюсти // Стоматология. – 2007. - № 2. - С.31-33.
15. Сысолятин П.Г., Мельников М.Н., Сысолятин С.П. Эндоскопические технологии в челюстно-лицевой хирургии // Стоматология. - 2006. - №1. - С.46-50.
16. Челюстно-лицевой травматизм в промышленном мегаполисе: современный уровень, тенденции, инфраструктура / Матрос-Таранец И.Н., Калиновский Д.К., Алексеев С.Б., Абу Халиль М.Н., Дадонкин Д.А..- Донецк, 2007.- 193 с.
17. Чиркин В.И. Лечение функциональных расстройств при переломах нижней челюсти сопровождающихся повреждениями жевательных мышц: Автореф. дис.... канд. мед. наук : 14.00.21 / Киевский гос.мед.ин-т. - К., 2007. - 17 с.
18. Щербакова, Т.С. Сестринское дело: справочник. - Издание 3-е.- Ростов-на-Дону, Феникс 2005.-601 с.
19. Тимофеев А.А. Леснухин В.Л. Остеосинтез нижней челюсти, пути его совершенствования // Современная стоматология. – 2004. - №.1. – С.97-100.
20. Яблонская Н.И. Морфофункциональная характеристика пелоидотерапии в комплексном лечении переломов нижней челюсти: Дис. ... канд. мед. наук. - Симферополь, 2007.- 170 с.
Приложения
Карта сестринского наблюдения за пациентом реанимационного отделения
|
Фамилия____________________________Дата рождения______________ Имя_______________________________ Дата поступления____________ Отчество_______________________________________________________ Врачебный диагноз______________________________________________ Ближайшие родственники (ФИО, адреса, телефоны)__________________ Друзья (соседи, знакомые, сослуживцы)____________________________ ФИО______________________________________________________ Адрес, телефон_______________________________________________ ____________________________________________________________ ФИО_____________________________________________________ Адрес, телефон_______________________________________________ ФИО______________________________________________________ Адрес, телефон_______________________________________________ В прошлом заболевания:_______________________________________ травмы, операции____________________________________________ Текущая болезнь Причина обращения за помощью: травма_____заболевание_________ Обстоятельства происшествия__________________________________ Начало заболевания: внезапное___________постепенное______ Продолжительность___________________________________________ Другие значимые сведения_____________________________________ Группа крови________________резус фактор______________________ Монитор кардиологический_____________________________________ Монитор дыхательный_________________________________________ Подключечный катетер_________________________________________ Аллергия лекарственная________________________________________ Аллергия пищевая_____________________________________________ Аллергия бытовая_____________________________________________ Аллергия другая_______________________________________________ Нервно – психическое состояние Сознание____________________________________________________ Головокружение______________________________________________ Обмороки___________________________________________________ Зрачки: узкие____________________широкие_____________________ Реакции зрачков на свет: сохранена_____________отсутствует_______ Гнев________________________________________________________ Волнение____________________________________________________ Депрессия___________________________________________________ Страх_______________________________________________________ Безразличие_________________________________________________ Память: сохранена_________________нарушена______________________ Тело: Рост:____________Масса:____________Температура тела__________ Отеки_________________Локализация___________________________ Другие изменения_______Локализация___________________________ Изменение формы_____________________________________________ Увеличение объема____________________________________________ Состояния кожи: цвет______Тугор_______________________________ Влажность___________________________________________________ Наличие пролежней_____________локализация___________________ Дефекты кожи: сыпь___Рубцы_ Расчесы Кровоподтеки_Локализация Видимые слизистые оболочки: изменения ___какие_______________ Мышечный тонус: сохранен___Понижен_________________________ Раны:______________________Локализация_____________________ Характер раны_______________________________________________ Первичная обработка_________________________________________ Наличие повязки_____________________________________________ Наружное кровотечение_______________________________________ Боль:___________________________Локализация_________________ Характер:ноющая__колющая__режущая_давящая__пульсирующая__ Жгучая___иная______________________________________________ Интенсивность: Слабая___Средняя___Сильная___________________ Длительность________________________________________________ Реакция на боль: адекватная____________________неадекватная_____ Способность к передвижению Положение: активное___пассивное___вынужденное_______________ Передвигается самостоятельно_________________________________ При помощи посторонних________________________Резервы______ Поворачивается в постели_____________________________________ Дыхательная система________________________________________ Дыхание самостоятельное_____________________________________ ИВД________________________________________________________ ЧДД________________________________________________________ Одышка_____________________________________________________ Кашель_____________________________________________________ Мокрота____________________________________________________ Кровохоркание_______________________________________________ Трахеостома_________________________________________________ Носовые катетеры____________________________________________ Сердечно – сосудистая система_______________________________ Пульс______________________________________________________ АД________________________________________________________ Сердцебиение_______________________________________________ Перебои____________________________________________________ Видимая пульсация сосудов_________Локализация_______________ Пищеварение_______________________________________________ Способность есть и пить самостоятельно_________________________ Нарушение жевания__________________________________________ Использование резервов_____Какие____________________________ Аппетит сохранен_____повышен_____понижен___________________ Тошнота____________________________________________________ Рвота_______________________________________________________ Выделения:__________________________________________________ Стул: ______________цвет______________________________________ Регулярный__________________________________________________ Недержание кала_____________________________________________ Частота______________________________Количество_____________ Цвет мочи___________________________________________________ Недержание мочи____________________________________________ Катетер_____________________________________________________ Другие:_____________________________________________________ Локализация_________________________________________________ Характер_____________________________________________________ Количество___________________________________________________ Сон_________________________________________________________ Нарушение сна_______________________________________________ Потребность спать днем_______________________________________ Общение_____________________________________________________ Речь_________сохранена___________нарушена____________________ Слух________сохранен____________нарушен_____________________ Отношение к болезни _________________________________________ Адекватное___________________________________________________ Неадекватное_________________________________________________ Желание выздороветь__________________________________________ Самоуход____________________________________________________ Степень независимости_________________________________________ Независим____________________________________________________ Частично зависим_____________________________________________ Полностью зависим____________________________________________ |
Лист дополнительного наблюдения
|
Дополнительное наблюдение |
Отражаемые в них показатели |
|
Наблюдения за кожей и слизистыми оболочками Наблюдения за пациентом с нарушением дыхания Наблюдения за пациентом с рвотой Наблюдения за пациентом с нарушением стула Наблюдения за пациентом с нарушением мочевыделения Наблюдения за пациентом с изменением сознания и психики наблюдение за пациентом с отеками |
Цвет Тугор Влажность Дефекты Боль Дренаж Функционирование дренажа Состояние повязки Характер повязки Характер мокроты Тошнота Частота рвоты Количество рвотных масс Запах рвотных масс Колостома Илеостома Частота стула Характер стула Боль при дефекации Патологические изменения Цистотома Катетер Частота мочеиспускания Количество мочи Цвет мочи Характеристика мочеиспускания Сознание Состояние психики Зрачки Тонус мышц Локализация Количество выпитой жидкости Количество введенной жидкости Суточный диурез Масса тела Водный баланс |
Лист назначений
Пациента отделения реанимации
ФИО пациента
|
Назначения врача |
Отметка о выполнении |
||||||||
|
Зависимые вмешательства Независимые вмешательства Взаимозависимые вмешательства |
1 Азарченко К.Я. Диагностика переломов скулоорбитального комплекса // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. - СПб, 2007. - С.16.
2 Азарченко К.Я. Диагностика переломов скулоорбитального комплекса // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. - СПб, 2007. - С.16.
3 Тимофеев А.А. Леснухин В.Л. Остеосинтез нижней челюсти, пути его совершенствования // Современная стоматология. – 2004. - №.1. – С.97-100.
4 Яблонская Н.И. Морфофункциональная характеристика пелоидотерапии в комплексном лечении переломов нижней челюсти: Дис. ... канд. мед. наук. - Симферополь, 2007.- 170 с.
5 Челюстно-лицевой травматизм в промышленном мегаполисе: современный уровень, тенденции, инфраструктура / Матрос-Таранец И.Н., Калиновский Д.К., Алексеев С.Б., Абу Халиль М.Н., Дадонкин Д.А..- Донецк, 2007.- 193 с.
6 Планирование реконструктивно-восстановительных операций в челюстно-лицевой области с использованием современных методов лучевой диагностики, компьютерных технологий и телемедицины / И.Н. Матрос-Таранец, Д.К. Калиновский, С.Б. Алексеев, Т.Н. Хахелева // Травма. - 2006 .- Т.7, №1. - С.51-56.
7 Челюстно-лицевой травматизм в промышленном мегаполисе: современный уровень, тенденции, инфраструктура / Матрос-Таранец И.Н., Калиновский Д.К., Алексеев С.Б., Абу Халиль М.Н., Дадонкин Д.А..- Донецк, 2007.- 193 с.
8 Митрошенков П.Н. Планирование реконструктивных операций с использованием метода лазерной стереолитографии // Вестник стоматологии и челюстно-лицевой хирургии. – 2004. - Т.1, Вып.4. – С.14-27.
9 Планирование реконструктивно-восстановительных операций в челюстно-лицевой области с использованием современных методов лучевой диагностики, компьютерных технологий и телемедицины / И.Н. Матрос-Таранец, Д.К. Калиновский, С.Б. Алексеев, Т.Н. Хахелева // Травма. - 2006 .- Т.7, №1. - С.51-56.
10Высокие технологии в диагностике заболеваний и повреждений височно-нижнечелюстного сустава / Дергилев А.П., Сысолятин П.Г., Ильин А.А., Дудин М.А., Кочура В.И. // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. – СПб, 2007. - С.51.
11 Митрошенков П.Н. Планирование реконструктивных операций с использованием метода лазерной стереолитографии // Вестник стоматологии и челюстно-лицевой хирургии. – 2004. - Т.1, Вып.4. – С.14-27.
12 Высокие технологии в диагностике заболеваний и повреждений височно-нижнечелюстного сустава / Дергилев А.П., Сысолятин П.Г., Ильин А.А., Дудин М.А., Кочура В.И. // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. – СПб, 2007. - С.51.
13 Тимофеев А.А. Леснухин В.Л. Остеосинтез нижней челюсти, пути его совершенствования // Современная стоматология. – 2004. - №.1. – С.97-100.
14 Яблонская Н.И. Морфофункциональная характеристика пелоидотерапии в комплексном лечении переломов нижней челюсти: Дис. ... канд. мед. наук. - Симферополь, 2007.- 170 с.
15 Высокие технологии в диагностике заболеваний и повреждений височно-нижнечелюстного сустава / Дергилев А.П., Сысолятин П.Г., Ильин А.А., Дудин М.А., Кочура В.И. // Сб. тез. докл. V Международной конференции челюстно-лицевых хирургов и стоматологов. – СПб, 2007. - С.51.
16 Чиркин В.И. Лечение функциональных расстройств при переломах нижней челюсти сопровождающихся повреждениями жевательных мышц: Автореф. дис.... канд. мед. наук : 14.00.21 / Киевский гос.мед.ин-т. - К., 2007. - 17 с.
17 Чиркин В.И. Лечение функциональных расстройств при переломах нижней челюсти сопровождающихся повреждениями жевательных мышц: Автореф. дис.... канд. мед. наук : 14.00.21 / Киевский гос.мед.ин-т. - К., 2007. - 17 с.
18 Двойников, С.И. Сестринское дело: история, теория, философия: учебное пособие / С.И. Двойников, Л.А. Карасева.- Самара, «РЕАВИЗ», 2008.-116 с.