Моксифлоксацин – фторхинолон нового поколения с широким спектром активности
Моксифлоксацин – фторхинолон нового поколения с широким спектром активности
(Обзор литературы)
Л.С. Страчунский, В.А. Кречиков, НИИ антимикробной химиотерапии, Смоленск, Россия
Моксифлоксацин – новый 8-метоксихинолон широкого спектра действия с высокой активностью в отношении грам(+) и грам(-) аэробной микрофлоры, анаэробов и внутриклеточных возбудителей. Он обладает также активностью против микроорганизмов, резистентных к другим классам антибактериальных препаратов, включая макролидо- и пенициллинорезистентные пневмококки и b-лактамазопродуцирующие штаммы Haemophilus influenzae. В контролируемых клинических исследованиях были продемонстрированы высокая эффективность и безопасность моксифлоксацина при внебольничной пневмонии, обострениях хронического бронхита, синусите, инфекциях кожи, мягких тканей, органов малого таза.
Введение
Когда появились первые хинолоны, никто не ожидал, что их ждет такое блестящее будущее: из небольшой группы препаратов, использовавшихся для лечения инфекций мочевыводящих путей (МВП), они превратились в один из доминирующих классов антибиотиков.
На протяжении более 20 лет налидиксовая кислота и ее производные использовались только для лечения инфекций МВП. Вторая волна развития хинолонов связана с появлением фторированных соединений с гораздо более высокой активностью в отношении широкого спектра грамотрицательных микроорганизмов, некоторых грамположительных возбудителей (Staphylococcus aureus), улучшенной фармакокинетикой, появлением форм для парентерального введения и вследствие этого расширением показаний для применения.
«Золотым стандартом» хинолонов II поколения стал ципрофлоксацин, который с большим успехом используется для лечения многих инфекций. К недостаткам препаратов этого поколения следует отнести низкую активность в отношении пневмококков, хламидий, микоплазм и анаэробов. Эти недостатки преодолены при разработке новых фторхинолонов III–IV поколений (табл.1). Одним из первых препаратов этой группы был левофлоксацин, активность которого против пневмококков и атипичных возбудителей превосходила предыдущие фторхинолоны.
Таблица 1. Классификация хинолонов/фторхинолонов [1, c дополнениями]
Поколение
Препараты
Спектр активности
I - нефторированные хинолоны
Налидиксовая кислота Оксолиновая кислота Пипемидовая кислота
В основном грам (-) микрофлора (семейство Enterobacteriaceae)
II - "грамотрицательные" фторхинолоны
Норфлоксацин Ципрофлоксацин Пефлоксацин Офлоксацин Ломефлоксацин
Грам (-) микрофлора, S.aureus, низкая активность против Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamydophila pneumoniae
III - "респираторные" фторхинолоны
Левофлоксацин Спарфлоксацин Темафлоксацин *
 Активность
против Streptococcus pneumoniae, Mycoplasma pneumoniae,
Chlamydophila pneumoniae
Активность
против Streptococcus pneumoniae, Mycoplasma pneumoniae,
Chlamydophila pneumoniae
IV - "респираторные" + "антианаэробные" фторхинолоны
Тровафлоксацин * Клинафлоксацин * Моксифлоксацин Гемифлоксацин ** BMS-284756 **
 Активность
против Streptococcus pneumoniae, Mycoplasma pneumoniae,
Chlamydophila pneumoniae,
анаэробов
Активность
против Streptococcus pneumoniae, Mycoplasma pneumoniae,
Chlamydophila pneumoniae,
анаэробов
* Отозван с рынка. ** На стадии клинических испытаний.
Дальнейшие модификации химической структуры привели к появлению соединений, активных и в отношении анаэробов. Однако многие из вновь разработанных препаратов не достигли пациентов или были быстро отозваны с рынка вследствие развития тяжелых нежелательных реакций. Одним из новых препаратов, который стал успешно применяться, явился моксифлоксацин – представитель IV поколения фторхинолонов.
Наиболее важными в молекуле фторхинолонов, отвечающими за их антимикробные свойства, являются группы, занимающие позиции 1, 7 и 8. Циклопропиловая группа в положении 1 обеспечивает активность против грамотрицательных микроорганизмов (рис.1). Присоединение дополнительного кольца в позиции 7 придает высокую активность по отношению к грамположительной микрофлоре, включая пневмококки. Добавление в структуру молекулы метоксигруппы в положении 8 привело к повышению активности в отношении анаэробов без увеличения риска потенциальной фототоксичности [3].
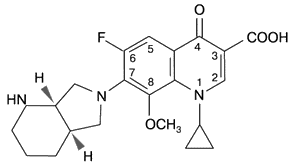 1-Циклопропил-7[(S,S)-2,8-диаза-бицикло(4.3.0)-8-ил]-фтор-
1,4-дигидро-4-оксо-3-хинолонкарбоновой
кислоты гидрохлорид
1-Циклопропил-7[(S,S)-2,8-диаза-бицикло(4.3.0)-8-ил]-фтор-
1,4-дигидро-4-оксо-3-хинолонкарбоновой
кислоты гидрохлорид
Рис. 1. Химическая структура моксифлоксацина [2]
Механизм действия
Моксифлоксацин, как и все фторхинолоны, действует бактерицидно благодаря ингибированию ферментов класса топоизомераз – ДНК-гиразы (топоизомеразы II) и топоизомеразы IV (рис.2). Эти ферменты выполняют строго определенные функции в процессе формирования пространственной структуры молекулы ДНК при ее репликации: ДНК-гираза катализирует расплетение (отрицательную суперспирализацию) нитей ДНК, а топоизомераза IV участвует в разъединении (декатенации) ковалентно-замкнутых кольцевых молекул ДНК. Ингибирование этих ферментов нарушает процессы роста и деления бактериальной клетки, что приводит к ее гибели.
Основной мишенью моксифлоксацина в грамположительных микроорганизмах преимущественно является топоизомераза IV, а в грамотрицательных – ДНК-гираза [4].
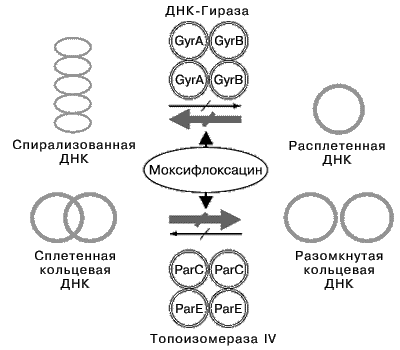
Рис. 2. Механизм действия моксифлоксацина
Механизмы резистентности
Развитие резистентности связано с мутациями в генах gyrA и gyrB (кодируют ДНК-гиразу), parC (grlA) и parE (grlB) – кодируют топоизомеразу IV, а также в гене norA (кодирует мембранные белки, которые участвуют в активном выбросе – эффлюксе – фторхинолонов из клетки) [5]. Высокий уровень резистентности возникает вследствие сочетания этих механизмов [6].
Мутации, возникающие в генах gyrA, gyrB, parC и parE, значительно меньше влияют на активность моксифлоксацина, чем других фторхинолонов. Например, мутации у S.aureus в генах, кодирующих топоизомеразы, меньше снижают активность моксифлоксацина, чем ципрофлоксацина, офлоксацина, левофлоксацина, спарфлоксацина.
У Escherichia coli двойная мутация гена gyrA приводит к снижению IC>50 >1 норфлоксацина, ципрофлоксацина и спарфлоксацина по сравнению с таковой у немутировавшего типа более чем в 500 раз, в то время как для моксифлоксацина этот показатель не превышает 12 раз [7,8].
Эффлюкс (мутация в гене norA) значительно меньше влияет на активность гидрофобных препаратов, таких, как моксифлоксацин, по сравнению с таковой у гидрофильных препаратов, например у ципрофлоксацина [7].
При применении моксифлоксацина вероятность развития резистентности у грамположительных микроорганизмов, возможно, ниже, чем при применении других фторхинолонов, что связано с его высоким сродством как к топоизомеразе IV, так и к ДНК-гиразе [5, 8].
1 В данной работе степень влияния мутаций gyrA и parC на чувствительность E.coli к фторхинолонам оценивалось как IC>50>–концентрация фторхинолона, подавляющая активность фермента на 50%.
Спектр активности
Моксифлоксацин обладает высокой активностью против грамположительных и грамотрицательных микроорганизмов (включая микроорганизмы, устойчивые к другим классам антибиотиков), анаэробов и атипичных возбудителей.
Грамположительные микроорганизмы
Streptococcus pneumoniae
Моксифлоксацин высокоактивен в отношении S.pneumoniae. По данным одного из самых больших исследований [9], включавшем 5640 штаммов, 99,8% из них были чувствительны к препарату, 0,1% – умеренно резистентны, 0,1% – резистентны; МПК>90> составила 0,25мг/л (табл.2). Моксифлоксацин обладает также высокой активностью в отношении полирезистентных пневмококков: МПК>90> моксифлоксацина для 138 штаммов, устойчивых к пенициллину, эритромицину и тетрациклину, составила 0,5мг/л [14].
Таблица 2. Активность моксифлоксацина invitro против S.pneumoniae, мг/л
|
Авторы [ссылка] S.pneumoniae Диапазон МПК МПК>50> МПК>90> M.Jones etal. [9] Пен-Ч (n=3603) <0,002-2,0 НД * 0,25 Пен-УР (n=1267) <0,002-4,0 НД * 0,25 Пен-Р (n=770) 0,01-4,0 НД * 0,25 J.Blondeau etal. [11] Пен-Ч (n=501) 0,031-2,0 0,125 0,25 Пен-УР (n=109) 0,031-0,125 0,125 0,25 Пен-Р (n=11) 0,125-1,0 0,125 0,25 E.Losa etal. [12] Пен-Ч (n=107) 0,03-0,25 0,12 0,25 Пен-УР (n=80) 0,03-0,25 0,12 0,12 Пен-Р (n=76) 0,03-2,0 0,12 0,25 A.Buxbaum etal. [13] Пен-Ч (n=1317) 0,01-0,5 0,125 0,25 Пен-УР (n=40) 0,01-0,5 0,125 0,25 Пен-Р (n=28) 0,01-0,5 0,125 0,25 Сидоренко и соавт. [14] Все штаммы (n=190) 0,064-0,5 0,125 0,25 |
|
Пневмококки: |
Пен-Ч – пенициллиночувствительные; Пен-УР – умеренно-резистентные к пенициллину; Пен-Р – пенициллинорезистентные. * НД – нет данных. |
По активности в отношении пневмококка моксифлоксацин превосходит другие фторхинолоны (за исключением ситафлоксацина и гемифлоксацина): он в 2 раза активнее спарфлоксацина [9] и гатифлоксацина [15], в 4–8 раз – левофлоксацина [ 9, 12], в 8 раз – ципрофлоксацина и офлоксацина [12].
По сравнению с b-лактамами и макролидами активность моксифлоксацина в отношении полирезистентных S.pneumoniae значительно выше (табл.3) [9].
Таблица 3. Сравнительная активность моксифлоксацина in vitro против S.pneumoniae, мг/л (n=5640) [9]
|
Антибиотик Пен-Ч Пен-Р Диапазон МПК МПК>90> Диапазон МПК МПК>90> Моксифлоксацин <0,002-2 0,25 0,01-4 0,25 Пенициллин <0,03-0,06 0,06 2->8 4 Амоксициллин/клавуланат <0,01-0,5 0,03 0,25->16 4 Цефуроксим <0,12-1 <0,12 <0,12-64 8 Цефтриаксон <0,01-0,5 <0,06 <0,01-8 2 Эритромицин <0,03->4 0,03 <0,03->4 4 Азитромицин <0,03->4 0,06 <0,03->4 >4 Кларитромицин <0,01->32 0,03 <0,01->32 >32 |
|
Пневмококки: |
Пен-Ч – пенициллиночувствительные; Пен-Р – пенициллинорезистентные. |
Streptococcus pyogenes
Значение МПК>90> моксифлоксацина для S.pyogenes (b-гемолитический стрептококк группыА) составляет 0,06–0,25 мг/л. Моксифлоксацин в 2–4 раза активнее офлоксацина, ципрофлоксацина и левофлоксацина, обладает одинаковой активностью с гатифлоксацином [16,17]. Наличие резистентности к макролидам не влияет на активность моксифлоксацина [17].
Staphylococcus aureus
Для метициллиночувствительных S.aureus (MSSA) МПК>90> моксифлоксацина находится в диапазоне 0,06–0,125 мг/л, в то время как для метициллинорезистентных штаммов (MRSA) МПК>90>, по данным разных авторов, значительно различается – от 0,06 до 8мг/л [18]. По российским данным, МПК>90> моксифлоксацина для MRSA составила 0,125 мг/л, а диапазон МПК – 0,015–2 мг/л [19].
Моксифлоксацин в 8 раз активнее ципрофлоксацина и в 2–4 раза – левофлоксацина против MSSA [ 16, 18]. По данным M.Jones и соавт., моксифлоксацин является одним из самых активных в отношении стафилококков фторхинолоном: МПК>90> моксифлоксацина для MRSA, резистентных к ципрофлоксацину, составила 2мг/л, что было равно МПК>90> ванкомицина [18].
Грамотрицательные микроорганизмы (табл.4)
Haemophilus influenzae, Moraxella catarrhalis
Моксифлоксацин имеет очень высокую активность в отношении H.influenzae и M.catarrhalis, включая штаммы, резистентные к аминопенициллинам, вследствие продукции b-лактамаз.
Escherichia coli
Как и все другие фторхинолоны, моксифлоксацин обладает высокой активностью по отношению к E.coli, при этом несколько уступая ципрофлоксацину, что, однако, не имеет клинического значения [20,21].
Klebsiella spp.
Моксифлоксацин более активен, чем b-лактамные антибиотики (амоксициллин/клавуланат, цефуроксим), близок по активности к офлоксацину и незначительно уступает ципрофлоксацину [20,21]. На штаммы E.coli и K.pneumoniae, продуцирующие ESBL и резистентные к ципрофлоксацину, моксифлоксацин не действует [22].
Neisseria gonorrhoeae
Для моксифлоксацина характерна очень высокая активность против N.gonorrhoeae, которая несколько ниже, чем у ципрофлоксацина [21].
Pseudomonas aeruginosa
Моксифлоксацин уступает ципрофлоксацину по активности против синегнойной палочки. МПК>90> моксифлоксацина, по данным разных авторов, находится в диапазоне от 8 до 32 мг/л и более, а МПК>90> ципрофлоксацина – от 0,5 до 16мг/л [ 15, 20, 21].
Таблица 4. Активность моксифлоксацина в отношении аэробных грамположительных и грамотрицательных микроорганизмов, мг/л
|
Микроорганизм [ссылка] Диапазон МПК МПК>90> Грамположительные микроорганизмы S.pneumoniae [9] <0,002-4 0,25 S.pyogenes [ 17, 21] 0,06-0,25 0,25 S.aureus (MSSA) [ 18, 21] 0,03-0,12 0,12 S.aureus (MRSA) [ 18, 19, 21] <0,06-4 0,06-8,0 Грамотрицательные микроорганизмы H.influenzae [9] <0,002-0,25 0,06 M.catarrhalis [9] <0,002-0,5 0,06 E.coli [20] 0,03-0,5 0,06 Klebsiella spp. [21] 0,06-4 0,5 N.gonorrhoeae [21] 0,004-0,125 0,015 P.aeruginosa [ 15, 20, 21] 0,12-64,0 8->32 |
Внутриклеточные возбудители (табл.5)
Chlamydia spp.
В отношении C.trachomatis моксифлоксацин превосходит не только эритромицин, азитромицин, доксициклин и ципрофлоксацин, но и офлоксацин, что открывает перспективы для его применения в лечении урогенитальных инфекций.
По активности против C.pneumoniae моксифлоксацин находится на одном уровне с левофлоксацином и более активен по сравнению с ципрофлоксацином.
Mycoplasma pneumoniae
Моксифлоксацин обладает большей активностью, чем тетрациклин (МПК>90> = 0,25мг/л), доксициклин, ципрофлоксацин и левофлоксацин, однако уступает кларитромицину и азитромицину [27,28].
Mycoplasma hominis
По активности против M.hominis моксифлоксацин значительно превосходит доксициклин, кларитромицин, левофлоксацин и ципрофлоксацин [ 28, 30].
Ureaplasma urealyticum
Моксифлоксацин незначительно уступает кларитромицину и проявляет высокую активность как в отношении чувствительных (МПК>90> – 0,25 мг/л), так и резистентных к доксициклину штаммов (МПК>90> – 0,5 мг/л). Моксифлоксацин активнее доксициклина, эритромицина, ципрофлоксацина и левофлоксацина [ 28, 30].
Legionella spp.
Моксифлоксацин превосходит по активности ципрофлоксацин и такой классический антибиотик для лечения легионеллезной инфекции, как эритромицин, но несколько уступает кларитромицину и рифампицину [31,32].
Таблица 5. Активность моксифлоксацина в отношении внутриклеточных возбудителей, МПК>90>, мг/л
|
Микроорганизм Мокси- флоксацин Лево- флоксацин Ципро- флоксацин Азитро- мицин Кларит- ромицин Эрит- ромицин Докси- циклин Ссылка C.trachomatis 0,06 - 1-2 0,06-0,125 0,015 0,25-0,5 0,25 21, 24, 26 C.pneumoniae 0,06-1 1 1-2 0,125-0,25 0,06 0,125 0,25 23, 24, 25 M.pneumoniae 0,063-0,125 0,5 1 Ј0,008 Ј0,008-0,06 - 0,12 27, 28, 29 M.hominis 0,06 1 4 - >32 і16 4-16 28, 30 U.urealiticum 0,25 1 4 - 0,12 8 0,5-1 28, 30 Legionellaspp. 0,016-0,06 0,016-0,03 0,06 0,5 0,004 0,12-0,5 8 31, 32 |
Mycobacterium spp. (табл.6)
Моксифлоксацин активен в отношении как чувствительных, так и полирезистентных штаммов M.tuberculosis и превосходит ципрофлоксацин, офлоксацин и левофлоксацин. МПК>90> моксифлоксацина для полирезистентных штаммов составляет 0,5мг/л [33,34].
По отношению к атипичным микобактериям (M.kansasii, M.avium-intracellulare) моксифлоксацин превосходит ципрофлоксацин и левофлоксацин [33].
Таблица 6. Активность моксифлоксацина в отношении микобактерий, МПК>90>, мг/л
|
Микроорганизм Моксифлок- сацин Ципрофлок- сацин Офлоксацин Левофлок- сацин Изониазид Ссылка M.tuberculosis 0,25 0,5 0,5 >0,25 0,1 33, 34 M.kansasii 0,06 1 - 0,5 - 33 M.avium-intracellulare 1 4 - 4 - 33 |
Анаэробы (табл.7)
В отличие от фторхинолонов II–III поколений (ципрофлоксацина, офлоксацина, левофлоксацина) моксифлоксацин обладает высокой активностью против анаэробов (как неспорообразующих, так и спорообразующих). По антианаэробной активности моксифлоксацин сравним с имипенемом, метронидазолом и клиндамицином [35,36].
Таблица 7. Активность моксифлоксацина в отношении анаэробов, мг/л [35,36]
|
Микроорганизм Диапазон МПК МПК>90> Анаэробные грамположительные кокки 0,008-2,0 0,25 Bacteroides fragilis 0,125-2,0 0,5 Fusobacterium spp. 0,032-4,0 1,0 Clostridium perfringens 0,25-0,5 0,5 Clostridium difficile 1,0-2,0 2,0 |
Постантибиотический эффект
Фторхинолоны обладают выраженным постантибиотическим эффектом (ПАЭ) против грамположительных и грамотрицательных микроорганизмов, который в среднем равен 2ч.
ПАЭ моксифлоксацина для разных микроорганизмов составляет 1,2–3,1ч при концентрации, равной 4ґМПК, и увеличивается с возрастанием концентрации препарата. Например, ПАЭ для S.pneumoniae равно 2,2ч при концентрации препарата 4ґМПК и возрастает до 2,7ч при его концентрации 10ґМПК [37].
Фармакокинетика
Всасывание
Моксифлоксацин практически полностью всасывается из желудочно-кишечного тракта при приеме внутрь. Биодоступность составляет от 86 [38] до 91,8% [39]. При внутривенном введении 400мг в течение 1ч значения максимальной концентрации препарата в плазме (C>max>) и площади под фармакокинетической кривой (ПФК) незначительно больше, чем при приеме 400мг внутрь [ 38, 40].
Максимальная концентрация препарата в плазме (C>max>) в исследовании H.Stass и соавт. [38,39] составила 2,5мг/л через 2ч после приема внутрь 400мг. В то же время в исследованиях R.Wise и соавт. [40] и A.Lubasch и соавт. [41] максимальная концентрация была 4,34–4,98мг/л и достигалась через 1ч. Прием пищи, включая молочные продукты, не влияет на всасывание моксифлоксацина [42,43].
Распределение
При приеме внутрь моксифлоксацин имеет большой объем распределения (V>d>): 3,08–3,55л/кг [ 2, 38] и достигает высоких концентраций в тканях и жидкостях организма: в бронхиальном секрете, альвеолярных макрофагах, тканях верхнечелюстной пазухи и жидкости, покрывающей эпителий бронхов (табл.8).
Концентрация моксифлоксацина в жидкостях дыхательных путей значительно превышает МПК>90> для основных возбудителей респираторных инфекций (табл. 4, 5).
Моксифлоксацин связывается с белками плазмы на 39,4–48%, что несколько выше, чем у ципрофлоксацина (35%) [ 2, 38].
Таблица 8. Концентрация моксифлоксацина в жидкостях и тканях организма *
|
Локус [ссылка] Максимальная концентрация (соотношение ткань/плазма) Концентрация через 24 часа (соотношение ткань/плазма) Слизистая оболочка верхнечелюстной пазухи [44] 7,47 мг/кг (1,9) 1,47 мг/кг (2,5) Бронхиальный секрет [45] 5,4 мг/кг (1,7) 1,1 мг/кг (2,1) Альвеолярные макрофаги [45] 56,7 мг/л (18,6) 35,9 мг/л (70,0) Жидкость, покрывающая эпителий бронхов [45] 20,7 мг/л (6,8) 3,6 мг/л (1,4) |
* После приема 400 мг препарата внутрь.
Метаболизм
Моксифлоксацин метаболизируется в печени путем конъюгации с образованием двух метаболитов: М1 (ацетилглюкуронид) и М2 (сульфопроизводное моксифлоксацина). М1 имеет высокую степень связывания с белками плазмы (89,5%), а М2 практически не связывается – 4,8% (рис.3) [38].
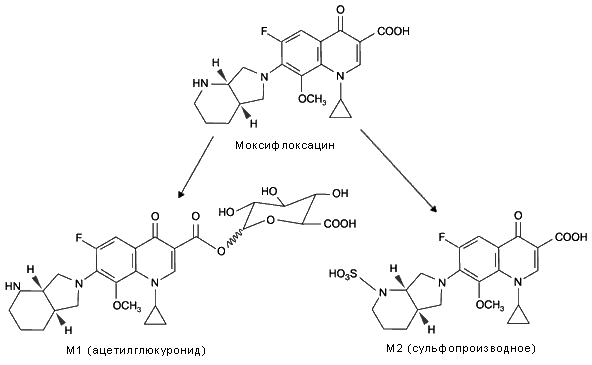
Рис. 3. Метаболизм моксифлоксацина в печени [38]
Выведение
При однократном приеме 400мг моксифлоксацина внутрь более 96% дозы выводится через почки и желудочно-кишечный тракт, при этом с мочой экскретируется 15,1–35,4% препарата [ 2, 38, 40]. В неизмененном виде через почки выводится 19,4% дозы; метаболита М1 – 2,5% и в виде метаболита М2 – 13,6%. С фекалиями в неизмененном виде выводится 25,4% дозы и 35,5% – в виде метаболита М1.
По данным большинства авторов, период полувыведения составляет 12–13ч, что больше, чем у ципрофлоксацина, офлоксацина и левофлоксацина. Длительный период полувыведения позволяет принимать препарат 1 раз в сутки в отличие от большинства фторхинолонов II поколения [ 2, 38, 40, 41]. Другие фармакокинетические параметры приведены в табл.9.
Таблица 9. Фармакокинетические свойства моксифлоксацина
|
Автор [ссылка] Количество пациентов Путь введения * T>max>, ч C>max>, мг/л ПФК, мг/(лґч) V>d>, л/кг CL, л/ч CL>R>, л/ч T>1/2>, ч H.Stass, D.Kubitza [38] 12 Внутрь 2,0 2,50 29,8 3,08 11,6 2,58 15,6 Внутривенно 1,0 3,62 34,6 2,05 11,6 2,61 15,4 R.Wise etal. [40] 8 Внутрь 1,0 4,98 45,49 - 8,87 1,34 8,32 Внутривенно - 5,09 45,34 - 9,09 1,38 8,17 H.Stass etal. [2] 7 Внутрь 1,50 2,50 26,90 3,55 14,90 3,03 13,1 A.Lubasch etal. [41] 12 Внутрь 1,02 4,34 39,3 - - 1,83 9,15 |
* Препарат вводился однократно в дозе 400 мг.
C>max>- максимальная концентрация в плазме, T>max>- время достижения C>max>, ПФК- площадь под фармакокинетической кривой, V>d>- объем распределения, CL- клиренс препарата из плазмы; CL>R>- почечный клиренс, T>1/2>- период полувыведения.
Влияние возраста, заболеваний печени и почек
У взрослых возраст практически не влияет на фармакокинетические свойства моксифлоксацина, но значения максимальной концентрации препарата в плазме и ПФК несколько выше у пожилых женщин по сравнению с таковыми у молодых и пожилых мужчин [46].
В отличие от офлоксацина и левофлоксацина при легкой почечной недостаточности – клиренс креатинина >30мл/(мин·1,73 м2) – период полувыведения остается неизменным и составляет 14,5ч [47]. Однако пока нет достаточной информации о применении моксифлоксацина при клиренсе креатинина <30мл/(мин·1,73м2) или при гемодиализе, поэтому препарат не следует назначать этим категориям пациентов.
У пациентов с легкой и среднетяжелой печеночной недостаточностью (n=8) значения C>max>, ПФК и T>1/2> оказались меньше, чем у здоровых добровольцев (n =10): C>max> – 2,55 и 3,02мг/л, ПФК – 25,1 и 32,8мг/(л·ч), T>1/2> – 11,7 и 13,4ч соответственно [48]. В целом пока мало данных о применении моксифлоксацина у пациентов с печеночной недостаточностью.
Как видно из данных табл.9, нет существенных различий между фармакокинетическими параметрами при приеме моксифлоксацина внутрь и при внутривенном введении. Это позволит при появлении на рынке формы для парентерального введения использовать моксифлоксацин в ступенчатой терапии с ранним переходом на прием препарата внутрь.
Фармакодинамика
В настоящее время все большее внимание уделяется фармакодинамическим свойствам антибиотиков, которые значительно влияют на их эффективность. Считается, что для фторхинолонов условиями эффективности являются значения отношений [49,50]:
– максимальной концентрации в плазме к МПК (C>max>/МПК) более 10; – ПФК к МПК (ПФК/МПК) более 100–125 (более 40–50 для S.pneumoniae); – ПФК к МПК фракции препарата, несвязанной с белками плазмы (ПФК/МПК>несвяз.>) более 25–30.
По результатам invitro моделирования с использованием респираторных патогенов, значения ПФК/МПК и ПФК/МПК>несвяз.> для моксифлоксацина выше, чем для других фторхинолонов (табл.10).
Таблица 10. Фармакодинамические свойства моксифлоксацина * [49]
|
Антибиотик Доза МПК, мг/л ПФК/МПК ПФК/МПК>несвяз.> Ципрофлоксацин 500 мг 2 раза всутки 2 10 7 Ципрофлоксацин 750 мг 2 раза всутки 2 14 10 Левофлоксацин 500 мг 1 раза всутки 1 50 35 Моксифлоксацин 400 мг 1 раза всутки 0,25 120 60 |
* Данные получены в модели in vitro с использованием полирезистентных штаммов S.pneumoniae.
Клиническое применение
Моксифлоксацин изучался при заболеваниях дыхательных путей (внебольничная пневмония, обострение хронического бронхита, острый синусит), инфекциях кожи и мягких тканей, а также при гинекологических инфекциях.
Внебольничная пневмония
Моксифлоксацин привлекает особое внимание при лечении внебольничной пневмонии в связи с его высокой активностью в отношении фактически всех наиболее вероятных возбудителей, включая полирезистентные пневмококки, гемофилы, продуцирующие b-лактамазы, а также внутриклеточные (атипичные) возбудители M.pneumoniae и C.pneumoniae [ 9, 25, 27].
Ни один из других классов антибактериальных препаратов не обладает таким широким спектром активности и способностью преодолевать приобретенную резистентность респираторных патогенов, как новые фторхинолоны. Например, к макролидам в последнее время часто отмечается ассоциированная резистентность: 45% пенициллинорезистентных пневмококков устойчивы к эритромицину [51], в то время как МПК>90> моксифлоксацина для таких штаммов составляет 0,5мг/л [14].
Хорошие микробиологические характеристики сочетаются с благоприятной фармакокинетикой и фармакодинамикой моксифлоксацина: длительный период полувыведения, обеспечивающий однократный прием, высокие концентрации в тканях бронхов и легких, оптимальные значения показателей ПФК/МПК и ПФК/МПК>несвяз.> [49].
В обзоре приведены данные 3 рандомизированных двойных слепых исследований клинической и бактериологической эффективности моксифлоксацина при внебольничной пневмонии (табл.11). В 2 исследованиях сравнивали эффективность моксифлоксацина и кларитромицина. По клинической эффективности они были равны – 94–95% [52,53]. По данным G.Hoffken и соавт., бактериологическая эффективность моксифлоксацина выше 2, чем кларитромицина – 90 и 85% соответственно [53].
При внебольничной пневмококковой пневмонии клиническая эффективность моксифлоксацина оказалась такой же как у амоксициллина, а у пациентов, у которых был выделен нечувствительный к пенициллину пневмококк, была выше 2 – 89,7 против 82,4%. Частота эрадикации возбудителя составила 89,6 и 84,8%, соответственно [54].
По данным метаанализа 4 многоцентровых исследований, в которых сравнивали эффективность моксифлоксацина и кларитромицина или амоксициллина, при приеме моксифлоксацина излечение наступало в 91% случаев, а эрадикация возбудителя – в 96% случаев по сравнению с эрадикацией в 86% случаев для амоксициллина и в 90% – для кларитромицина [55]. МПК моксифлоксацина для пневмококка составила 0,125мг/л вне зависимости от чувствительности к пенициллину или кларитромицину.
2 Данных о статистической значимости различий нет.
Таблица 11. Эффективность моксифлоксацина при лечении внебольничной пневмонии
|
Автор [ссылка], дизайн Препараты сравнения Количество пациентов Режим дозирования Курс, дней Эффективность *, % Вывод клини- ческая бактерио- логическая C.Fogarty etal. [52], Р,ДС Мокси 194 400 мг 1 раз всутки 10 94,8 ** 97,1 Мокси= Кларитро Кларитро 188 500 мг 2 раза всутки 10 94,7 ** 96,0 G.Hoffken etal. [53], Р,ДС Мокси 180 200 мг 1 раз всутки 10 93,9 90,6 КЭ: Мокси200мг= Мокси400мг= Кларитро БЭ: Мокси200мг= Мокси400мг= Кларитро Мокси 177 400 мг 1 раз всутки 10 94,4 90,2 Кларитро 174 500 мг 2 раза всутки 10 94,3 85,3 P.Petipretz etal. [54], Р,ДС Мокси 177 400 мг 1 раз всутки 10 91,5 89,7 Мокси= Амокс Амокс 185 1 г 3 раза всутки 10 89,7 82,4 |
Мокси - моксифлоксацин, Кларитро - кларитромицин, Амокс - амоксициллин, КЭ - клиническая эффективность, БЭ - бактериологическая эффективность, Р - рандомизированное исследование, ДС - двойное слепое исследование. * После окончания лечения. ** Общая эффективность.
Обострение хронического бронхита
При лечении обострения хронического бронхита, вызванного бактериальными возбудителями, в двух рандомизированных двойных слепых исследованиях сравнивали действие моксифлоксацина и кларитромицина (табл.12). Ни у одного препарата не выявлено преимуществ по клинической эффективности после окончания лечения [56,57]. Однако следует отметить, что бактериологическая эффективность моксифлоксацина была статистически значимо выше, чем кларитромицина: 91,3 и 68,4% соответственно (95% ДИ 3: 8,5 и 27,7%) [57].
При терапии моксифлоксацином эрадикация H.influenzae наступала чаще (100%), чем при применении кларитромицина (83%), а частота эрадикации остальных микроорганизмов была одинаковой [56].
Аналогичная ситуация наблюдалась и в исследовании R.Wilson и соавт.: эрадикация H.influenzae наступала через 14 дней после окончания лечения в 90,9% случаев при приеме моксифлоксацина и в 53,5% – при приеме кларитромицина [57].
По результатам рандомизированного открытого исследования, моксифлоксацин превосходил по клинической эффективности амоксициллин/клавуланат (табл.12) [58]. Частота выздоровления через 7 дней лечения моксифлоксацином была статистически значимо выше, чем при приеме амоксициллина/клавуланата: 96,2 и 91,6% соответственно (95% ДИ 3: 0,4 и 8,7%).
При сравнении действия моксифлоксацина и азитромицина клиническая эффективность обоих препаратов была практически одинаковой – 85 и 81% соответственно. Однако при назначении моксифлоксацина излечение наступало быстрее, чем при лечении азитромицином: к 3-му дню терапии отметили разрешение симптомов 40% пациентов, принимавших моксифлоксацин, и 27% больных (p=0,012), лечившихся азитромицином (рис.4).
К 3-му дню терапии вернулись к нормальной активности 36% больных, лечившихся моксифлоксацином, и 26% пациентов, принимавших азитромицин [59].
В исследовании С.DeAbate и соавт. клиническая эффективность моксифлоксацина и азитромицина была одинаковой (88%). Однако частота эрадикации H.influenzae и H.parainfluenzae при приеме моксифлоксацина (97 и 88%) была выше, чем при назначении азитромицина (83 и 62%) [60].
Как показал метаанализ 4 многоцентровых исследований, в которых сравнивали эффективность лечения обострения хронического бронхита моксифлоксацином и кларитромицином, при приеме моксифлоксацина клиническое излечение наступало в зависимости от превалирующего возбудителя в 92–100% случаев, а эрадикация микроорганизмов – в 96–98%. Эрадикация H.influenzae при приеме моксифлоксацина наступала в 97% случаев против 72% при приеме кларитромицина [61].
В отличие от многих других антибиотиков моксифлоксацин достаточно принимать один раз в сутки более коротким курсом, что позволяет снизить число дней нетрудоспособности и расходы на лечение.
3 Доверительный интервал.
Таблица 12. Эффективность моксифлоксацина при лечении обострений хронического бронхита
|
Автор [ссылка], дизайн Препараты сравнения Количество пациентов Режим дозирования Курс, дней Эффективность *, % Вывод клини- ческая бактерио- логическая S.Chodosh etal. [56], Р,ДС Мокси 143 400 мг 1раз всутки 5 94,1 94,1 Мокси 5дней= Мокси 10дней= Кларитро Мокси 148 400 мг 1раз всутки 10 94,4 95,2 Кларитро 129 500 мг 2раза всутки 10 95,3 90,6 R.Wilson etal. [57], Р,ДС Мокси 322 400 мг 1раз всутки 5 94,4 91,3 ** КЭ: Мокси= Кларитро БЭ: Мокси> Кларитро Кларитро 327 500 мг 2раза всутки 7 93,8 68,4 ** T.Schaberg etal. [58], Р,О Мокси 261 400 мг 1 раз всутки 5 96,2 ** - Мокси> Амокс/клав Амокс/клав 251 625 мг 3раза всутки 7 91,6 ** S.Kreis etal. [59], Р,О Мокси 179 400 мг 1раз всутки 5 84,9 - Мокси= Азитро Азитро 176 500 мг 1раз всутки 1, 250 мг 1раз всутки вдни 2-5 5 81,3 |
Мокси - моксифлоксацин, Кларитро - кларитромицин, Амокс/клав - амоксициллин/клавуланат, Азитро - азитромицин, КЭ - клиническая эффективность, БЭ - бактериологическая эффективность, Р - рандомизированное исследование, ДС - двойное слепое исследование, О - открытое исследование. * После окончания лечения. ** Статистически значимо.

Рис. 4. Частота разрешения симптомов обострения хронического бронхита при приеме моксифлоксацина и азитромицина [59]
Острый синусит
Клиническая и бактериологическая эффективность моксифлоксацина сравнивалась с эффективностью цефуроксима в двух рандомизированных двойных слепых исследованиях (табл.13). Моксифлоксацин был или равен цефуроксиму [62], или превосходил его по клинической эффективности: 96,7 и 90,7% соответственно (95% ДИ: 1,5 и 10,6%) [63]. Бактериологическая эффективность, по данным R.Siegert и соавт., также была статистически значимо выше при приеме моксифлоксацина: 94,5 и 83,5% (95% ДИ: 3,6 и 19,7%) [63].
Метаанализ 4 многоцентровых исследований, в которых сравнивали эффективность моксифлоксацина и цефуроксима, показал, что при приеме фторхинолона излечение наступало в 79–95% случаев (в среднем – в 91%), а эрадикация микроорганизмов – в 89–100% (в среднем – в 96%). При приеме цефуроксима излечение наступало в 90% случаев, а эрадикация микроорганизмов – в 93% [64].
Таблица 13. Эффективность моксифлоксацина при лечении острого синусита
|
Автор [ссылка], дизайн Препараты сравнения Количество пациентов Режим дозирования Курс, дней Эффективность *, % Вывод клини- ческая бактерио- логическая T.Burke etal. [62], Р,ДС Мокси 223 400 мг 1 раз всутки 10 89,7 - Мокси= Цефур Цефур 234 250 мг 2раза всутки 10 89,3 R.Siegert etal. [63], Р Мокси 211 400 мг 1 раз всутки 7 96,7 ** 94,5 ** Мокси> Цефур Цефур 225 250 мг 2раза всутки 10 90,7 ** 83,5 ** |
Мокси - моксифлоксацин, Цефур - цефуроксим аксетил, Р - рандомизированное исследование, ДС - двойное слепое исследование. * После окончания лечения. ** Статистически значимо.
Инфекции кожи и мягких тканей
Для лечения неосложненных инфекций кожи и мягких тканей моксифлоксацин применяли по 400мг 1раз в сутки в течение 7 дней. По результатам 3 рандомизированных двойных слепых исследований, моксифлоксацин не уступал по клинической и бактериологической эффективности цефалексину и комбинации цефалексина с метронидазолом (табл.14) [65,66,67].
Уменьшение дозы моксифлоксацина до 200мг существенно не влияло на клиническую эффективность: 95,2% при приеме 200мг и 100% при приеме 400мг [66].
Таблица 14. Эффективность моксифлоксацина при лечении инфекций кожи и мягких тканей
|
Автор [ссылка], дизайн Препараты сравнения Количество пациентов Режим дозирования Курс, дней Эффективность *, % Вывод клини-ческая бактерио-логическая L.Parish etal. [65], Р,ДС Мокси 180 400 мг 1 раз всутки 7 90,0 91,2 Мокси= Цефал Цефал 171 500 мг 3раза всутки 7 90,6 91,2 LealdelRosal etal. [66], Р,ДС Мокси 21 200 мг 1 раз всутки 5-14 95,2 72,2 Мокси= Цефал Мокси 22 400 мг 1 раз всутки 5-14 100,0 80,0 Цефал 26 500 мг 3 раза всутки 5-14 88,5 80,0 LealdelRosal etal. [67], Р,ДС Мокси 191 400 мг 1 раз всутки 5-14 92,7 89,0 Мокси= Цефал± Метро Цефал± Метро 194 500 мг 3раза всутки 400 мг 3раза всутки 5-14 92,8 93,8 |
Мокси - моксифлоксацин, Цефал - цефалексин, Метро - метронидазол, Р - рандомизированное исследование, ДС - двойное слепое исследование.
Гинекологические инфекции
Воспалительные заболевания органов малого таза вызываются разнообразными микроорганизмами. Среди них преобладают возбудители, передаваемые половым путем (N.gonorrhoeae, C.trachomatis), а также аэробы семейства Enterobacteriaceae, стрептококки и анаэробы, входящие в состав нормальной микрофлоры влагалища – Bacteroides spp., Peptostreptococcus spp., G.vaginalis и др. Поэтому препараты для терапии этих инфекций должны обладать высокой активностью в отношении данных микроорганизмов. Благодаря широкому спектру активности моксифлоксацина, включающему большинство возбудителей гинекологических инфекций, он может быть хорошей альтернативой традиционным 2–3-компонентным схемам лечения.
При терапии неосложненных воспалительных заболеваний органов малого таза у женщин моксифлоксацин (400мг 1 раз в сутки, 14 дней) был сравним по клинической эффективности (96,6 и 98,0%) с комбинацией ципрофлоксацина (500мг однократно), доксициклина (100мг 2 раза в сутки) и метронидазола (500мг 3 раза в сутки) в течение 14 дней [68].
Бактериологическая эффективность моксифлоксацина была выше 4, чем в группе сравнения (92,5 и 88,2% соответственно).
4 Данных о статистической значимости различий нет.
Переносимость и нежелательные реакции
По данным метаанализа 26 клинических исследований, включавших 6178 пациентов, которые принимали моксифлоксацин (400мг), частота нежелательных реакций составила 26% и была сравнимой (23%) с препаратами выбора при лечении этих заболеваний [69].
Наиболее частыми нежелательными реакциями (табл.15) были тошнота, диарея (14%) и головокружение (3%).
Таблица 15. Частота нежелательных реакций при приеме моксифлоксацина и других препаратов [70]
|
Нежелательная реакция Мокси-флоксацин – 400мг, n=4370 Все препараты сравнения, n=3415 b-Лактамы, n=1669 Макролиды, n=1166 Другие препараты сравнения *, n=580 Абс. число % Абс. число % Абс. число % Абс. число % Абс. число % Тошнота 339 7,8 194 5,7 50 3,0 59 5,1 85 14,7 Диарея 258 5,9 157 4,6 73 4,4 54 4,6 30 5,2 Головная боль 87 2,0 67 2,0 22 1,3 21 1,8 24 4,1 Головокружение 127 2,9 37 1,1 15 0,9 10 0,9 12 2,1 Рвота 76 1,7 62 1,8 8 0,5 17 1,5 37 6,4 Боль в животе 86 2,0 57 1,7 18 1,1 21 1,8 18 3,1 Диспепсия 59 1,4 39 1,1 19 1,1 13 1,1 7 1,2 Изменение печеночных тестов 52 1,2 51 1,5 30 1,8 14 1,2 7 1,2 Извращение вкуса 46 1,1 85 2,5 13 0,8 65 5,6 7 1,2 |
* Офлоксацин, доксициклин + метронидазол.
Метаанализ 20 клинических исследований 5, включавших 4926 пациентов, показал, что при приеме моксифлоксацина (556 пациентов – по 200мг, 4370 – по 400мг) большинство нежелательных реакций были легкой или средней степени тяжести, проходили без лечения и не требовали отмены препарата. Наиболее частыми являлись тошнота (7,8%) и диарея (5,9%) [70].
В клинических исследованиях частота нежелательных реакций при приеме моксифлоксацина была аналогична частоте при приеме препаратов сравнения – кларитромицина [ 52, 53, 56, 57] и амоксициллина [54]. Только по данным T.Burke и соавт., при приеме моксифлоксацина частота приступов тошноты была статистически значимо выше, чем при приеме цефуроксим аксетила (11 и 4% соответственно, p=0,003) [62]. Частота возникновения других нежелательных реакций оказалось аналогичной в группах сравнения.
5 Данных о статистической значимости различий нет.
Изменение лабораторных показателей
Метаанализ 20 клинических исследований показал, что у 1,2% пациентов, принимавших моксифлоксацин, изменялись лабораторные показатели функций печени [70]. Сходные результаты получены в группах сравнения (1,2–1,8%).
Фототокcичность
В исследованиях invitro [71], на животных [71] и человеке [72,73] моксифлоксацин не вызывал фототоксических реакций. Это особенно очевидно при сравнении моксифлоксацина с ломефлоксацином, при применении которого значительно (в 3–4 раза) повышается чувствительность кожи к световому излучению [72]. По результатам метаанализа, у 6178 пациентов, принимавших моксифлоксацин, не отмечено реакций фототоксичности [69].
Влияние на сердечно-сосудистую систему
Как показал метаанализ, из 2650 пациентов, принимавших моксифлоксацин по 400мг, удлинение интервала QT наблюдалось у 2,8%, что сходно с препаратами сравнения (2,2%) и ниже, чем при использовании кларитромицина (3,7%) [69]. Из более 1,2 млн человек, принимавших моксифлоксацин, только у 22 отмечены клинически значимые изменения функции сердечно-сосудистой системы, 15 из которых оценены как тяжелые [69].
Описан также случай тахикардии (120 ударов в минуту), продолжавшийся 45 мин после приема 400мг моксифлоксацина. Повторный прием препарата не вызвал тахикардии [74].
При сравнении действия моксифлоксацина (400мг) с плацебо у здоровых добровольцев удлинение интервала QT составило 6,9мс для препарата и 3,5мс – для плацебо [75]. Одновременный прием моксифлоксацина и препаратов, удлиняющих интервал QT, не приводил к дополнительному его удлинению [76].
Влияние на костно-суставную систему
По данным R.Kubin и C.Reiter, у более 1,2 млн. человек, принимавших моксифлоксацин, не выявлено случаев артритов и тендинитов. Однако считается, что необходимо продолжать наблюдения для оценки риска артротоксичности [69].
Влияние на центральную нервную систему (ЦНС)
Наиболее частыми реакциями ЦНС являются головокружение (3%) [69,70] и головная боль (2%) [70]. Усталость и бессонница встречаются значительно реже.
Влияние на микрофлору носоглотки и кишечника
Моксифлоксацин существенно не влияет на микрофлору носоглотки и кишечника: после окончания приема препарата за короткий период ее состав нормализуется [77,78].
Лекарственные взаимодействия
Одновременный прием пищи, включая молочные продукты, и кальцийсодержащих препаратов не влияет на всасывание моксифлоксацина [ 42, 43, 79]. Железосодержащие препараты, антацид «Маалокс» (алюминия гидроксид + магния гидроксид), сукральфат (1г однократно) при одновременном приеме с моксифлоксацином приводят к уменьшению его всасывания [80,81,82]. В связи с этим моксифлоксацин, как и другие фторхинолоны, не следует принимать одновременно с антацидами, препаратами железа и другими лекарственными средствами, содержащими катионы алюминия, магния, цинка, а также с мультиминеральными добавками.
При необходимости приема катионсодержащих препаратов следует соблюдать 2-часовой интервал до приема моксифлоксацина и 4-часовой после приема.
Не выявлено клинически значимого взаимодействия при одновременном приеме моксифлоксацина с пероральными контрацептивами (этилэстрадиол – 0,03мг и левоноргестрел – 0,15мг) [83], ранитидином (300мг/сут [81], дигоксином (0,25мг/сут) [84], теофиллином (800мг/сут) [85], варфарином (25мг/сут в течение 17 дней до приема первой дозы моксифлоксацина) [86].
Дозы и применение
Моксифлоксацин назначается взрослым пациентам (в возрасте 18 лет и старше) по 400мг 1 раз в сутки. Рекомендуемая длительность его приема при внебольничной пневмонии – 10 дней, при обострении хронического бронхита – 5, при остром синусите – 7, при инфекциях кожи и мягких тканей – 7.
Таблетки следует принимать, не разжевывая и запивая небольшим количеством воды. Одновременный прием пищи не влияет на всасывание препарата. Нет необходимости в коррекции дозы при назначении пациентам с легкой почечной недостаточностью – клиренс креатинина выше 30мл/(мин·1,73 м2).
Как и все другие фторхинолоны, моксифлоксацин не рекомендуется принимать детям и подросткам, беременным и женщинам, кормящим грудью.
Заключение
Моксифлоксацин – новый фторхинолон IV поколения, обладающий высокой активностью в отношении грамположительных кокков, включая полирезистентные пневмококки, грамотрицательные бактерии, атипичные возбудители и анаэробы. Благодаря оптимальной фармакокинетике его можно принимать 1раз в сутки. Препарат хорошо переносится больными, высокоэффективен при лечении инфекций дыхательных путей (острый синусит, обострение хронического бронхита, внебольничная пневмония), инфекций кожи, мягких тканей, органов малого таза. Перспективно применение моксифлоксацина при интраабдоминальных инфекциях.
Отсутствие существенных различий между фармакокинетическими параметрами моксифлоксацина при внутривенном и пероральном введениях в скором будущем позволит применять его в ступенчатой терапии с ранним переходом на прием внутрь.
Фторхинолоны III–IV поколений открыли новый путь терапии инфекций дыхательный путей. Поэтому в современных руководствах по лечению внебольничной пневмонии наряду с b-лактамами и макролидами рекомендуются и новые фторхинолоны, особенно в регионах, где появились полирезистентные пневмококки [87].
При полиэтиологичных инфекциях (в гинекологии, абдоминальной хирургии и др.) применение моксифлоксацина позволит обеспечить более удобную и безопасную монотерапию и, вероятно, сократить затраты на лечение.
Список литературы
Quintiliani R., Owens R.Jr., Grant E. Clinical role of fluoroquinolones in patients with respiratory tract infections. Infect Dis Clin Pract 1999; 8 (Suppl 1):S28-41.
Stass H., Dalhoff A., Kubitza D., Schuhly U. Pharmacokinetics, safety, and tolerability of ascending single doses of moxifloxacin, a new 8-methoxyquinolone, administered to healthy sub>jects. Antimicrob Agents Chemother 1998; 42:2060-5.
Appelbaum P., Hunter P. The fluoroquinolone antibacterials: past, present and future perspectives. Int J Antimicrob Agents 2000; 16:5-15.
Ricci V., Piddock L. Characterization of the QRDR of gyrA of Bacteroides fragilis and role in fluoroquinolone resistance. Proceedings of the 38th ICAAC6; 1998 Sep 24–27; San Diego, USA. p. 121.
Hooper D. Mechanisms of fluoroquinolone resistance. Drug Resistance Updates 1999; 2:38-55.
Janoir C., Zeller V., Kitzis M.D., Moreau N.J., Gutmann L. High-level fluoroquinolone resistance in Streptococcus pneumoniae requires mutations in parC and gyrA. Antimicrob Agents Chemother. 1996; 40: 2760-4.
Schmitz F.-J., Fluit A., Scheuring S., et al. Analysis of mechanisms conferring quinolone resistance in Staphylococcus aureus. Clin Microb Infection 1999; 5 (Suppl 3):102.
Schedletzky H., Wiedemann B., Heisig P. The effect of moxifloxacin on its target topoisomerases from Escherichia coli and Staphylococcus aureus. J Antimicrob Chemother 1999; 43 (Suppl B):31-7.
Jones M., Staple A., Critchley I., et al. Benchmarking the in vitro activities of moxifloxacin and comparator agents against resent respiratory isolates from 377 medical centers throughout the United States. Antimicrob Agents Chemother 2000; 44:2645-52.
Blondeau J., Laskowski R., Vaughan D. In vitro activity of BAY 12-8039, a novel fluoroquinolone antimicrobial agent. Proceedings of the 37th ICAAC6, 1997. Poster F155.
Losa E., Morosini M., Almaraz F., Negri M., Baquero F. Comparative in vitro activity of moxifloxacin against respiratory tract pathogens. Proceedings of the 38th ICAAC6; 1998 Sep 24–27; San Diego, USA. p.229.
Buxbaum A., Straschil U., Moser C., Graninger W., Georgopoulos A. Comparative susceptibility to penicillin and quinolones of 1385 Streptococcus pneumoniae isolates. J Antimicrob Chemother 1999; 43 (Suppl B):13-8.
Sidorenko S., Grudinina S., Kotosova L. Antimicrobial resistance of Streptococcus pneumoniae recovered from respiratory tract infections (RTI) of inpatients in Moscow. Proceedings of the 40th ICAAC6; 2000 Sep 17–20; Toronto, Canada. p. 109.
Johnson A., Livermore D., Warner M., James D., George R. Activity of moxifloxacin against invasive and multiresistant pneumococci from England and Wales. Proceedings of the 39th ICAAC6; 1999 Sep 26–29; San Francisco, USA. p.255.
Milatovic D., Schmitz F., Brisse S., Verhoef J., Fluit A. In vitro activities of sitafloxacin (DU-6859a) and six other fluoroquinolones against 8,796 clinical bacterial isolates. Antimicrob Agents Chemother 2000; 44:1102-7.
Souli M., Weneersten C., Eliopoulos G. In vitro activity of BAY 12-8039, a novel 8-methoxyquinolone, against species representative of respiratory tract infections. Proceedings of the 37th ICAAC6, 1997. Poster F126.
Blondeau J., Church D., Laskowski R., Borsos S. Comparative activity of moxifloxacin and other quinolones against macrolide sensitive and resistant Streptococcus pyogenes. J Antimicrob Chemother 1999; 44 (Suppl A):131.
Jones M., Visser M., Klootwijk M., Heisig P., Verhoef J., Schmitz F. Comparative activities of clinafloxacin, grepafloxacin, levofloxacin, moxifloxacin, ofloxacin, sparfloxacin, and trovafloxacin and nonquinolones linozelid, quinupristin-dalfopristin, gentamicin, and vancomycin against clinical isolates of ciprofloxacin-resistant and -susceptible Staphylococcus aureus strains. Antimicrob Agents Chemother 1999; 43:421-3.
Kretchikov V.A., Dekhnich A.V., Pylayeva S.I., Kochetkov G.A., Kozlov R.S. Activity of old and new fluoroquinolones against nosocomial methicillin-resistant Staphylococcus aureus from a trauma hospital. Int J Antimicrob Agents 2001; 17 (Suppl 1): S147.
Fass R. In vitro activity of BAY 12-8039, a new 8-meth-oxyquinolone. Antimicrob Agents Chemother 1997; 41:1818-24.
Woodcock J., Andrews J., Boswell F., Brenwald N., Wise R. In vitro activity of BAY 12-8039, a new fluoroquinolone. Antimicrob Agents Chemother 1997; 41:101-6.
Кречиков В., Эйдельштейн И. Активность левофлоксацина и моксифлоксацина в отношении ципрофлоксациннечувствительных нозокомиальных штаммов, продуцентов b-лактамаз расширенного спектра (ESBL). Клин микробиол антимикроб химиотер 2001; 3 (Прил 1): 23.
Roblin P., Kutlin A., Reznik T., Hammerschlag M. Activity of grepafloxacin and other fluoroquinones and newer macrolides against recent clinical isolates of Chlamydia pneumoniae. Int J Antimicrob Agents 1999; 12:181-4.
Donati M., Rodriguez Fermepin M., Olmo A., D’Apote L., Cevenini R. Comparative in vitro activity of moxifloxacin, minocycline and azithromycin against Chlamydia spp. J Antimicrob Chemother 1999; 43:825-7.
Roblin P., Hammerschlag M. In vitro activity of a new 8-methoxyquinolone, BAY 12-8039, against Chlamydia pneumoniae. Antimicrob Agents Chemother 1998; 42:951-2.
Samra Z., Rosenberg S., Soffer Y., Dan M. In vitro susceptibility of recent clinical isolates of Chlamydia trachomatis to macrolides and tetracyclines. Diagn Microbiol Infect Dis 2001; 39:177-9.
Duffy L., Kempf M., Crabb D., Wall W., Herrington J. In vitro activity of moxifloxacin and six other new antimicrobials against Mycoplasma pneumoniae. Proceedings of the 39th ICAAC6; 1999 Sep 26–29; San Francisco, USA. p.252.
Bebear C.M., Renaudin H., Boudjadja A., Bebear C. In vitro activity of BAY 12-8039, a new fluoroquinolone against mycoplasmas. Antimicrob Agents Chemother 1998; 42:703-4.
Takahata M., Shimakura M., Hori R., et al. In vitro and in vivo efficacies of T-3811ME (BMS-284756) against Mycoplasma pneumoniae. Antimicrob Agents Chemother 2001; 45:312-5.
Ullmann U., Schubert S., Krausse R. Comparative in vitro activity of levofloxacin, other fluoroquinolones, doxycycline and erythromycin against Ureaplasma urealyticum and Mycoplasma hominis. J Antimicrob Chemother 1999; 43 (Suppl C):33-6.
Schulin T., Wennersten C., Ferraro M., Moellering R. Jr., Eliopoulos G. Susceptibilities of Legionella spp. to newer antimicrobials in vitro. Antimicrob Agents Chemother 1998; 42:1520-3.
Gomez-Lus R., Adrian F., del Campo R., et al. Comparative in vitro bacteriostatic and bactericidal activity of trovafloxacin, levofloxacin and moxifloxacin against clinical and environmental isolates of Legionella spp. Int J Antimicrob Agents 2001; 18:49-54.
Gillespie S., Billington O. Activity of BAY 12-8039 against mycobacteria. Proceedings of the 8th ICID9; 1998 May 15–18; Boston, USA. p.176.
Rivera-Martнnez E., Pйrez-Gonzбlez E., Garcнa M., Orrantia-Gradнn R., Hernбndez-Oliva G., Torres-Gutierrez Rubro A. Determination of the in vitro susceptibility of different strains of M.tuberculosis to BAY 12-8039 and other antituberculosis agents. Proceedings of the 8th ICID7; 1998 May 15–18; Boston, USA. p.173-4.
Nord C., Edlund C. Susceptibility of anaerobic bacteria to BAY 12-8039, a new methoxyquinolone. Clin Microb Infection 1997; 3 (Suppl 2):285.
MacGowan A., Bowker K., Holt H., Wootton M., Reeves D. BAY 12-8039, a new 8-methoxyquinolone: comparative in vitro activity with nine other antimicrobials against anaerobic bacteria. J Antimicrob Chemother 1997; 40:503-9.
Boswell F., Andrews J., Wise R., Dalhoff A. Bactericidal properties of moxifloxacin and post-antibiotic effect. J Antimicrob Chemother 1999; 43 (Suppl B):43-9.
Stass H., Kubitza D. Pharmacokinetics and elimination of moxifloxacin after oral and intravenous administration in man. J Antimicrob Chemother 1999; 43 (Suppl B):83-90.
Ballow C., Lettieri J., Agarwal V., Liu P., Stass H., Sullivan J. Absolute bioavailability of moxifloxacin. Clin. Ther 1999; 21:513-22.
Wise R., Andrews J., Marshall G., Hartman G. Pharmacokinetics and inflammatory-fluid penetration of moxifloxacin following oral or intravenous administration. Antimicrob Agents Chemother 1999; 43:1508-10.
Lubasch A., Keller I., Borner K., Koeppe P., Lode H. Comparative pharmacokinetics of ciprofloxacin, gatifloxacin, grepafloxacin, levofloxacin, trovafloxacin and moxifloxacin after single oral administration in healthy volunteers. Antimicrob Agents Chemother 2000; 44:2600-3.
Lettieri J., Vargas R., Agarwal V., Liu P. Effect of food on the pharmacokinetics of a single oral dose of moxifloxacin 400 mg in healthy male volunteers. Clin Pharmacokinet 2001; 40 (Suppl 1):19-25.
Stass H., Kubitza D. Effects of dairy products on the oral bioavailability of moxifloxacin, a novel 8-methoxyfluoroquinolone, in healthy volunteers. Clin Pharmacokinet 2001; 40 (Suppl 1):33-8.
Gehanno P., Stass H., Arvis P. Penetration of moxifloxacin (MXF) into sinus tissues following multiple oral dosing. Clin Microb Infection 1999; 5 (Suppl 3):138.
Soman A., Honeybourne D., Andrews J., Jevons G., Wise R. Concentrations of moxifloxacin in cerum and pulmonary compartments following a single 400 mg oral dose in patients undergoing fibre-optic bronchoscopy. J Antimicrob Chemother 1999; 44:835-8.
Sullivan J., Lettieri J., Liu P., Heller A. The influence of age and gender on the pharmacokinetics of moxifloxacin. Clin Pharmacokinet 2001; 40 (Suppl 1):11-8.
Stass H., Halabi A., Delesen H. No dose adjustment needed for patients with renal impairment receiving oral BAY 12-8039 (M). Proceedings of the 38th ICAAC8; 1998 Sep 24–27; San Diego, USA. p.5.
Stass H., Kubitza D. No dose adjustment is needed for moxifloxacin (MOX) in sub>jects suffering from hepatic impairment (HI). Clin Microb Infection 1999; 5 (Suppl 3):291.
Zhanel G., Walters M., Karlowsky J., Laing N., Hoban D. Activity of free (unbound) fluoroquinolone serum concentrations versus multi-drug resistant Streptococcus pneumoniae using an in vitro pharmacodynamic model. Proceedings of the 40th ICAAC6; 2000 Sept 17–20; Toronto, Canada. p.7.
Wright D., Brown G., Peterson M., Rotschafer J. Application of fluoroquinolones pharmacodynamics. J Antimicrob Chemother 2000; 46:669-83.
Murray B. The growing threat of penicillin-resistant Streptococcus pneumoniae. Infect Dis Clin Pract 1997; 6:S21-S27.
Fogarty C., Grossman C., Williams J., Haverstock D., Church D. Efficacy and safety of moxifloxacin vs clarithromycin for community-acquired pneumonia. Infect Med 1999; 16:748-63.
Hoffken G., Meyer H., Sprenger K., Verhoef L. Efficacy and safety of moxifloxacin (MXF) vs clarithromycin (Clarithro) for the treatment of community-acquired pneumonia (CAP). J Antimicrob Chemother 1999; 44 (Suppl A):127.
Petipretz P., Arvis P., Marel M., et al. Oral moxifloxacin versus high-dosage amoxycillin in the treatment of mild-to-moderate, community-acquired, suspected pneumococcal pneumonia in adults. Chest 2001; 119:185-95.
Krasemann C., Meyer J., Springsklee M. Moxifloxacin (MXF) in community-acquired pneumonia (CAP) – a bacteriologic and clinical meta-analisis. Clin Microb Infection 1999; 5 (Suppl 3):139.
Chodosh S., DeAvate C., Haverstock D., Aneiro L., Church D. Short-course moxifloxacin therapy for treatment of acute bacterial exacerbations of chronic bronchitis. Resp Med 2000; 94:18-27.
Wilson R., Kubin R., Ballin I., et al. Five day moxifloxacin therapy compared with 7 day clarithromycin therapy for the treatment of acute exacerbations of chronic bronchitis. J Antimicrob Chemother 1999; 44:501-13.
Schaberg T. Comparative effect of moxifloxacin and co-amoxiclav in the treatment of AECB. Clin Microb Infection 2000: 6 (Suppl 1):135.
Kreis S., Herrera N., Golzar N., et al. A comparison of moxifloxacin and azithromycin in the treatment of acute exacerbations of chronic bronchitis. J Clin Outcomes Management 2000; 7: 33-7.
DeAbate C., Mathew C., Warner J., Heyd A., Church D. The safety and efficacy of short course (5-day) moxifloxacin vs azithromycin in the treatment of patients with acute exacerbation of chronic bronchitis. Respir Med 2000; 94: 1029-37.
Krasemann C., Meyer J., Springsklee M. Moxifloxacin (MXF) in acute exacerbations of chronic bronchitis (AECB) – a bacteriologic and clinical meta-analisis. Clin Microb Infection 1999; 5 (Suppl 3):139.
Burke T., Villanueva C., Mariano H. Jr., et al. Comparison of moxifloxacin and cefuroxime axetil in the treatment of acute maxillary sinusitis. Clin Ther 1999; 21:1664-77.
Siegert R., Gehanno P., Nikolaidis P., et al. A comparison of the safety and efficacy of moxifloxacin (BAY 12-8039) and cefuroxime axetil in the treatment of acute bacterial sinusitis in adults. Respir Med 2000; 94:337-44.
Krasemann C., Meyer J., Springsklee M. Moxifloxacin (MXF) in acute sinusitis (AS) – a bacteriologic and clinical meta-analisis. Clin Microb Infection 1999; 5 (Suppl 3):139.
Parish L., Heyd A., Haverstock D., Church D. Efficacy and safety of moxifloxacin versus cephalexin in the treatment of mild to moderate acute uncomplicated skin and skin structure infections. J Antimicrob Chemother 1999; 44 (Suppl A):137.
Leal del Rosal P., Martinez R., Fabian G., et al. Efficacy and safety of moxifloxacin vs cephalexin in the treatment of mild to moderate uncomplicated skin and soft tissue infections (uSSSI). J Antimicrob Chemother 1999; 44 (Suppl A):148.
Leal del Rosal P., Fabian G., Vick-Fragoso R. Efficacy and safety of moxifloxacin vs cephalexin (with or without metronidazole) in the treatment of mild to moderate uncomplicated skin and skin structures infections (uSSSI). Proceedings of the 39th ICAAC6; 1999 Sep 26–29; San Francisco, USA. p.716.
Heystek M., Tellarini M., Schmitz H., Krasemann C. Efficacy and safety of moxifloxacin (Мокси) vs ciprofloxacin plus doxycycline plus metronidazole for the treatment of uncomplicated pelvic inflammatory disease (PID). J Antimicrob Chemother 1999; 44 (Suppl A):143.
Kubin R., Reiter C. Safety update of moxifloxacin: a current review of clinical trials and post-marketing observational studies. Proceedings of the 40th ICAAC6; 2000 Sep 17–20; Toronto, Canada. p.477.
Springsklee M., Reiter C., Meyer J. Safety and Tolerability Profile of Moxifloxacin (MXF). Clin Microb Infection 1999; 5 (Suppl 3):140.
Vohr H., Wasinka-Kempka G., Ahr H. Studies on the Phototoxic Potential of a new 8-Methoxyquinolone: BAY 12-8039. Proceedings of the 36th ICAAC6; 1996 Sep 15–18; New Orleans, USA. p.103.
Man I., Murphy J., Fergeson J. Fluoroquinolone phototoxicity: a comparison of moxifloxacin and lomefloxacin in normal volunteers. J Antimicrob Chemother 1999; 43 (Suppl B):77-82.
Ferguson J., Alajmi H., Kubin R., Dagget S., Saggu P. A double-blind, placebo- and lomefloxacin-controlled human volunteer phototest study to determine the photosensitising potential of oral moxifloxacin (BAY 12-8039). Proceedings of the 8th ICID7; 1998 May 15–18; Boston, USA. p.197.
Siepmann M., Kirch W. Tachycardia associated with moxifloxacin. BMJ 2001; 322:23.
Kubitza D., Delesen H. Influence of oral moxifloxacin on the QTs interval of healthy volunteers. Proceedings of the 40th ICAAC6; 2000 Sep 17–20; Toronto, Canada. p.475.
Hollister A., Haverstock D., Choudhri S. Moxifloxacin has a favorable cardiovascular safety profile in patients taking concominant QTs prolonging drugs. Proceedings of the 40th ICAAC6; 2000 Sep 17–20; Toronto, Canada. p.476.
Beyer G., Hiemer-Bau M., Ziege S., Edlund C., Lode H., Nord C. Impact of moxifloxacin versus clarithromycin on normal oropharyngeal microflora. Eur J Clin Microbiol Infect Dis 2000; 19:548-50.
Edlund C., Beyer G., Hiemer-Bau M., Ziege S., Lode H., Nord C. Comparative effects of moxifloxacin and clarithromycin on normal intestinal microflora. Scand J Infect Dis 2000; 32:81-5.
Stass H., Ochmann K. No significant interaction between oral moxifloxacin (MOX) and calcium supplements (CAS) in healthy volunteers (HV). J Antimicrob Chemother 1999; 44 (Suppl A):132.
Stass H., Kubitza D. Effects of iron supplements on the oral bioavailability of moxifloxacin, a novel 8-methoxyfluoroquinolone, in humans. Clin Pharmacokinet 2001; 40 (Suppl 1):57-62.
Stass H., Boettcher M., Ochmann K. Evaluation of the influence of antacids and H3 antagonists on the absorption of moxifloxacin after oral administration of a 400 mg dose to healthy volunteers. Clin Pharmacokinet 2001; 40 (Suppl 1):39-48.
Stass H., Schuhly U., Wandel C., et al. Study to evaluate the interaction between oral moxifloxacin and sucralfate in healthy volunteers. Proceedings of the 39th ICAAC6. 1999 Sep 26–29. San Francisco. USA. p.2.
Sachse R., Stass H., Delesen H., et al. Lack of interaction between moxifloxacin and combined oral contraceptive steroids. Clin Microb Infection 1999; 5 (Suppl 3):141.
Stass H., Frey R., Kubitza D., Moller J.-G., Zuhlsdorf M. Influence of orally administered moxifloxacin (MOX) on the steady pharmacokinetics (PK) of digoxin (D) in healthy mail volunteers. J Antimicrob Chemother 1999; 44 (Suppl A):134.
Stass H., Kubitza D. Lack of pharmacokinetic interaction between moxifloxacin, a novel 8-methoxyfluoroquinolone, and theophylline. Clin Pharmacokinet 2001; 40 (Suppl 1):63-70.
Muller F., Hundt H., Muir A., et al. Study of the influence of once-daily 400 mg BAY 12-8039 (M) given once daily to healthy volunteers on PK and PD of warfarin (W). Proceedings of the 38th ICAAC6; 1998 Sep 24–27; San Diego, USA. p.4.
Синопальников А., Страчунский Л. Новые рекомендации по ведению взрослых пациентов с внебольничной пневмонией. Клин микробиол антимикроб химиотер 2001; 3(1): 54-68.