Анализ деятельности фондов обязательного медицинского страхования, оценка их роль в финансировании расходов на здравоохранение в Российской Федерации
Федеральное агентство по образованию
Экономический факультет
Кафедра финансов, денежного обращения и кредита
КУРСОВАЯ РАБОТА
Анализ деятельности фондов обязательного медицинского страхования, оценка их роль в финансировании расходов на здравоохранение в Российской Федерации
(по дисциплине «Финансы»)
Калининград 2009
Содержание
1. Основные аспекты обязательного медицинского страхования в Российской Федерации
1.1 Сущность и основные элементы обязательного медицинского страхования
1.2 Особенности обязательного медицинского страхования в России
1.3 Организация работы Федерального фонда обязательного медицинского страхования
2. Организационная структура системы обязательного медицинского страхования и особенности лечебно- профилактических учреждений
2.1 Организационная структура системы обязательного медицинского страхования и движение денежных средств
2.2 Особенности и проблемы лечебно - профилактических учреждений как основной организационной формы оказания медицинских услуг населению в современном российском здравоохранении
3. Анализ бюджета ФОМС за 2006-2007 годы и тенденций финансирования
3.1 Анализ доходов ФОМС за 2007 год
3.2 Расходы ФОМС за 2007 год
3.3 Анализ тенденций финансирования обязательного медицинского страхования
Заключение
Список использованных источников
Введение
Возникновение страховых отношений относится к глубокой древности. По дошедшим источникам - еще в античные времена, в рабовладельческом обществе были соглашения, в содержании которых просматриваются черты договора страхования. Эти соглашения относились как к недвижимому имуществу, так и к торговым и ссудным сделкам, и, прежде всего, в области морского судоходства. [4, стр. 163]
В России становление системы страховой помощи населению вследствие болезни связывается, прежде всего, с развитием в конце XIX в. земской медицины, которая дотировалась за счет казны, ассигнований губернских и уездных властей. В дореволюционной России в силу ее аграрного и очень малого периода пореформенного капиталистического развития, медицинское страхование не получило широкого распространения.
Фабричные страховые кассы начали создаваться в начале XX в. преимущественно на крупных предприятиях Санкт-Петербурга и Москвы. Закон о введении обязательного медицинского страхования работающих граждан был принят в 1912г. Государственной Думой. К 1916 г. в России уже существовали 2403 больничные кассы, насчитывавшие почти два миллиона членов. В советское время надобность в медицинском страховании отсутствовала, поскольку существовало всеобщее бесплатное медицинское обслуживание, а сфера здравоохранения полностью содержалась за счет средств государственного бюджета, государственных ведомств, министерств и социальных фондов самих предприятий.
С развитием мировой экономики, увеличением количества имущественных интересов, росло число страховых компаний, увеличивались их обороты и капиталы, их вложения в другие отрасли хозяйства. [7, стр. 12-14]
В настоящее время во всех странах с развитой рыночной экономикой не существует материальных, имущественных объектов или имущественных интересов, не защищенных страхованием. Только в нашей стране развитие страхования оказалось замороженным на семь десятилетий, главным образом из-за отсутствия имущества и имущественных интересов у большинства населения, отсутствия частной собственности. В связи с этим актуальность проблемы обязательного медицинского страхования не вызывает сомнений. Целью данной курсовой работы является анализ деятельности фондов обязательного медицинского страхования (ОМС), оценка их роль в финансировании расходов на здравоохранение в Российской Федерации.
Для достижения вышеупомянутой цели ставились конкретные задачи:
1. Рассмотрение основных аспектов ОМС в Российской Федерации: Выделение сущности и основных элементов ОМС
2. Изучение организации работы Федерального фонда обязательного медицинского страхования (ФФОМС)
3. Рассмотрение особенностей ОМС в России
4. Изучение организационной структуры системы ОМС и движения денежных средств.
5.Выявление особенности и проблем лечебно- профилактических учреждений как основной организационной формы оказания медицинских услуг населению в современном российском здравоохранении
6. Анализ тенденций финансирования обязательного медицинского страхования
7. Анализ бюджета ФФОМС за 2006-2007 годы, его доходов, расходов и особенностей
В главе 1. Данной работы будут рассмотрены основные аспекты ОМС: его сущность, основные элементы, организация работы Федерального фонда ОМС, а так же особенности ОМС в России.
Организационная структура системы ОМС и тенденции финансирования ОМС будут раскрыты в главе 2. В третьей главе будет рассмотрен и проанализирован бюджет Федерального фонда ОМС на 2007 год.
1. Основные аспекты обязательного медицинского страхования в Российской Федерации
1.1 Сущность и основные элементы обязательного медицинского страхования
В Конституции Российской Федерации и в нормах международного права закреплено право каждого человека на жизнь. С этим правом связаны другие права человека и гражданина, включая право на охрану здоровья.
Охрана здоровья граждан представляет собой совокупность различных мер государства, направленных на сохранение и укрепление физического и психического здоровья человека, поддержание его активной, долголетней жизни, предоставление ему медицинской помощи в случае утраты здоровья. Поэтому медицинская помощь рассматривается как часть общей государственной системы охраны здоровья населения. [6, стр. 11]
Право граждан на охрану здоровья гарантируется путем оказания гражданам бесплатной медицинской помощи в государственных и муниципальных учреждениях за счет средств государственного бюджета, страховых взносов, других поступлений, предусмотренных законодательством. Такую медицинскую помощь называют социальной медицинской помощью, таким образом, отделив ее от платной медицинской помощи. [4, стр. 110]
К медицинской помощи, которая оказывается названными учреждениями здравоохранения бесплатно, относятся следующие ее виды:
- первичная медико-санитарная помощь;
- скорая медицинская помощь;
- специализированная медицинская помощь;
- медико-социальная помощь гражданам, страдающим социально значимыми заболеваниями;
-медико-социальная помощь гражданам, страдающим заболеваниями, представляющими опасность для окружающих.
Первичная медико-санитарная помощь обеспечивается учреждениями муниципальной системы здравоохранения и органами санитарно-эпидемиологической службы. Учреждения здравоохранения независимо от форм собственности могут оказывать такую помощь на основе соответствующих договоров со страховыми медицинскими организациями.
Скорая медицинская помощь оказывается в случаях (при состояниях), требующих срочного медицинского вмешательства. Она необходима при несчастных случаях, отравлениях и других состояниях и заболеваниях. Осуществляется такая помощь безотлагательно создаваемой специально службой скорой помощи, а также всеми лечебно-профилактическими учреждениями независимо от территориальной, ведомственной принадлежности и формы собственности.
Специализированная медицинская помощь предоставляется гражданам при тех заболеваниях, которые требуют специальных методов диагностики и использования сложных медицинских технологий для их лечения. Данную помощь оказывают врачи соответствующего профиля в лечебно-профилактических учреждениях, имеющих соответствующее разрешение (лицензию) на право ведения такой деятельности.
Медико-социальная помощь гражданам с заболеваниями, представляющими опасность для окружающих, оказывается также бесплатно и согласно специальному перечню заболеваний, утверждаемому Правительством Российской Федерации. Некоторым категориям таких больных предоставляются льготы, например, в виде дополнительной жилой площади.
Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощью утверждается ежегодно постановлением Правительства РФ. Программа предусматривает предоставление определенных бесплатных видов помощи населению, медицинской помощи в рамках базовой программы обязательного медицинского страхования, медицинской помощи за счет средств бюджетов всех уровней, а также содержит нормативы финансовых затрат на единицу объема медицинской помощи и подушевые нормативы финансирования Программы.
В соответствии с этой Программой и методическими рекомендациями Минздравсоцразвития России и Федерального фонда обязательного медицинского страхования (далее ФФОМС) органы исполнительной власти субъектов Российской Федерации разрабатывают и утверждают свои территориальные программы. В них могут быть предусмотрены дополнительные гарантии оказания гражданам бесплатной медицинской помощи. Причем предоставление дополнительных объемов и видов медицинской помощи осуществляется за счет средств бюджетов всех уровней.
Условия и порядок предоставления медицинской помощи населению определяются Минздравсоцразвития России по согласованию с ФФОМС.
Бесплатная медицинская помощь гражданам финансируется, как отмечалось выше, за счет средств бюджетов различных уровней, обязательного медицинского страхования, других источников, не запрещенных законодательством.
За счет федерального бюджета предоставляются все виды медицинской помощи медицинскими учреждениями федерального значения согласно утверждаемому Минздравсоцразвития России перечню медицинской помощи.
За счет бюджетов субъектов Российской Федерации предоставляются: а) скорая медицинская помощь, оказываемая гражданам станциями (отделениями, пунктами) скорой медицинской помощи; б) амбулаторно-поликлиническая; в) стационарная помощь. Последние два вида помощи оказываются в специализированных диспансерах, больницах (отделениях, кабинетах) при определенных заболеваниях, например туберкулезе, психических расстройствах и расстройствах поведения, которые перечислены в Программе. Указанные виды помощи могут предоставляться также за счет бюджетов муниципальных образований.
Итак, система финансирования расходов на оказание медицинской помощи населению многоступенчата и довольно сложна. Объемы помощи, бесплатно предоставляемой гражданам субъекта Российской Федерации (региона), определяются исходя из нормативов объема лечебно-профилактической помощи на 1000 человек. Они рассчитываются отдельно по всем видам медицинской помощи.
Финансовых средств из государственного бюджета, направляемых на оказание медицинской помощи населению, в последнее время все чаще оказывается недостаточно. В целях пополнения данных финансовых ресурсов в начале 90-х годов прошлого века в России появился новый вид страхования - обязательное медицинское страхование. С введением обязательного медицинского страхования была предпринята попытка создания дополнительного источника финансирования медицинской помощи гражданам. Фактически доля расходов средств этого вида страхования значительно превышает бюджетное финансирование. Несмотря на эти попытки, в целом общие затраты на охрану здоровья населения в последние годы не увеличились. [5, стр. 210-212]
С принятием Закона РСФСР от 28 июня 1991 г. «О медицинском страховании граждан в Российской Федерации» в стране впервые было введено медицинское страхование, которое осуществляется в двух видах — обязательном и добровольном.
Обязательное медицинское страхование (ОМС) является составной частью обязательного социального страхования. Оно должно обеспечивать всем гражданам страны равные возможности в получении медицинской и лекарственной помощи, предоставляемой за счет средств ОМС в объеме и на условиях, соответствующих программам обязательного медицинского страхования.
Добровольное медицинское страхование осуществляется на основе программ добровольного медицинского страхования и обеспечивает гражданам получение дополнительных медицинских и иных услуг сверх установленных программами ОМС.
Обязательное медицинское страхование в стране является всеобщим для населения страны. Оно осуществляется за счет двух основных финансовых источников. Первый источник - это ассигнования из государственного бюджета. Они предназначены главным образом на страхование неработающих и иных категорий граждан, определяемых законом. Вторым наиболее существенным финансовым источником этого вида страхования являются страховые взносы работодателей (всех форм собственности) за своих работников, а также некоторых иных категорий граждан, самостоятельно обеспечивающих себя работой. [8, стр. 35]
Обязательное медицинское страхование осуществляется на основе договорных отношений между субъектами данного вида страхования. В качестве таких субъектов выступают:
- застрахованные граждане - работающие и неработающие;
- страхователи - работодатели, индивидуальные предприниматели и иные категории самозанятого населения, исполнительные органы субъектов РФ, местная администрация районов (городов), муниципальные органы;
- страховщики - федеральный и территориальные фонды ОМС;
- страховые медицинские организации - юридические лица, являющиеся самостоятельными хозяйствующими субъектами, с любыми предусмотренными законодательством формами собственности, обладающие необходимым для осуществления медицинского страхования уставным фондом и организующие свою деятельность в соответствии с законодательством (страховые медицинские организации не входят в систему здравоохранения);
- медицинские учреждения - лечебно-профилактические учреждения, имеющие лицензию, дающую право на оказание медицинской помощи в системе ОМС.
Цель договора обязательного медицинского страхования заключается в том, чтобы организовывать и финансировать предоставление застрахованным работающим гражданам медицинской помощи определенного объема и качества или иных услуг по программам ОМС.
Форма и содержание договора строго регламентированы (формализованы) законом. Стороны не могут ухудшить условия (положения) медицинского обеспечения, предписанные договором. Допускается только улучшение таких условий по отношению к застрахованным гражданам. Каждому российскому гражданину выдается документ - страховой медицинский полис. Его должен иметь каждый гражданин Российской Федерации на всей ее территории.
Таким образом, указанным законом о медицинском страховании определены правовые, экономические и организационные основы медицинского страхования населения страны. Цель ОМС заключается в том, чтобы гарантировать гражданам при возникновении страхового случая получение медицинской помощи за счет накопленных средств и финансировать профилактические мероприятия. Финансовые средства государственной системы обязательного медицинского страхования, как отмечалось выше, формируются за счет отчислений страхователей на ОМС.
Страхователями являются:
- за работающих граждан - их работодатели, а в некоторых случаях - лица, самостоятельно обеспечивающие себя работой;
- за неработающих граждан - исполнительные органы государственной власти (области, края, республики в составе Российской Федерации, района или города). В последние годы ПФР финансирует дополнительные платежи на ОМС неработающих пенсионеров, получающих трудовую пенсию по старости. Тем самым частично оплачиваются некоторые расходы, связанные с оказанием медицинской помощи неработающим пенсионерам.
Для реализации государственной политики в области обязательного медицинского страхования созданы специальные органы - фонды обязательного медицинского страхования. Финансовые средства таких фондов формируются за счет специальных страховых взносов, которые с 1 января 2001 г. уплачиваются страхователями в составе единого социального налога. Порядок исчисления и уплаты ЕСН установлены главой 24 Налогового кодекса Российской Федерации. [5, стр. 123-125]
1.2 Особенности обязательного медицинского страхования в России
В этом году система обязательного медицинского страхования перешла в своей истории 15-летний рубеж. Она стала реальным действующим институтом во всех регионах страны, дала возможность снизить остроту социальных проблем и оградить здравоохранение от разрушительных сил экономического кризиса середины 90-х годов, дефолта 1998 года, а также различных чрезвычайных ситуаций, которые неоднократно возникали в нашей стране в сложный период времени. Система ОМС явилась существенным источником финансирования здравоохранения, что позволило обеспечить стабильное функционирование государственных и муниципальных учреждений здравоохранения.
Однако большинство задач по дальнейшей модернизации здравоохранения и реструктуризации системы медицинской помощи, поставленные еще в 2001 году высшим политическим руководством страны, до сих пор не решены в полной мере.
Одной из главных причин такого положения дел является остающаяся неэффективность модели финансирования отечественного здравоохранения. Качество и доступность медицинских услуг продолжает снижаться, гарантии бесплатной медицинской помощи все в большей степени принимают декларативный характер. Во многом это связано с задержкой перехода нашего здравоохранения на страховые принципы работы. В достаточной степени возросшие объемы поступления в здравоохранение финансовых средств, в том числе и средств обязательного медицинского страхования, расходуются крайне неэффективно и размываются на содержание сети медицинских учреждений, уже не отвечающей требованиям времени и ожиданиям граждан.
В то же время, рассматривая итоги развития системы обязательного медицинского страхования за последние 2 года, необходимо отметить выраженную положительную динамику по всем основным направлениям ее деятельности. Особенно возрос финансовый потенциал фондов ОМС. При этом нужно вспомнить, что система ОМС вошла в 2007 год с большим грузом проблем, связанных с деятельностью ряда должностных лиц Федерального фонда ОМС и огромным дефицитом средств, необходимых на реализацию программы дополнительного лекарственного обеспечения. До 2007 года в Федеральном фонде ОМС функционировали непрозрачные механизмы финансирования при распределении дотаций, средств нормированного страхового запаса, отсутствовало эффективное взаимодействие с субъектами Российской Федерации, не было внедрено единое информационное пространство, без чего не может функционировать любая современная финансовая система.
В кратчайшие сроки удалось стабилизировать деятельность Федерального фонда ОМС и всей системы ОМС в целом благодаря решению основных задач: разрешена проблема финансового кризиса программы Дополнительного Лекарственного Обеспечения (ДЛО). В течение 2007 года ФОМС выполнил задачу по урегулированию задолженности за фактически отпущенные в 2006 году лекарственные средства, а также обеспечил финансовую стабилизацию программы в 2007 году. Совместно с субъектами РФ был налажен жесткий контроль за выпиской лекарственных средств и проведена значительная работа на законодательном уровне с целью обоснованного привлечения дополнительных объемов бюджетных ассигнований. Для установления точного объема финансовой задолженности была создана и интегрирована в систему ОМС единая информационно-аналитическая система. [18, стр.21-27]
В ФОМС была разработана и утверждена Правлением ФОМС Концепция информатизации системы ОМС на 2008-2010 годы. Реализация концепции направлена на создание единой информационной системы персонифицированного учета в системе ОМС, что позволит не только контролировать текущую деятельность, но и осуществлять стратегическое планирование ресурсов, будет способствовать увеличению доступности и повышения качества медицинской помощи. В прошлом году в рамках реализации концепции осуществлялся анализ программы дополнительного лекарственного обеспечения. В Федеральном фонде ОМС была создана уникальная информационно-аналитическая система, которая дала возможность эффективно выявить неточности при внесении сведений по рецепту в базу данных, ошибки врача, а также факты злоупотреблений при назначении лекарственных средств.[22]
В перспективе созданная информационно-аналитическая система позволит обеспечить управление всеми доходами в системе обязательного медицинского страхования, наладить персонифицированный учет оказания медицинских услуг населению, что сделает систему ОМС еще более открытой и прозрачной.
Необходимо отметить, что деятельность ФОМС направлена на решение первоочередных задач, поставленных Министерством здравоохранения и социального развития РФ для обеспечения граждан доступной медицинской помощью высокого качества на всех этапах ее оказания.
Главная проблема системы здравоохранения на современном этапе - неопределенность роли государства, прав и обязанностей врачей и пациентов. Не описан объем публичных обязательств государства по отношению к застрахованным гражданам. Именно поэтому наши сограждане, посещая лечебные учреждения, чувствуют в них себя незащищенными, страдают от поборов и засилья платных услуг.
Проект концепции развития здравоохранения до 2020 года, подготовленный Министерством здравоохранения и социального развития РФ, направлен на решение задачи выполнения государственных обязательств по оказанию населению бесплатной медицинской помощи, создания новых эффективных механизмов в деятельности системы ОМС. В соответствии с Концепцией с 2011 года предусмотрен поэтапный переход на преимущественно одноканальное финансирование системы здравоохранения через ОМС, введение персонифицированного учета в системе ОМС, оказание всех медицинских услуг на основе единых медико-экономических стандартов, повышение доступности медицинской помощи, расширение спектра услуг, оказываемых в рамках ОМС за счет внедрения лекарственного страхования, создание конкурентных условий среди ЛПУ.
В последующем предполагается постепенное включение в систему обязательного медицинского страхования расходов на приобретение дорогостоящего оборудования, бюджетных инвестиций, а также высокотехнологичной медицинской помощи.
Учитывая высокую социальную значимость и приоритетность реализации Концепции, в министерстве создан Департамент развития медицинского страхования. Необходимо отметить уже оказанную им действенную методическую помощь ФОМС, в том числе при подготовке законопроекта о бюджете Федерального фонда ОМС на 2009 и плановый период 2010-2011 годов. Продолжение совместной работы в ближайшее время будет направлено на совершенствование и динамичное развитие системы ОМС, обеспечивающей соблюдение предоставленных гражданам социальных гарантий в сфере охраны здоровья и достойное материальное положение медицинских работников.
Другой важнейшей задачей является создание персонифицированного учета в системе ОМС для осуществления текущего и стратегического планирования ресурсов. Система персонифицированного учета оказанной медицинской помощи позволит осуществлять сбор и обработку значительных массивов медико-экономической информации для анализа, прогнозирования и оптимизации расходов на медицинскую помощь населению.
Задачами персонифицированного учета являются:
- повышение общей эффективности управления системой ОМС посредством внедрения средств современного управленческого анализа;
- повышение прозрачности финансовых потоков в системе ОМС и эффективности контроля рационального использования средств системы ОМС;
- построение эффективной системы управления качеством медицинской помощи в системе ОМС;
- повышение эффективности и качества государственного планирования за счет внедрения современных средств экономико-математического и имитационного моделирования, поддержка управленческих решений.
Достижение цели эффективных преобразований в здравоохранении невозможно обеспечить также без наличия качественной и эффективной лекарственной помощи. На фоне низкого качества медицинской помощи наблюдается недостаточный уровень потребления лекарственных средств работающими гражданами и низкая культура их потребления населением, которая сводится к непрофессиональному самолечению, что приводит к повышению показателей заболеваемости, инвалидизации и смертности. Все это делает необходимым включение в Программу государственных гарантий оказания гражданам бесплатной медицинской помощи новых механизмов лекарственного обеспечения:
- перечень лекарственных средств формируется с учетом медико-экономических стандартов;
- возмещение затрат на лекарственные средства осуществляется за счет средств системы ОМС;
- установление справедливых цен на лекарственные средства и солидарных принципов финансирования;
- включение в систему лекарственного обеспечения всех категорий граждан.
Таким образом, для решения главной задачи в сфере здравоохранения - обеспечения доступности и высокого качества медицинской помощи - государству предстоит принять решение о путях совершенствования здравоохранения и системы обязательного медицинского страхования.
Система обязательного медицинского страхования должна обеспечить увеличение объемов финансирования здравоохранения в соответствии с высокими темпами роста социально-экономического развития страны, а также удовлетворение потребностей населения в получении качественных медицинских услуг. [18. Стр.27-29 ]
1.2 Организация работы Федерального фонда обязательного медицинского страхования
Федеральный фонд обязательного медицинского страхования (ФФОМС) является самостоятельным некоммерческим финансово-кредитным учреждением. Свою деятельность он осуществляет в соответствии с Конституцией Российской Федерации, федеральными конституционными законами, федеральными законами, указами и распоряжениями Президента Российской Федерации, постановлениями и распоряжениями Правительства РФ, а также утвержденным от 29 июля 1998 г. Уставом Фонда.
Основными задачами ФФОМС являются: финансовое обеспечение установленных законодательством РФ прав граждан на медицинскую помощь средств ОМС; обеспечение финансовой устойчивости системы ОМС; создание условий для выравнивания объема и повышения качества медицинской помощи, предоставляемой гражданам на территории страны в рамках базовой программы ОМС; аккумулирование финансовых средств ФФОМС для обеспечения финансовой стабильности ОМС.
Временно свободные финансовые средства ФФОМС в целях Защиты их от инфляции размешаются на банковских депозитах и могут использоваться для приобретения высоколиквидных государственных ценных бумаг. Имущество ФФОМС является федеральной собственностью и закрепляется за ним на праве оперативного управления. Фонд также вправе осуществлять приносящую доходы деятельность. Полученные от такой деятельности доходы, а также доходы от использования имущества, находящегося в оперативном управлении, и приобретенное за счет этих доходов имущество в установленном порядке поступают в распоряжение фонда и направляются для реализации его уставных задач.
Управление ФФОМС осуществляется коллегиальным органом- управлением и постоянно действующим исполнительным органом -Директором, который назначается на должность и освобождается от должности Правительством РФ. Правление ФФОМС решает многие вопросы:
- утверждает перспективные планы работы фонда; рассматривает проекты его бюджета и отчеты об исполнении;
- утверждает годовые отчеты о результатах своей деятельности; определяет направления и порядок использования доходов фонда, в том числе полученных от использования временно свободных средств и нормированного страхового запаса, а также порядок покрытия убытков;
- утверждает порядок направления финансовых средств на выравнивание финансовых условий деятельности территориальных фондов обязательного медицинского страхования в рамках базовой программы обязательного медицинского страхования, на выполнение целевых программ по оказанию медицинской помощи по обязательному медицинскому страхованию;
- рассматривает проекты базовой программы обязательного медицинского страхования и предложений о тарифе взносов на обязательное медицинское страхование и разрабатываемые фондом проекты нормативных актов по совершенствованию системы обязательного медицинского страхования;
- принимает решения о внесении в установленном порядке предложений по определению норматива средств на содержание ФФОМС, рекомендации по определению норматива средств на содержание территориальных фондов обязательного медицинского страхования и страховых медицинских организаций, о формировании ревизионной комиссии фонда.
Состав правления утверждается Правительством Российской Федерации со сроком полномочий на 3 года.
Правление возглавляет председатель, который, как и его заместители, избирается правлением ФФОМС. В состав правления входят по должности директор фонда, а также представители федеральных органов законодательной и исполнительной власти, представители страховых медицинских организаций, различных общественных объединений.
Директор осуществляет руководство текущей деятельностью фонда, несет персональную ответственность за ее результаты и подотчетен правлению фонда. Контроль над деятельностью фонда осуществляет специально созданная ревизионная комиссия. Правление ФФОМС по мере необходимости, но не реже одного раза в год, назначает аудиторскую проверку деятельности фонда, осуществляемую специализированной организацией, имеющей на это лицензию. Отчет о результатах проверки представляется в Правительство Российской Федерации.
Практическую работу осуществляет исполнительная дирекция ФФОМС, возглавляемая директором. В ее структуру входят департаменты, управления, отделы.
В зависимости от специфики и объема выполняемых работ каждое структурное подразделение осуществляет организацию работы по основным направлениям деятельности фонда.
Основными направлениями деятельности ФФОМС являются, формирование бюджета и планово-экономическая работа. Эти направления включают в себя следующее: планирование сводного бюджета и бюджетное планирование; разработка и составление смет, штатов; статистика, финансовые расчеты и экономические обоснования; методологическое обеспечение формирования бюджета. Данная деятельность осуществляется работниками отделов, входящих в состав одноименного департамента фонда.
Контрольно-ревизионная работа фонда ведется его соответствующим подразделением. Она включает в себя осуществление им функций контроля: за поступлением и использованием средств; за хозяйственной деятельностью и использованием имущества; за реализацией материалов ревизий и проверок фонда и федеральных контрольных органов и прочее. Сюда же входит аналитическая обработка информации для обеспечения контрольно-ревизионной деятельности фонда, методологическое обеспечение деятельности органов ОМС.
Другим важным направлением деятельности ФФОМС является ведение финансов, бухгалтерского учета и отчетности. Эту работу осуществляют сотрудники департамента с таким же наименованием. Они выполняют следующие функции: исполнение сметы и хозяйственных операций центрального аппарата; сводная отчетность; методология бухгалтерского учета; анализ финансового состояния исполнительных органов и оперативной отчетности фонда; инвестиционная работа и долговые операции; управление централизованным резервом и финансированием исполнительных органов фонда; автоматизированный сбор, обработка и анализ; финансовая информация.
Правовое обеспечение деятельности ФФОМС включает вопросы применения законодательства, правового обеспечения бюджетной и финансовой политики фонда; развития законодательства об этом виде страхования; систематизации нормативных актов и др.
Внедрением в систему ОМС современных электронных средств связи и обработки данных занимается специально созданное для этого структурное подразделение. В его задачу входит программное обеспечение, включая обеспечение эксплуатации прикладных программных систем и компьютерное обучение; администрирование баз данных; телекоммуникацию и локальные вычислительные сети фонда; техническое обеспечение фонда; защиту информации.
В состав дирекции ФФОМС входят также управления и отделы: организационно-кадровой работы, по связям с общественностью, международный, имущества и хозяйственной деятельности фонда и др. [5, стр. 230-235]
2. Обязательное медицинское страхование как один из источников финансирования расходов на здравоохранение
2.1 Организационная структура системы ОМС и движение денежных средств
В структуру системы ОМС в 1993 году входили 79 ТФОМС. По состоянию на 1 января 2008 года при реформировании административно-территориального состава РФ в системе ОМС функционировало 85 ТФОМС.
Одной из основных задач системы ОМС является страхование граждан. С 1994 года численность граждан, застрахованных в системе ОМС по договорам ОМС, увеличилась почти в 2 раза и составила на 01.01.2008 года 142,5 млн. человек (на 01.01.1995 года – 71,9 млн. человек). В соответствии с законодательством в системе ОМС одним из субъектов медицинского страхования являются страховые медицинские организации (далее – СМО). СМО в системе ОМС осуществляют страхование граждан, оплату счетов медицинских учреждений за оказанную медицинскую помощь, проводят экспертизу качества медицинской помощи. В 1993 году осуществляли ОМС 164 (с филиалами) СМО. Наибольшее число СМО (с филиалами) – 563 – работало в 1996 году.
Согласно изменениям в нормативной правовой базе, регламентирующей деятельность СМО в системе ОМС, в части увеличения уставного капитала страховых медицинских организаций и проведения конкурсов страховщиков на ОМС неработающего населения в субъектах Российской Федерации, число СМО (без филиалов) в период с 2003 по 2007 год соответственно уменьшилось с 284 до 142.
Медицинские учреждения, являясь субъектом медицинского страхования, осуществляют деятельность в системе ОМС по договору на предоставление лечебно-профилактической помощи (медицинских услуг) по медицинскому страхованию. Число медицинских учреждений за период с 1994 по 2007 годы увеличилось почти в 2 раза. Так в 1994 году в системе ОМС работало 4 501 медицинское учреждение, на 01.01.2008 г. - 8 121. Наибольшее число медицинских учреждений - 8 499 работало в системе ОМС в 2002 году.
В системе ОМС медицинскую помощь оказывают медицинские учреждения любой формы собственности. Медицинские учреждения иных форм собственности в системе ОМС представлены учреждениями здравоохранения, подведомственными ФМБА (в 2007 году - 78) и ОАО РЖД (в 2007 году – 246).
Источники поступления денежных средств представлены на Рис. 1
Р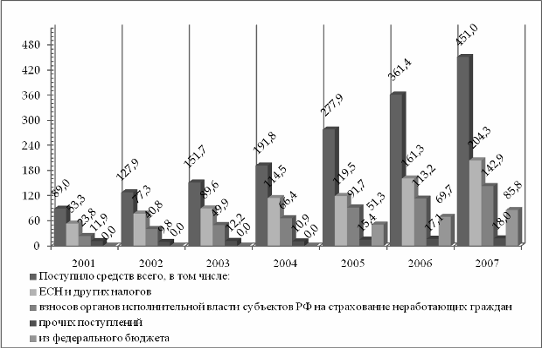
исунок
1. Источники
поступления денежных средств.
Обеспечение финансовой устойчивости системы ОМС является одной из основных задач ФОМС, предусмотренных Уставом Федерального фонда обязательного медицинского страхования. С целью выполнения указанной задачи ФОМС осуществляет выравнивание финансовых условий деятельности ТФОМС в рамках базовой программы ОМС. [16, стр.15-17]
Важным фактором обеспечения финансовой устойчивости системы ОМС является создание нормативно-методической базы, определяющей порядок и условия направления ФОМС финансовых средств в ТФОМС на указанные цели. Во исполнение Закона о бюджете ФОМС в бюджеты ТФОМС ежемесячно направляются средства на выполнение территориальных программ в рамках базовой программы ОМС.
Так в 2007 году из бюджета ФОМС в бюджеты ТФОМС направлено 43,5 млрд. рублей, что составило 9,8 % в общей сумме доходов ТФОМС за 2007 год. [9, стр. 63- 69]
Объемы средств, перечисленные ФОМС в ТФОМС в виде субсидий на выравнивание условий проведения ОМС, составили 15,9 % (с учетом средств на ДЛО в рамках базовой программы) в среднем по Российской Федерации к доходам ТФОМС. Доля поступлений налогов и страховых взносов в ТФОМС (с учетом субвенций и дотаций ФОМС) по федеральным округам представлена в Таблице 1.
Таблица 1. Доля поступлений налогов и страховых взносов в ТФОМС (с учетом субвенций и дотаций ФОМС) по федеральным округам январь- декабрь 2007
|
Федеральный округ |
Доля поступлений налогов и страховых взносов в ТФОМС (%) |
||
|
налоговые поступления |
взносы на ОМС |
||
|
ФОМС |
ТФОМС |
||
|
1 |
2 |
3 |
4 |
|
Российская Федерация |
15,9 |
40,5 |
43,7 |
|
Центральный федеральный округ |
11,7 |
49,4 |
38,9 |
|
Северо-Западный федеральный округ |
12,6 |
45,8 |
41,6 |
|
Южный федеральный округ |
23,6 |
27,0 |
49,5 |
|
Приволжский федеральный округ |
15,9 |
35,1 |
49,0 |
|
Уральский федеральный округ |
9,6 |
46,3 |
44,1 |
|
Сибирский федеральный округ |
22,1 |
35,2 |
42,7 |
|
Дальневосточный федеральный округ |
22,4 |
35,7 |
41,9 |
|
Байконур |
26,7 |
35,5 |
37,8 |
В целях создания единого механизма реализации конституционных прав граждан Российской Федерации на получение бесплатной медицинской помощи за счет средств бюджетов всех уровней и средств ОМС Правительство РФ утверждает Программу государственных гарантий оказания гражданам РФ бесплатной медицинской помощи на очередной год, которая определяет объемы предоставляемой медицинской помощи и необходимые финансовые ресурсы для их обеспечения.
Территориальная программа ОМС является составной частью территориальной программы государственных гарантий оказания гражданам субъекта Российской Федерации бесплатной медицинской помощи.
Основным принципом формирования территориальной Программы госгарантий является сбалансированность структуры, объемов медицинской помощи и необходимых для их реализации финансовых средств. В 2007 году территориальные программы госгарантий были сформированы во всех 86 субъектах Российской Федерации и в г. Байконуре. По данным отчетных форм № 62 за 2007 год дефицит территориальных программ ОМС сложился в 58 регионах в объеме 29,2 млрд. руб., что составляет 9,1 % от расчетной стоимости. В 2007 расходы на реализацию Программы государственных гарантий из всех источников финансирования составили 897,3 млрд.рублей, из которых 36,6% составили средства обязательного медицинского страхования. [11, стр. 57- 60]
Необходимо отметить, что с 2007 года в 19 субъектах Российской Федерации реализовывался пилотный проект по одноканальному финансированию медицинских учреждений преимущественно через систему обязательного медицинского страхования. Пилотный проект дал возможность отработать новую модель финансирования здравоохранения в зависимости от исполнения медико-экономических стандартов лечения. Они являются основой для конкретизации государственных гарантий по видам, объемам, порядку и условиям оказания медицинской помощь. Стандарты должны включать современные медицинские технологии, учитывать обоснованный минимальный необходимый уровень финансирования государственных гарантий оказания бесплатной медицинской помощи и материально-технического обеспечения медицинских учреждений. В приоритетном порядке разрабатываются стандарты лечения наиболее распространенных заболеваний, наносящих наибольший ущерб здоровью населения. [19, стр. 16-17]
Реализация новой модели финансирования здравоохранения позволит наиболее рационально управлять расходами в системе ОМС и перейти на оплату непосредственно медицинской помощи, а не содержания коечного фонда в соответствии с принципом «деньги следуют за пациентом». Дальнейшее развитие системы ОМС должно сопровождаться увеличением тарифов на оплату медицинской помощи, способных покрывать реальные затраты медицинских учреждений. Необходим законодательно установленный минимальный подушевой норматив территориальной программы ОМС. При этом необходимо обеспечить включение в структуру тарифа на медицинскую помощь за счет ОМС всех затрат лечебного учреждения, группировку расходных обязательств осуществлять на уровне территориальных фондов ОМС. Это позволит открыть путь в систему ОМС негосударственным учреждениям здравоохранения, создаст условия для конкуренции и повышения качества медицинской помощи. [22]
2.2 Особенности и проблемы лечебно - профилактических учреждений как основной организационной формы оказания медицинских услуг населению в современном российском здравоохранении
Основными факторами, влияющими на преобладание именно данной формы, являются: традиционность использования, оптимальность данной конструкции с ограниченным объемом прав, необходимым лишь для материально-технического обеспечения деятельности, баланс интересов собственника (государства) и организации, обуславливаемый четкостью и, в определенной мере, прозрачностью механизма финансирования [12, стр. 10].
Основными законодательными актами, регламентирующими деятельность учреждений, являются Гражданский кодекс РФ (ГК РФ), Федеральный закон от 12.01.1996 № 7-ФЗ «О некоммерческих организациях» (Закон № 7-ФЗ), применительно к бюджетным учреждениям - также Бюджетный кодекс РФ (БК РФ).
Государственные и муниципальные лечебно-профилактические учреждения являются бюджетными учреждениями, т.е. организациями, созданными органами государственной власти РФ, органами государственной власти субъектов РФ, органами местного самоуправления для осуществления управленческих, социально-культурных, научно-технических или иных функций некоммерческого характера, деятельность которых финансируется из соответствующего бюджета или бюджета государственного внебюджетного фонда на основе сметы доходов и расходов (ст. 161 БК РФ).
Государственные или муниципальные учреждения здравоохранения фактически выполняют общественный заказ: государство или муниципалитет обеспечивает учреждение необходимыми средствами, которые направляются на достижение строго определенных некоммерческих социальных целей.
Практика функционирования государственных (муниципальных) учреждений, в том числе в сфере здравоохранения, показывает, что существует ряд вопросов экономического, правого, организационного характера, решение которых необходимо для совершенствования организации оказания медицинской помощи и эффективности использования имеющихся в здравоохранении ресурсов.
Зависимость государственных (муниципальных) учреждений здравоохранения от адекватного финансирования из бюджета соответствующего уровня.
Вопрос не столько в количестве и своевременности поступления бюджетных ассигнований, выделяемых учреждениям здравоохранения, сколько в особенностях самого механизма сметного финансирования.
В целом для бюджетной сферы характерно наличие дефицита выделения средств, которое обусловлено рядом факторов политического, экономического, правового характера. Но и само нахождение здравоохранения на бюджетном содержании по смете является высокозатратным. Емкость потребления пределов не имеет. Сколько бы средств ни было ассигновано на развитие здравоохранения, все они будут освоены [20, стр. 23-24].
Сметный порядок финансирования не способствовал внедрению новых экономических механизмов и более эффективному использованию имеющихся ресурсов. Многими авторами отмечаются негативные последствия существовавшего порядка финансирования отрасли:
«Пустующие годами площади, неэффективно используемые расходные материалы, дорогостоящее оборудование, разделяемое по ведомственному признаку и эксплуатирующееся исключительно неэффективно. Нерегулярность поступления бюджетных средств в условиях централизованного распределения, недофинансирования в рамках принятых бюджетов последних лет..»[10, стр.13].
«Существовавшее ранее централизованное обеспечение ресурсами, отсутствие механизмов внутреннего накопления основных фондов вступили в противоречие с рыночными принципами формирования бюджетов и бюджетными ограничениями в учреждениях здравоохранения. В этих условиях лечебные учреждения столкнулись с острейшим дефицитом денежных средств и других экономических ресурсов, что неизбежно привело к спаду деятельности ЛПУ как хозяйствующего субъекта» [21, стр. 18].
Все вышесказанное, в конечном счете, приводит к снижению качества и доступности медицинских услуг, разрушению материально-технических фондов, недостатку медицинского персонала и другим негативным последствиям.
Оказание платных медицинских услуг лечебно-профилактическими учреждениями осуществляется в рамках Гражданского и Бюджетного кодексов в соответствии с постановлением Правительства РФ от 13.01.1996 № 27 «Об утверждении правил предоставления платных медицинских услуг населению».
Вопрос о конституционности указанного постановления был вынесен на рассмотрение Верховного Суда Российской Федерации. Суд сформулировал позицию, согласно которой законодательство Российской Федерации не запрещает государственным и муниципальным учреждениям здравоохранения оказывать платные медицинские услуги.
В соответствии с общими принципами деятельности государства, закрепленными в Конституции, именно частные медицинские организации, а не оказывающие платные медицинские услуги государственные и муниципальные лечебно-профилактические учреждения должны составлять основу частной системы здравоохранения [17, стр. 7].
При оказании государственными и муниципальными учреждениями здравоохранения платных медицинских услуг данные учреждения выполняют функции частных медицинских организаций. Практика оказания платных медицинских услуг бюджетными учреждениями подрывает финансовую основу рынка частных медицинских услуг, формируя условия неравной конкуренции для частных медицинских организаций.
Основными преимуществами, позволяющими государственным (муниципальным) учреждениям оказывать около 40% (а вместе с теневым сектором 70%) объема платных медицинских услуг, являются:
- смешанное финансирование из бюджетов соответствующих уровней, системы ОМС и доходов от коммерческой деятельности;
- государственные ЛПУ вкладывают собственные средства в ремонт помещений, материалы и оборудование в весьма ограниченном объеме. В основном это делается за счет средств бюджета. По этой причине государственные и ведомственные учреждения легко побеждают в ценовой конкуренции, занимая весь низ и почти всю середину среднеценового сегмента рынка платных услуг [13, стр. 44].
Согласно ст. 256 Налогового кодекса РФ не подлежит амортизации имущество бюджетных организаций, за исключением имущества, приобретенного и используемого для осуществления предпринимательской деятельности. Т.е. цены на платные медицинские услуги, оказываемые с использованием оборудования, приобретенного на бюджетные средства, формируются без учета амортизационных начислений, в то время как частные медицинские организации должны оценивать те же услуги по полной стоимости [10, стр. 32].
Уже многие больницы и медицинские учреждения фактически уклоняются от выполнения своей основной миссии - оказания бесплатных услуг населению и стремятся работать на платной основе как предприятия. По данным социологического исследования фонда И ИДЕМ, объем личных средств, затрачиваемых населением России на медицинские нужды, составляет около 600 млн долларов в год, что равно почти половине всех средств федерального бюджета, выделяемых на здравоохранение (около 32 млрд руб., 2004 г.). Естественно, что медицинские учреждения, оказывающие платные услуги, не хотят терять и бюджетное финансирование, что препятствует сокращению излишних мощностей [10, стр.35].
Сложившаяся ситуация, с одной стороны, препятствует развитию в Российской Федерации частной системы здравоохранения, с другой - оказание платных медицинских услуг государственными и муниципальными лечебно-профилактическими учреждениями нередко приводит к сокращению объема медицинских услуг, оказываемых данными учреждениями бесплатно в рамках реализации Программы государственных гарантий.
Многие авторы признают, что наделение государственных и муниципальных учреждений здравоохранения правом на оказание платных медицинских услуг является вынужденной мерой, не соответствующей основному правовому статусу данных учреждений, и обусловленной современным состоянием российского здравоохранения.
Помимо самого факта оказания государственными (муниципальными) учреждениями здравоохранения платных медицинских услуг осуществление приносящей доход (предпринимательской) деятельности имеет ряд противоречивых моментов, связанных с неурегулированностью отношений государственных (муниципальных) учреждений и их учредителей.
Доходы, полученные учреждением в результате осуществления им приносящей доходы деятельности, а также приобретенное за счет этих доходов имущество поступает в самостоятельное распоряжение учреждения и учитывается им на отдельном балансе. На такие доходы не распространяется режим имущества, закрепленного за учреждением собственником на праве оперативного управления, и такое имущество не может быть изъято у учреждения без его согласия.
Согласно постановлению пленума ВАС РФ от 25.02.1998 № 8 «О некоторых вопросах практики разрешения споров, связанных с защитой права собственности» п. 10, статье 298 ГК РФ государственные и муниципальные учреждения вправе самостоятельно распоряжаться доходами, полученными от разрешенной собственником предпринимательской деятельности, и приобретенным на эти доходы имуществом в случае, если доходы и имущество учитываются на отдельном балансе и не могут быть изъяты у учреждений по решениям комитетов по управлению имуществом или других государственных и муниципальных органов, в том числе и в тех случаях, когда они используются не по целевому назначению.
В действующем законодательстве появляется особое вещное право учреждения на определенные виды имущества, которое возникает лишь в исключительных, прямо предусмотренных законом случаях, - право самостоятельного распоряжения имуществом [3].
В настоящее время среди отечественных правоведов имеются серьезные разногласия относительно оценки правового статуса имущества учреждения, на которое по смыслу закона следует распространить режим права самостоятельного распоряжения:
- сторонники первой точки зрения считают, что учреждения обладают лишь правом оперативного управления в отношении имущества, закрепленного за ними сособственниками, равно как и в отношении имущества, приобретенного за счет разрешенной предпринимательской деятельности;
- приверженцы второй точки зрения полагают, что введенное законодателем право учреждения на самостоятельное распоряжение имуществом по своему содержанию наиболее близко к праву хозяйственного ведения;
- суть третьей точки зрения: законодатель, введя в юридический обиход право самостоятельного распоряжения имуществом и не раскрыв его содержания, фактически признал право собственности учреждения на данный вид имущества;
- согласно четвертой точке зрения право учреждения на самостоятельное распоряжение доходами и имуществом, полученными от предпринимательской и иной деятельности, рассматривается в качестве особого вещного права.
В настоящее время суды стоят на позиции, согласно которой учреждение по своим обязательствам должно отвечать как денежными средствами, выделенными собственником по смете, так и полученными от осуществления приносящей доходы деятельности, а также иным приобретенным от приносящей доходы деятельности имуществом, и только в случае их отсутствия сам собственник (учредитель) привлекается к субсидиарной ответственности (постановление ВАС РФ № 4013/00 от 26 сентября 2000 г., постановления президиума ВАС РФ от 29 мая 2001 г. № 1184/01; от 14 августа 2001 г. № 9055/00).
Взыскания по долгам, образовавшимся из-за недостатка бюджетного финансирования или средств ОМС, суды часто обращают на доходы медицинских учреждений за оказание платных услуг. Это подрывает стимулы к развитию официальных платных услуг и толкает учреждения на путь теневой оплаты [2].
Также субсидиарная ответственность собственника лишает учреждение стимулов к рациональному использованию выделяемых средств, что, в свою очередь, влечет за собой необходимость жесткого контроля собственника за обязательствами учреждения. В первую очередь, контроля со стороны собственника за собственным имуществом. На практике - избыточный контроль финансово-хозяйственной деятельности учреждений при часто формальном контроле содержательной стороны их деятельности [12, стр. 20].
При оказании платных медицинских услуг государственные (муниципальные) учреждения здравоохранения не в состоянии использовать возможности, имеющиеся у частных организаций при осуществлении предпринимательской деятельности. В соответствии со ст. 161 БК РФ бюджетные учреждения не имеют права получать кредиты у кредитных организаций и других физических и юридических лиц, что вызвано наличием субсидиарной ответственности собственника по обязательствам учреждения. Однако медицинские учреждения расширяют свою предпринимательскую деятельность, что трудно осуществить без использования заемных средств. Ф.Н.Кадыров указал на возможное решение данной проблемы: законодательно закрепить в качестве обеспечения кредита имущество, приобретенное бюджетным учреждением за счет предпринимательской деятельности, которое в соответствии со ст. 298 ГК РФ должно отражаться на отдельном балансе [13, стр. 38].
Существующие неопределенности и противоречия в практике функционирования государственных (муниципальных) учреждений здравоохранения должны быть приняты во внимание при проведении реформ, затрагивающих изменение организационно-правового статуса организаций, оказывающих медицинскую помощь населению.
При разработке законопроектов, регламентирующих деятельность новых организационно-правовых форм юридических лиц, вводимых в гражданский оборот, необходима детальная проработка множества аспектов политического, правового, социального, экономического и организационного характера, включая четкое определение характера вещного права на имущество; механизма присвоения имущества при создании организации; объема полномочий организаций по владению, пользованию и распоряжению средствами, получаемыми из разных источников; характера ответственности организации и ее учредителей за «хозяйское» использование имущества; возможности и порядка одновременного оказания бесплатных и платных для населения услуг; формы контроля со стороны учредителя, государственных надзорных органов, общественности. [15, стр. 54]
3. Анализ Бюджета ФОМС за 2006-2007 годы
3.1 Анализ доходов ФОМС за 2007 год
В соответствии с Федеральным законом « О бюджете Федерального фонда обязательного медицинского страхования на 2007 год» утвержден бюджет Федерального фонда обязательного медицинского страхования (далее - Фонд) на 2007 год по доходам в сумме 154 736 501,1 тыс. рублей, по расходам в сумме 172 423 480,5 тыс. рублей.
Установлены источники финансирования дефицита бюджета Фонда на 2007 год согласно Таблице 2.
Таблица 2. Источники финансирования дефицита
Бюджета Фонда на 2007 год
|
Наименование источника финансирования дефицита бюджета Федерального фонда обязательного медицинского страхования |
Размер средств (тыс. рублей) |
|
Остатки средств бюджетов |
0,0 |
|
Увеличение остатков средств бюджетов |
-70000, 0 |
|
Увеличение прочих остатков денежных средств бюджета Федерального фонда обязательного медицинского страхования |
-70000, 0 |
|
Уменьшение остатков средств бюджетов |
0,0 |
|
Уменьшение прочих остатков денежных средств бюджета Федерального фонда обязательного медицинского страхования |
0,0 |
Установлено, что доходы бюджета Фонда на 2007 год формировались за счет следующих источников:
1) налогов, подлежащих зачислению в бюджет Фонда в соответствии с законодательством Российской Федерации;
2) сумм недоимки, пеней и иных финансовых санкций по взносам в Фонд, подлежащих зачислению в бюджет Фонда в соответствии с законодательством Российской Федерации;
3) средств федерального бюджета, передаваемых в бюджет Фонда в соответствии с законодательством РФ, в размере, установленном Федеральным законом "О федеральном бюджете на 2007 год", на:
а) обязательное медицинское страхование неработающего населения (детей);
б) проведение пилотного проекта в субъектах Российской Федерации, направленного на повышение качества услуг в сфере здравоохранения;
в) дополнительную диспансеризацию работающих граждан;
г) финансовое обеспечение государственного задания на оказание дополнительной медицинской помощи;
д) оказание государственной социальной помощи отдельным категориям граждан по обеспечению лекарственными средствами;
4) прочих доходов, подлежащих зачислению в бюджет Фонда в соответствии с законодательством Российской Федерации. [1.стр. 24-26]
Доходы бюджета Фонда приведены в Таблице 3.
Таблица 3. Доходы бюджета Фонда
|
Наименование дохода |
Сумма (тыс. рублей) |
|
Налоги и взносы на социальные нужды |
68 004 018,5 |
|
Единый социальный налог |
68 004 018,5 |
|
Единый социальный налог, зачисляемый в Федеральный фонд ОМС |
68 004 018,5 |
|
Задолженность и перерасчеты по отмененным налогам, сборам и иным обязательным платежам |
46 948,1 |
|
Недоимка, пени и штрафы по страховым взносам |
46 948,1 |
|
Недоимка, пени и штрафы по взносам в Федеральный фонд обязательного медицинского страхования |
46 948,1 |
|
Налоги на совокупный доход |
732 366,0 |
|
Единый налог, взимаемый в связи с применением упрощенной системы налогообложения |
420 446,2 |
|
Единый налог на вмененный доход на отдельные виды деятельности |
309 195,3 |
|
Единый сельскохозяйственный налог |
2 724,5 |
|
Прочие неналоговые доходы |
102 596,4 |
|
Прочие неналоговые поступления в Федеральный ФОМС |
102 596,4 |
|
Доходы бюджетов государственных внебюджетных фондов от возврата остатков субсидий и субвенций прошлых лет |
3 278,4 |
|
Доходы бюджета Федерального фонда ОМС от возврата остатков субсидий и субвенций прошлых лет |
3 278,4 |
|
Средства федерального бюджета, передаваемые бюджету Федерального фонда ОМС |
85 847 293,7 |
|
Средства федерального бюджета, передаваемые бюджету ФФОМС на оказание отдельным категориям граждан государственной социальной помощи по обеспечению лекарственными средствами |
56 900 250,5 |
|
Средства федерального бюджета передаваемые бюджету Федерального фонда ОМС проведение диспансеризации находящихся в стационарных учреждениях детей- сирот и детей, оставшихся без попечения родителей |
290 600,0 |
|
Средства федерального бюджета, передаваемые бюджету Федерального фонда обязательного медицинского страхования на проведение пилотного проекта в субъектах Российской Федерации, направленного на повышение качества услуг в сфере здравоохранения |
4 000 000,0 |
|
Средства федерального бюджета, передаваемые бюджету Федерального фонда обязательного медицинского страхования на обязательное медицинское страхование неработающего населения (детей) |
3 402 600,0 |
|
Средства федерального бюджета, передаваемые бюджету Ф ФОМС на денежные выплаты участковым терапевтам, участковым педиатрам, врачам общей практики (семейным врачам), медицинским сестрам соответствующих врачей, подлежащим включению в Федеральный регистр медицинских работников |
17 253 843,2 |
|
Средства федерального бюджета, передаваемые бюджету ФФОМС на проведение дополнительной диспансеризации работающих граждан |
4 000 000,0 |
|
Доходы, всего |
154 736 501,1 |
В течение 2007 года ФОМС выполнил задачу по урегулированию задолженности за фактически отпущенные в 2006 году лекарственные средства, а также обеспечил финансовую стабилизацию программы в 2007 году. Совместно с субъектами РФ ими был налажен жесткий контроль за выпиской лекарственных средств и проведена значительная работа на законодательном уровне с целью обоснованного привлечения дополнительных объемов бюджетных ассигнований. Для установления точного объема финансовой задолженности была создана и интегрирована в систему ОМС единая информационно-аналитическая система.
В результате к декабрю 2007 года ФОМС смог обеспечить расчеты с субъектами Российской Федерации за фактически отпущенные в 2006 году лекарственные средства отдельным категориям граждан в полном объеме (74,7 млрд. рублей). Значительное содействие при этом, конечно, было оказано Правительством Российской Федерации и руководством Министерства здравоохранения и социального развития Российской Федерации.
Благодаря принятым мерам по укреплению финансовой дисциплины в системе ДЛО совокупная стоимость по выписанным и фактически отпущенным в 2007 году лекарственным средствам уменьшилась на 24 млрд. рублей и составила 50,7 млрд. рублей. При этом основные параметры и источники финансовых ресурсов, необходимых для завершения расчетов за отпущенные лекарственные средства, были определены заблаговременно, на уровне Федерального закона от 21.07.2007 «О бюджете Федерального фонда обязательного медицинского страхования на 2008 год и на плановый период 2009 и 2010 годов».
Таким образом, в 2008 году расчеты осуществлялись уже в плановом режиме, и к середине июня они также завершены в полном объеме.
Так же обеспечена предельная прозрачность системы ОМС - при распределении средств в регионы больше не принимаются субъективные решения, все финансирование осуществляется в строгом соответствии с федеральными законами, Постановлениями Правительства РФ. Еще один шаг в повышении прозрачности системы ОМС закреплен в Постановлении Правительства Российской Федерации от 14.07.2008 г. № 515 «О порядке использования в 2008 году Федеральным фондом обязательного медицинского страхования средств нормированного страхового запаса», в котором указаны четкие критерии распределения этих денег. ФОМС построил конструктивные и благожелательные взаимоотношения с субъектами Российской Федерации, наладил эффективное взаимодействие с руководителями регионов, обеспечивая растущий уровень финансирования территориальных программ ОМС в субъектах РФ. В 2007 году доходы ФФОМС составили 154 736 501,1 млрд. рублей, что на 27% выше по сравнению с доходами фондов в 2006 г.
В 2007 году в Федеральном фонде ОМС возобновлена деятельность Межрегионального Координационного Совета по организации защиты прав граждан в системе ОМС.
Федеральным фондом ОМС был восстановлен уровень методического руководства системой ОМС на уровне субъектов Российской Федерации. В феврале прошлого года принят приказ ФОМС № 31 «Об утверждении положения о Совете исполнительных директоров фондов обязательного медицинского страхования», и в настоящее время Совет исполнительных директоров фондов ОМС является эффективно функционирующим консультативно-совещательным органом, коллегиально решающим вопросы по реализации государственной политики в области ОМС.
Большинство решений и предложений Совета исполнительных директоров фондов ОМС нашли свое воплощение в виде реальных мероприятий, продемонстрировав тем самым высокую значимость этого коллегиального органа для системы ОМС, ее дальнейшего развития и совершенствования. [5, стр. 76-78]
3.2 Анализ Расходов ФФОМС за 2007 год
В бюджете ФФОМС на 2007 год установлен общий объем средств Фонда, направляемых в 2007 году в бюджеты территориальных фондов обязательного медицинского страхования на выполнение территориальных программ обязательного медицинского страхования в рамках базовой программы обязательного медицинского страхования, в сумме 108 726 219,0 тыс. рублей, из них размер субсидий на выполнение территориальных программ обязательного медицинского страхования в рамках базовой программы обязательного медицинского страхования в сумме 41 823 300,0 тыс. рублей и объем средств из федерального бюджета на оказание государственной социальной помощи отдельным категориям граждан по обеспечению лекарственными средствами в сумме 66 902 919,0 тыс. рублей, в том числе на завершение расчетов за фактически отпущенные лекарственные средства в 2006 году отдельным категориям граждан 32 002 668,5 тыс. рублей. Расходы Фонда в 2007 году составили 172 423 480,5 тыс. рублей. [1] Структура расходов представлена в Таблице 4.
Таблица 4. Структура расходов Бюджета ФФОМС на 2007 год
|
Наименование |
Сумма (тыс. рублей) |
|
Другие общегосударственные вопросы |
149 654,2 |
|
Руководство и управление в сфере установленных функций |
149 654,2 |
|
Аппараты органов управления государственных внебюджетных фондов |
149 654,2 |
|
Международные отношения и международное сотрудничество |
300,0 |
|
Обязательное медицинское страхование |
172273826,3 |
|
Международные культурные, научные и информационные связи |
300,0 |
|
Переподготовка и повышение квалификации |
8 200,0 |
|
Переподготовка и повышение квалификации кадров |
8 200,0 |
|
Другие вопросы в области культуры, кинематографии, средств массовой информации |
7 878,1 |
|
Выполнение других обязательств государства |
7 878,1 |
|
Здравоохранение и спорт |
172 257 448,2 |
|
Здравоохранение |
172 250 998,2 |
|
Субсидии на выполнение территориальных программ ОМС в рамках базовой программы ОМС |
41 823 300,0 |
|
Средства ФФОМС, передаваемые бюджету Фонда социального страхования РФ на оказание работающим гражданам первичной медико-санитарной помощи, оплату медицинской помощи женщинам в период беременности, родов и в послеродовом периоде, а также диспансерного наблюдения ребенка в течение первого года жизни |
18 697 943,3 |
|
Информатика |
70 200,0 |
|
Трансферты, передаваемые ФФОМС |
99 072 917,4 |
|
Субсидии бюджетам территориальных фондов ОМС на дополнительную оплату амбулаторно-поликлинической помощи, оказанной неработающим пенсионерам в рамках территориальной программы обязательного медицинского страхования |
619 720,3 |
|
Оказание государственной социальной помощи отдельным категориям граждан по обеспечению лекарственными средствами |
66 902 919,0 |
|
Субсидии бюджетам территориальных фондов ОМС на проведение дополнительной диспансеризации работающих граждан |
4 393 384,5 |
|
Субвенции бюджетам территориальных фондов ОМС на финансовое обеспечение государственного задания в соответствии с программой государственных гарантий оказания гражданам РФ бесплатной медицинской помощи на оказание учреждениями здравоохранения муниципальных образований, оказывающими первичную медико- санитарную помощь (при их отсутствии - соответствующими учреждениями здравоохранения субъекта РФ), дополнительной медицинской помощи, оказываемой врачами- терапевтами участковыми, врачами- педиатрами участковыми, врачами общей практики (семейными врачами), медицинскими сестрами участковыми врачей- терапевтов участковых, врачей-педиатров участковых, медицинскими сестрами врачей общей практики |
18 029 413,6 |
|
Субсидии, передаваемые территориальным фондам ОМС на проведение пилотного проекта, направленного на повышение качества услуг в сфере здравоохранения |
5 434 280,0 |
|
Субсидии бюджетам территориальных фондов ОМС на ОМС неработающего населения (детей) |
3 402 600,0 |
|
Субвенции бюджетам территориальных фондов ОМС на проведение диспансеризации находящихся в стационарных учреждениях детей-сирот и детей, оставшихся без попечения родителей |
290 600,0 |
|
Прикладные научные исследования в области здравоохранения и спорта |
6 450,0 |
|
Выполнение научно-исследовательских и опытно- конструкторских работ по государственным контрактам |
6 450,0 |
|
Расходы, всего |
172 423 480,5 |
Остатки средств на 1 января 2007 года, образовавшиеся в бюджете Фонда в результате их неполного использования в 2006 году направлены в бюджет Фонда социального страхования Российской Федерации на завершение расчетов в первом квартале 2007 года по заключенным в 2006 году договорам на оплату услуг по дополнительной диспансеризации работающих граждан и оказанной им первичной медико-санитарной помощи, а также на оплату государственным и муниципальным учреждениям здравоохранения услуг по медицинской помощи, оказанной указанными учреждениями женщинам в период беременности и родов, в случае отсутствия средств на указанные цели в бюджете Фонда социального страхования Российской Федерации.
Фонд в 2007 году направил средства в сумме 290 600,0 тыс. рублей, выделенные из федерального бюджета, на проведение диспансеризации находящихся в стационарных учреждениях детей-сирот и детей, оставшихся без попечения родителей.
Фонд в 2007 году осуществляет финансирование проведения в субъектах РФ пилотного проекта, направленного на повышение качества услуг в сфере здравоохранения с ориентацией на конечный результат с поэтапным переходом на преимущественно одноканальное финансирование за счет средств в сумме 4 000 000,0 тыс. рублей, перечисляемых из федерального бюджета, и остатков средств на 1 января 2007 года в сумме 1 434 280,0 тыс. рублей, образовавшихся в бюджетах Фонда и территориальных фондов обязательного медицинского страхования в результате неполного использования ассигнований на дополнительную оплату амбулаторно-поликлинической помощи, оказанной неработающим пенсионерам в рамках территориальных программ обязательного медицинского страхования, после завершения в первом квартале 2007 года расчетов по дополнительной оплате амбулаторно-поликлинической помощи, оказанной неработающим пенсионерам в 2006 году.
В Бюджете Фонда на 2007 год Установлено, что Фонд в 2007 году направляет в бюджет Фонда социального страхования Российской Федерации денежные средства в сумме 18 697 943,3 тыс. рублей на дополнительную оплату первичной медико-санитарной помощи, оказанной амбулаторно-поликлиническими учреждениями работающим гражданам в рамках территориальной программы обязательного медицинского страхования, а также на оплату государственным и муниципальным учреждениям здравоохранения (а при их отсутствии - медицинским организациям, в которых в установленном законодательством Российской Федерации порядке размещен государственный и (или) муниципальный заказ) услуг по медицинской помощи, оказанной женщинам в период беременности, родов и в послеродовом периоде, а также диспансерного наблюдения ребенка в течение первого года жизни на основании документов, формы которых утверждаются федеральным органом исполнительной власти, осуществляющим функции по выработке государственной политики и нормативно-правовому регулированию в сфере здравоохранения и социального развития.
Задача повышения качества и доступности медицинской помощи во всем мире признана одной из важнейших проблем. Решение этой задачи в России предполагало существенную модернизацию здравоохранения, в первую очередь путем реализации мероприятий приоритетного национального проекта «Здоровье».
Финансирование приоритетного национального проекта «Здоровье» в 2007 году осуществлялось через систему ОМС в объеме 41,1 млрд. руб.
Основными направлениями реализации приоритетного национального проекта являются:
1. Финансовое обеспечение дополнительных денежных выплат медицинским работникам первичного звена, т.е. финансовое обеспечение расходов и учета средств на выполнение государственного задания по оказанию дополнительной медицинской помощи врачами-терапевтами участковыми, врачами-педиатрами участковыми, врачами общей практики (семейными врачами), медицинскими сестрами участковыми врачей-терапевтов участковых, медицинскими сестрами участковыми врачей-педиатров участковых, медицинскими сестрами врачей общей практики (семейных врачей).
Из бюджета ФОМС в ТФОМС перечислено на указанные цели 18,0 млрд. рублей. По данным ТФОМС, в осуществлении государственного задания по оказанию первичной медико-санитарной помощи в 2007 году участвовали 5145 медицинских учреждений, врачей – 71,4 тыс.человек, медицинских сестер – 82,7 тыс. человек.
2. Проведение дополнительной диспансеризации граждан, работающих в государственных и муниципальных учреждениях образования, здравоохранения, социальной защиты, культуры, физической культуры и спорта и в научно-исследовательских учреждениях. Из бюджета ФОМС в ТФОМС перечислено на указанные цели 4,4 млрд. рублей.
По данным мониторинга, осуществляемого ФОМС, дополнительную диспансеризацию работников бюджетной сферы в 2007 году проводили 3 168 учреждений здравоохранения.
Численность граждан, прошедших диспансеризацию в 2007 году, составляет 4 609 749 человек. Среди граждан, прошедших дополнительную диспансеризацию в 2007 году, 68,9 % – это городские жители, 31,1 % – сельские. Следует отметить, что из числа работников бюджетной сферы, прошедших дополнительную диспансеризацию, 4,1 % граждан осмотрены выездными бригадами.
Структура контингента граждан, прошедших диспансеризацию, представлена работниками:
- сферы образования (51,6 %);
- здравоохранения (35,5%);
- социальной сферы (6,6 %);
- культуры, физической культуры и спорта (5,3 %);
- научно-исследовательских учреждений (1,0 %).
Средства, полученные учреждениями здравоохранения за проведение дополнительной диспансеризации работников бюджетной сферы, в соответствии с законодательством Российской Федерации в 2007 году направлялись на улучшение условий оплаты труда врачам–специалистам и соответствующему среднему медицинскому персоналу, а также на приобретение расходных материалов.
2007 год был объявлен в России «Годом ребенка» и в этой связи одним из разделов комплекса мероприятий, направленных на развитие медицинской службы материнства и детства, явилась программа «Родовый сертификат» - оплата государственным и муниципальным учреждениям здравоохранения услуг по медицинской помощи, оказанной женщинам в период беременности, в период родов и в послеродовом периоде, а также диспансерному наблюдению ребенка в течение первого года жизни.
Из бюджета ФОМС переданы средства бюджету ФСС РФ в сумме 18,7 млрд. рублей.
3. Диспансеризация детей-сирот финансируется через систему ОМС и направлена на раннее выявление и профилактику заболеваний, в том числе социально-значимых.
В соответствии с бюджетом ФОМС перечислены в ТФОМС 0,3 млрд. руб. на осуществление диспансеризации находящихся в стационарных учреждениях детей-сирот и детей, оставшихся без попечения родителей. Территориальные фонды ОМС заключили 1 317 договоров с учреждениями здравоохранения о финансировании расходов на проведение диспансеризации детей-сирот.
По результатам мониторинга, проводимого ФОМС, территориальными фондами ОМС оплачено 124 617 законченных случаев диспансеризации, в т.ч.:
- детей-сирот в возрасте от 0 до 4-х лет включительно – 19 948;
- детей-сирот в возрасте от 5 до 17-ти лет включительно – 104 669. [14, 42-44]
3.3 Анализ тенденций финансирования обязательного медицинского страхования
За последние годы реформирования системы ОМС обеспечено существенное укрепление финансового потенциала системы обязательного медицинского страхования, значительно возросли объемы поступлений единого социального налога и страховых взносов на неработающее население. В 2007 году по динамике роста сбора финансовых средств система ОМС вышла на первое место среди всех видов социального страхования в стране. Благодаря активной работе с руководителями субъектов Российской Федерации успешно решается задача по повышению уровня страховых взносов на ОМС неработающего населения. В настоящее время динамика роста поступлений страховых взносов из региональных бюджетов соответствует наблюдаемому сегодня росту налоговых поступлений. Уровень сбора страховых взносов на ОМС неработающего населения вырос на 25,7% и составил 143 млрд. рублей. рублей)
В ряде регионов обеспечено многократное увеличение этого показателя: например, в Чеченской Республике в 19 раз, Республике Тыве в 5 раз, Республике Карелия в 3 раза, Ямало-Ненецком автономном округе в 2,5 раза, Чукотском автономном округе в 2 раза.
При этом сумма задолженности страховых взносов на ОМС неработающего населения резко уменьшилась. В 2007 году она сократилась на 49%, до уровня в 9,3 млрд. рублей (для сравнения - на начало 2006 года она равнялась 25,5 млрд. рублей). В 32 субъектах РФ задолженность прошлых лет отсутствует. В 2008 году удалось ликвидировать текущую задолженность.
Многое было сделано в рамках межведомственной рабочей группы по взаимодействию Минздравсоцразвития России, ФНС России и Федерального фонда ОМС в планировании и мобилизации единого социального налога, зачисляемого в доход бюджетов фондов ОМС. Это способствовало усилению администрирования единого социального налога. В результате в 2007 году впервые отмечен профицит бюджета ФОМС по поступлению налоговых платежей на сумму более 3 млрд. рублей (при общем объеме поступлений в размере 71 млрд. рублей). Уровень поступлений единого социального налога в территориальные фонды ОМС вырос на 25,9% и составил сумму в размере 125,1 млрд. рублей (в 2006 году - 99,3 млрд. рублей).
Принимаемые меры привели к увеличению фактических расходов на реализацию территориальной программы ОМС, являющейся составной частью Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи. Уровень финансового обеспечения населения субъектов Российской Федерации средствами ОМС на 19% превысил нормативные показатели и достиг 2 298,4 рублей на 1-го застрахованного гражданина.
Федеральный фонд ОМС наращивает объемы дотаций на выполнение территориальных программ ОМС. В 2009 году на эти цели с учетом дополнительных доходов ФОМС будет направлено более 80 млрд. рублей, из них 7,5 млрд. рублей - за счет экономии средств, не использованных при завершении расчетов по программе ДЛО 2008 г., достигнутой в результате укрепления финансовой дисциплины в системе льготного лекарственного обеспечения. В соответствии с принятым законом «О внесении изменений в федеральный закон «О бюджете Федерального фонда обязательного медицинского страхования на 2008 год и на плановый период 2009 и 2010 годов» внесены коррективы в бюджет ФОМС на 2008 год, в котором учтены дополнительные возможности ФОМС для финансовой поддержки субъектов Российской Федерации. В настоящее время методика распределения дотаций для субъектов Российской Федерации четко прописана и абсолютно прозрачна, для каждого региона определены базовые объемы финансирования.
Средства нормированного страхового запаса ФОМС составили около 30 млрд. рублей. Уровень направляемых средств на финансовую поддержку территориальных программ ОМС превышает показатели предыдущего года в 15 раз, поскольку система ОМС в 2008 году была освобождена от функций по финансированию государственных социальных программ (в 2007 году для обеспечения финансовой стабилизации программы ДЛО была потрачена значительная часть нормированного страхового запаса).
При этом принципиально изменена методология предоставления финансовой помощи из средств нормированного страхового запаса. Эти средства подразделяются на две части: первая часть в размере 90% предназначена для сокращения дефицита территориальных программ обязательного медицинского страхования; вторая часть в размере 10% направляется на стимулирование субъектов Российской Федерации, достигших лучших показателей в понижении общей смертности, младенческой смертности, первичного выхода на инвалидность. Таким образом, эти субъекты Российской Федерации, в случае если они достигли позитивных показателей, будут получать дополнительную финансовую помощь на развитие здравоохранения. В 2009-2010 гг. размер стимулирующей части нормированного страхового запаса предполагается существенно увеличить. При этом не израсходованные в текущем году средства нормированного страхового запаса и зарезервированные средства в объеме 8,3 млрд. рублей будут направлены в 2009 году на повышение уровня дотаций ФОМС для финансирования территориальных программы ОМС. [19, стр. 95- 98]
Заключение
В данной курсовой работе выполнена следующая цель: анализ деятельности фондов ОМС, оценка их роль в финансировании расходов на здравоохранение в Российской Федерации. Так же решены такие задачи, как:
1. Рассмотрены основные аспекты ОМС в Российской Федерации, такие как: его сущность и основные элементы- ОМС в стране является всеобщим для населения страны. Оно осуществляется за счет двух основных финансовых источников. Первый источник - это ассигнования из государственного бюджета. Вторым источником являются страховые взносы работодателей (всех форм собственности) за своих работников. ОМС осуществляется на основе договорных отношений между субъектами данного вида страхования;
2. Изучены особенности ОМС в нашей стране: рассматривая итоги развития системы обязательного медицинского страхования за последние 2 года, необходимо отметить выраженную положительную динамику по всем основным направлениям ее деятельности. Особенно возрос финансовый потенциал фондов ОМС. При этом нужно вспомнить, что система ОМС вошла в 2007 год с большим грузом проблем, связанных с деятельностью ряда должностных лиц Федерального фонда ОМС и огромным дефицитом средств, необходимых на реализацию программы дополнительного лекарственного обеспечения.
3. Изучена организация работы Федерального фонда обязательного медицинского страхования: ФФОМС является самостоятельным некоммерческим финансово-кредитным учреждением. Основными его задачами являются: финансовое обеспечение установленных законодательством РФ прав граждан на медицинскую помощь средств ОМС; обеспечение финансовой устойчивости системы ОМС; создание условий для выравнивания объема и повышения качества медицинской помощи, предоставляемой гражданам на территории страны в рамках базовой программы ОМС; аккумулирование финансовых средств ФФОМС для обеспечения финансовой стабильности ОМС. Управление ФФОМС осуществляется коллегиальным органом - управлением и постоянно действующим исполнительным органом - Директором, который назначается на должность и освобождается от должности Правительством РФ.
4. Изучена организационная структуры системы ОМС и движение денежных средств: По состоянию на 1 января 2008 года при реформировании административно-территориального состава РФ в системе ОМС функционировало 85 ТФОМС. ФОМС в бюджеты ТФОМС ежемесячно направляются средства на выполнение территориальных программ в рамках базовой программы ОМС. Так в 2007 году из бюджета ФОМС в бюджеты ТФОМС направлено 43,5 млрд. рублей, что составило 9,8 % в общей сумме доходов ТФОМС за 2007 год.
5. Выявлены особенности и проблемы лечебно- профилактических учреждений как основной организационной формы оказания медицинских услуг населению в современном российском здравоохранении: государственные и муниципальные лечебно-профилактические учреждения являются бюджетными учреждениями. Помимо факта оказания государственными (муниципальными) учреждениями здравоохранения платных медицинских услуг осуществление приносящей доход (предпринимательской) деятельности имеет ряд противоречивых моментов, связанных с неурегулированностью отношений государственных (муниципальных) учреждений и их учредителей.
6. Проведен анализ бюджета ФОМС на 2007 год: в соответствии с Федеральным законом « О бюджете Федерального фонда обязательного медицинского страхования на 2007 год» утвержден бюджет Фонда на 2007 год по доходам в сумме 154 736 501,1 тыс. рублей, по расходам в сумме 172 423 480,5 тыс. рублей. К декабрю 2007 года ФОМС смог обеспечить расчеты с субъектами РФ за фактически отпущенные в 2006 году лекарственные средства отдельным категориям граждан в полном объеме (74,7 млрд. рублей). Общий объем средств Фонда, направленных в 2007 году в бюджеты территориальных фондов ОМС на выполнение территориальных программ ОМС в рамках базовой программы ОМС, в сумме 108 726 219,0 тыс. рублей, из них размер субсидий на выполнение территориальных программ ОМС в рамках базовой программы ОМС в сумме 41 823 300,0 тыс. рублей и объем средств из федерального бюджета на оказание государственной социальной помощи отдельным категориям граждан по обеспечению лекарственными средствами в сумме 66 902 919,0 тыс. рублей, в том числе на завершение расчетов за фактически отпущенные лекарственные средства в 2006 году отдельным категориям граждан 32 002 668,5 тыс. рублей.
7. Проведен анализ тенденций финансирования ОМС: В 2007 году по динамике роста сбора финансовых средств система ОМС вышла на первое место среди всех видов социального страхования в стране. Уровень поступлений единого социального налога в территориальные фонды ОМС вырос на 25,9% и составил сумму в размере 125,1 млрд. рублей (в 2006 году - 99,3 млрд. рублей). Федеральный фонд ОМС наращивает объемы дотаций на выполнение территориальных программ ОМС. В 2009 году на эти цели с учетом дополнительных доходов ФОМС будет направлено более 80 млрд. рублей, из них 7,5 млрд. рублей - за счет экономии средств, не использованных при завершении расчетов по программе ДЛО 2008 г., достигнутой в результате укрепления финансовой дисциплины в системе льготного лекарственного обеспечения. Средства нормированного страхового запаса ФОМС составили около 30 млрд. рублей. 10 % из них будут направлены субъектам РФ в качестве поддержки на развитие здравоохранения.
Из всего вышесказанного можно сделать вывод, что роль Обязательного Медицинского Страхования в финансировании расходов на здравоохранение трудно переоценить.
Список использованных источников
1. Федеральный закон о бюджете Федерального фонда обязательного медицинского страхования // Новые законы и нормативные акты, № 6, 2007 г. 2. Постановление Правительства РФ от 13.01.1996 № 27 «Об утверждении правил предоставления платных медицинских услуг населению».. 3.Постановление пленума ВАС РФ от 25.02.1998 № 8 «О некоторых вопросах практики разрешения споров, связанных с защитой права собственности».
4. Архипов А. П., Гомелля В. Б. Страхование. Страхование. Современный курс: учебник/ под ред. Е. В. Коломина.- М.: Финансы и статистика, 2006.- 416 с.
5. Галаганов В. П. Организация работы органов социального обеспечения.- М.: Медэксперт, 2008.- 240 с.
6. Журавлев Ю. М., И. Г. Секерж. Страхование и перестрахование. – М.: Анкил, 1995.- 184 с.
7.. Пылов К. И. Страховое дело в России.-М.: Эдма, 1994.-143 с.
8. Страхование: Учеб. Пособие/ Яковлева Т. А., Шевченко О. Ю. – М.: Экономист, 2004.- 217 с.
9. Экономика здравоохранения: Учебн. Пособие. 2-е изд./ Под ред. А. В. Решетникова. – М. : ГЭОТАР- Медиа, 2007.- 272 с.
10. Акопян А.С. Организационно-правовые формы медицинских организаций и платные медицинские услуги в государственных учреждениях здравоохранения. // Экономика здравоохранения.- № 5-6. 2004
11. Архипов А. П., Резников А. А. Трансформация рынка ОМС // Финансы № 9, 2008 г.
12. Волкова Н.С. Модернизация здравоохранения и совершенствование статуса его учреждений. // Журнал российского права. -№ 4. 2006
13. Кадыров Ф.Н. О законодательном регулировании экономических отношений в здравоохранении. // Здравоохранение. - № 10. 2005
14. Кравченко Н. А, Старченко А. А., Гришина Н. И. Реформа ОМС глазами страховщика // Экономика здравоохранения № 8, 2008 г.
15. Лескова Ю.Т. Некоторые особенности гражданско-правовой ответственности учреждений как юридических лиц. // Юрист. -№ 9. 2004
16. Логинова И. Л. Распределение финансов в системе ОМС как основа качества медобслуживания населения // Финансы № 6, 2006 г.
17. Стародубов В.К., Тихомиров А.В. Перспективы управления учреждениями здравоохранения в имущественных отношениях. // Менеджер здравоохранения. -№ 3. 2005.
18. Рейхарт. Д. В. Система обязательного медицинского страхования: актуальные вопросы и перспективы развития // Экономика здравоохранения № 10, 2008 г.
19. Финченко Е. А. Деятельность системы обязательного медицинского страхования в 1993- 1998 годах.// Российское предпринимательство №5. 2008г.
20. Шамшурина Н.Г. Автономная некоммерческая организация и развитие экономических отношений в здравоохранении. // Здравоохранение. - № 3. 2005.
21. Якимов А.А. Проблема правовой природы имущества учреждений, приобретенного за счет внесметных доходов. // Юрист.- № 6. 2005.
22. http://www.medinfo.ru