Фізична реабілітація при патології черевної порожнини
Зміст
Вступ
ГЛАВА І. МЕТОДИ ФІЗИЧНОЇ РЕАБІЛІТАЦІЇ ПРИ ПАТОЛОГІЇ ЧЕРЕВНОЇ ПОРОЖНИНИ (аналіз літературних даних)
Розділ 1. Основні види патології черевної порожнини
1.1 Лапаротомія
Розділ 2. Методи фізичної реабілітації
2.1 Клініко функціональне обґрунтування методів фізичної реабілітації
2.2 Показання і протипоказання до занять ЛФК в післяопераційному періоді
2.3 Фізична реабілітація в післяопераційному періоді
ГЛАВА ІІ. власна ДОСЛІДНИЦЬКА РОБОТА
Розділ 1. Загальна характеристика піддослідних
Розділ 2. Методи проведення дослідження
2.1 Методи збору досліджуваних даних
2.2 Математико-статичний метод обробки даних, отриманих в ході експерименту за Ст'юдентом
Розділ 3. Хід дослідження
Розділ 4. Обговорення отриманих даних
Висновок
Рекомендації
Додатки
Список використаної літератури
Вступ
Останнім часом в усьому світі відзначається неухильний ріст хвороб органів травлення в зв'язку з урбанізацією життя, гіпокінезією, а також такими негативними явищами, як неадекватне, незбалансоване харчування, алкоголізм, паління, наркоманія. Хвороби органів черевної порожнини - одна з частих причин утрати працездатності і розвитку інвалідності. За даними літератури, у кожного сьомого хворого причиною втрати працездатності є патологія органів травлення. Найчастіше спостерігаються виразкова хвороба, ентероколіти, холецистити і гепатити, що нерідко ведуть до серйозних ускладнень, що вимагають хірургічного втручання і відповідних реабілітаційних заходів. Усе це визначає актуальність і соціальну значимість проблеми.
Незважаючи на все зростаюче кількість різних методів консервативного і хірургічного лікування захворювань органів травлення, кінцеві результати не завжди досягають поставленої мети. Це, скоріше усього, обумовлено недооцінкою чи неадекватним застосуванням засобів і методів фізичної терапії з этиопатогенеза, характеру захворювання і наявності ускладнень.
Пропонована робота містить у собі узагальнені дані різних медичних джерел. У достатньому обсязі відбиті питання диференційованого застосування різних форм ЛФК, масажу, фізіотерапевтичних методів лікування на різних етапах хірургічного лікування захворювань органів черевної порожнини.
Спираючи на власні дані, отримані в міській лікарні ми спробували відповісти на кілька питань, що стосується здоров'я хворих після хірургічних утручаннях на органах черевної порожнини, дослідили показники проб Штаге та Генче у цих хворих.
Ціль роботи - вивчити основні методи фізичної реабілітація хворих при фізичної реабілітації хворих з захворюваннями органів черевної порожнини, охарактеризувати їх.
Об'єктом дослідження в роботи є показники проб Штаге та Генче, ЖЄЛ хворих, які перенесли оперативне втручання з приводу захворювання органів черевної порожнини, в процесі реабілітації.
Гіпотеза - ми припустимо, що використання методів фізичної реабілітації, буде сприяти посиленню лікувального впливу на організм людини. Ми візьмемо такі показники: проби Штанге та Генче.
ГЛАВА І. МЕТОДИ ФІЗИЧНОЇ РЕАБІЛІТАЦІЇ ПРИ ПАТОЛОГІЇ ЧЕРЕВНОЇ ПОРОЖНИНИ (аналіз літературних даних)
черевний порожнина фізичний реабілітація
Розділ 1 Основні види патології черевної порожнини
До оперативних утручань на органах черевної порожнини прибігають тоді, коли консервативний метод лікування не дає необхідних результатів. Хірургічні втручання на органах черевної порожнини застосовуються при пораненнях, ушкодженнях і захворюваннях кишечнику, шлунка, печінки, підшлункової залози, селезінки, дефектах черевної стінки.
До 50% усіх хірургічних втручань у відділеннях абдомінальної хірургії є операції, виконувані з приводу гострого апендициту - гострого запального захворювання червоподібного відростка сліпої кишки. По ступені патоморфологічних змін у відростку розрізняють: катаральний, флегмонозний, гангренозний і перфоративний апендицит. Лікування хворих оперативне, полягає у видаленні відростка (апендектомії). Звичайно роблять косий розріз довжиною в 5-7 див у правої підвздошній області.
Гострий холецистит - гостре запалення жовчного міхура; частіше розвивається на тлі жовчнокам'яної хвороби. Операція полягає у видаленні жовчного міхура - холецистектомії. Розріз робиться в правому підребер'ї з перетинанням прямої і косою м'язів живота.
Виразкова хвороба шлунка і дванадцятипалої кишки. Довгостроково непіддається консервативному лікуванню хвороба, а також ускладнена виразка (кровотеча, рубцеві зміни, прорив стінки, переродження в пухлину) підлягають оперативному лікуванню - ушиванню, видаленню чи частини всього шлунка. Операційний розріз звичайно роблять від мечоподібного відростка до пупка.
Грижа - виходження внутрішніх органів чи їхніх частин під шкіру через природні чи придбані отвори черевної стінки. Місцем утворення грижі можуть бути нормально існуючі в людини чи отвору щілини, що розширилися в патологічних умовах, а також післяопераційні рубці. Нерідко органи ущемляються в грижовому отворі - защемлена грижа, що може привести до їх некрозу і перитоніту (запалення очеревини). У таких випадках оперативне втручання повинне бути екстреним. Операція полягає у вправлянні грижі й ушиванні грижових воріт.
Оперативні втручання на черевній порожнині виконуються при відкритих травмах живота: проникаючих (з ушкодженням очеревини) і непроникаючих (без ушкодження очеревини), а також при закритих травмах, коли маються ушкодження внутрішніх органів. На органах черевної порожнини роблять планові операції, як правило, при хронічних захворюваннях і екстрені, котрі виробляються при пораненнях, травмах і гострих захворюваннях. Операції проводять під загальним наркозом (на шлунку, жовчних шляхах, при травмах) чи під місцевим знеболюванням (апендектомія, грижесічення).
Результат оперативного лікування при захворюванні органів травлення залежить не тільки від техніки виконання самої операції, але і від передопераційної підготовки, а також плину післяопераційного періоду. Кінезітерапія у відбудовному лікуванні є чинником профілактики цілого ряду післяопераційних ускладнень, як ранніх, так і пізніх.
Основні психолого-педагогічні задачі, розв'язувані в процесі реабілітації: навчити хворого фізичним вправам; навчити усвідомленого виконання фізичних вправ; прищепити навички самостійної форми занять фізичними вправами; виробити уміння здійснювати самоконтроль за фізичним навантаженням (по частоті пульсу і суб'єктивних відчуттів); розвити вольові якості і впевненість в успішному результаті захворювання. Задачі кінезітерапії тісно зв'язані з лікувальними, вони підкріплюють і доповнюють один одного, а їхнє здійснення на практиці приводить до стійких позитивних результатів відбудовного лікування. Курс фізичної реабілітації під час перебування хворого в стаціонарі поділяється на два періоди: підготовчий (передопераційний) і післяопераційний. Після виписки пацієнта зі стаціонару виділяють окремо постгоспітальный період. Для кожного періоду існують свої конкретні задачі рухової терапії. На підставі поставлених задач розробляють схеми процедур лікувальної гімнастики (ЛГ), а до них підбирають комплекси фізичних вправ.
На сучасному етапі лікування хірургічних хворих активно застосовуються різні засоби і методи фізичної реабілітації відповідно до рухового режиму, ваги і періодом захворювання. [1, 2]
1.1 Лапаротомія
Відповідно до загальноприйнятого тлумачення, термін "лапаротомія" означає хірургічне розкриття черевної порожнини. Лапаротомія служить лише засобом для здійснення того чи іншого оперативного втручання в черевній порожнині. Тому при виборі місця для лапаротомічного розрізу, насамперед , варто керуватися метою забезпечення найбільш зручного і широкого доступу до тієї ділянки, на якому буде проводитися операція. Однак тут же варто помітити, що видужанню хворого і швидкому відновленню його працездатності значно сприяють і такі фактори, як безперешкодне загоєння операційної рані і як можна менше порушення цілісності черевної стінки. Звідси ж випливає, що другою найважливішою вимогою при виборі місця, напрямку і способу виконання лапаротомічного розрізу є облік особливостей анатомічної будівлі різних ділянок черевної стінки.
При проведенні лапаротомії в інтересах мінімального порушення анатомічної структури черевної стінки необхідно дотримувати наступні правила:
- в інтересах кращого рубцювання доцільніше перетинати м'яз, а не апоневроз;
- плоскі м'язи живота краще виділяти по ходу їхніх волокон, а не перетинати поперек. Пряму ж м'яз живота краще перерізати поперек;
- не можна перерізати нерви;
- черевна стінка менше травмується, якщо окремі шари перетинаються не по одній лінії, у такий спосіб при накладенні швів лінія швів нижележачого шару буде покриватися неушкодженою частиною вишележачого шаруючи.
Цієї мети можна досягти, використовуючи перемінний напрямок чи розрізу східчастий розріз. При перемінному напрямку розрізу шари м'язів розсікаються уздовж волокон перпендикулярно один одному. При східчастому розрізі шари розсікаються паралельно один одному, але лінії розрізів відстоять друг від друга на 1-2 см.
Однак усе це повинно бути підлегло основної мети лапаротомії: створити гарний і вільний доступ до оперируемої області. Маленький розріз, що одержав назву "ґудзикового отвору", може бути джерелом багатьох лих, особливо при травмах живота. Непорядна роль маленького розрізу і при попередженні й усуненні кровотеч, що виникають під час операції в черевній порожнині. Через малий розріз і тісний доступ особливо велика небезпека виникнення важкого, небезпечного для життя кровотечі в гладких літніх хворих з жирними брижами.
Близько 20 років тому було прийнято проводити холецистектомію через маленький розріз довжиною усього в кілька сантиметрів. У переважному більшості таких випадків, однак, залишалися невиявленими камені в загальній жовчній протоці, занадто довга кукса від вилученого міхура чи ушкоджувалася загальна жовчна протока при зупинці кровотечі з артерії жовчного міхура.
З приведених прикладів видно, що величина лапаротомічного розрізу повинна обиратися на підставі тієї задачі, що треба буде розв'язати: якщо потрібно, хірург повинний без коливань розсікати черевну стінку уздовж чи поперек на всьому її протязі. Якщо ж можливо кілька видів розрізів, то потрібно вибирати той, у результаті якого мінімально травмується черевна стінка.
Існує незліченна безліч лапаротомічних розрізів, розроблених різними хірургічними школами. [1, 2]
Розділ 2. Методи фізичної реабілітації
2.1 Клініко функціональне обґрунтування методів фізичної реабілітації
Після операції в хірургічних хворих виникають розлади, обумовлені як самим захворюванням, так і порушеннями в організмі, зв'язаними з оперативним утручанням, наркозом і гіпокінезією. Операція впливає на організм хворого. Порушення цілісності тканин, неминуче при хірургічному втручанні, завжди супроводжується болями. При абдомінальних операціях переміщення внутрішніх органів і часткове виведення їх з черевної порожнини, що супроводжується охолодженням, "обсиханням" і значним натягом брижі, викликають перероздратування блукаючого нерва, унаслідок чого можуть розвитися явища операційного шоку: хворий блідне, пульс сповільнюється, потім учащається, АД знижується.
У ЦНС спостерігається перевага гальмових процесів і порушення рівноваги між процесами порушення і гальмування. Змінюється діяльність органів кровообігу: знижується ударний і хвилинний обсяг серця, сповільнюється швидкість кровотока, незважаючи на помірну тахікардію, що розвивається, зменшується маса циркулюючої крові, підвищується її в'язкість, згортаємоть.
Після операції болю по ходу операційного розрізу на черевній стінці утрудняють подих. Основний дихальний м'яз - діафрагмальний - частково, а іноді і цілком виключається з акта подиху, особливо на стороні операції. Різко знижується глибина подиху, зменшується життєва ємність легень, порушується легенева вентиляція, особливо в нижніх частках легень. Болю і токсическое дія наркотичних речовин можуть викликати спазм дрібних і середніх бронхів. Знижується перистальтика і функція реснитчатого епітелію дрібних і середніх бронхів, що може порушити рефлекс їхнього самоочищення, тобто дренажну функцію, привести до скупчення мокротиння, закупорці нею бронхів і розвитку ателектазів і пневмонії. При цьому значно погіршується газообмін між легенями і кров'ю.
Після операції на органах черевної порожнини порушується діяльність шлунково-кишкового тракту, що зв'язано як з оперативним утручанням, так і з гіпокінезією, тому що хворий тривалий час знаходиться в горизонтальному положенні. Знижується секреторна і моторна функція шлунково-кишкового тракту. Евакуація зі шлунка в першу добу після операції різко загальмована. Може розвитися атонія, а іноді і парез кишечнику. У зв'язку з цим збільшується метеоризм, затримується стілець, підсилюючи хворобливість в операційній рані. Слід зазначити, що ці порушення спостерігаються й у тих випадках, коли в ході операції шлунково-кишковий тракт не піддавався травматизації, наприклад, після ушивання грижового отвору. Болю, а також незвичне положення тіла утрудняють сечовипускання, що приводить до зниження діурезу і застою сечі в сечовому міхурі.
Характерна недостатність постачання тканин киснем - гіпоксія. Вона позначається на діяльності всіх органів і тканин, але раніш усього на ЦНС, особливо чуттєвої до кисневого голодування. До найбільш яскравих проявів відноситься задишка, невеликий ціаноз шкірних покривів, особливо помітний на губах, кінчику носа і кінцівках. Усі ці порушення можуть мати місце при загальному задовільному стані хворого.
У ряді випадків у післяопераційному періоді, що надходить з їжею білок погано засвоюється організмом, що зв'язують з розладом функції печінки. Унаслідок гіпокінезії спостерігається знижена засвоюваність вітамінів. Наслідком цих порушень є погіршення процесів регенерації тканин, імунобіологічних властивостей організму. Зміни, що спостерігаються, приводять до зниження опірності організму, роблять хворих більш сприйнятливими до інфекції - грипу, ОРЗ, ангіні. Розвиток загального захворювання може привести до нагноительним процесів в області післяопераційної рані як зовні, так і усередині черевної порожнини, викликати розбіжність швів, перитоніт і інші ускладнення.
Крім того, характерним для хворих, перенесших операцію на органах черевної порожнини, є порушення постави. Звичайно ці хворі мають типовий вид: тулуб злегка нахилений уперед, голова і плечі опущені, живіт підтримують руками, щоб зменшити хворобливість в операційній області під час рухів. Така постава утрудняє діяльність дихальної і серцево-судинної системи.
При хірургічних утручаннях ЛФК проводиться як у передопераційному (при планових операціях), так і післяопераційному періодах. У передопераційний період чекання операції, думки про її результат сприяють розвитку в хворого невротичних станів, що виявляються в почутті страху, розладі сну, невеликих коливаннях температури, тахікардії, підвищенні цукру в крові, збільшенні АТ, лабільності пульсу. Різке обмеження рухової активності (гіпокінезія) при багатоденному обстеженні поміщеного в стаціонар хворого у свою чергу приводить до зниження тонусу м'язів, їхньої сили, зменшенню життєвої ємності легень, порушенню гемодінаміка.
Усе це збільшує стан здоров'я хворого і так порушеного хворобою, із приводу якої його повинні оперувати.
Виходячи з вищевикладеного, задачами ЛФК у передопераційний період є: підвищення психоемоційного тонусу; поліпшення функціонального стану серцево-судинної і дихальної системи; тренування грудного типу подиху; поліпшення діяльності шлунково-кишкового тракту; навчання хворих вправам раннього післяопераційного періоду. Протипоказання до занять фізичними вправами: важкий загальний стан; висока температура (38 - 39 °С); сильні болі; небезпека кровотечі.
З метою загальтонізуючого впливу фізичних вправ на організм хворого застосовуються вправи для дрібних і середніх м'язових груп кінцівок статичного і динамічного характеру. Для поліпшення функціонального стану шлунково-кишкового тракту використовуються вправи для м'язів передньої черевної стінки і тазової області. Велика увага в передопераційному періоді приділяється навчанню хворих навичкам і вправам, необхідним після операції: активізації грудного типу подиху: відкашлюванню з фіксацією області майбутнього післяопераційного шва і нижніх відділів грудної клітки; підведенню таза з опорою на лікті і лопатки; переходу з положення лежачи в положення сидячи, коштуючи; ритмічним скороченням м'язів промежини і напрузі сідничних м'язів. Вправи виконуються у вихідному положенні лежачи, сидячи, коштуючи, 1-2 рази в день, індивідуальним чи малогруповим методом.
Післяопераційний період поділяється на: ранній післяопераційний, котрий продовжується до зняття швів (7-10 днів після операції); пізній - до виписки хворого зі стаціонару (від 7-10-го дня до 15-20-го дня); віддалений - до відновлення працездатності хворого (від 15-20-го дня до 25-30-го дня після операції). Крім того, у стаціонарі існують рухові режими: строго постільний, постільний, палатний і вільний.
Ведучим фактором профілактики можливих ускладнень і найшвидшої ліквідації наслідків перенесеної операції є лікувальна фізична культура (ЛФК).
Задачами ЛФК у ранньому післяопераційному періоді є: профілактика ускладнень (застійна пневмонія, ателектаз, атонія кишечнику, тромбози, емболії і т.д.); поліпшення діяльності серцево-судинної і дихальної системи; поліпшення психоемоційного стану хворого; профілактика спайкового процесу; формування еластичного, рухливого рубця. Протипоказання: важкий стан хворого; перитоніт; гостра серцево-судинна недостатність.
При відсутності протипоказань гімнастика призначається з перших годин після операції. У залежності від виду оперативного втручання і стану хворого в 1-2-і доба дотримується строгий постільний режим. У заняття включаються дихальні вправи статичного і динамічного характеру, з наступним безболісним відкашлюванням, вправи для дистальних відділів кінцівок; масаж грудної клітки по 3-5 хв. (прийоми поглажування, розтирання, легка вібрація). Проводиться 3-4 рази в день по 5-7 хвилин індивідуально.
Постільний режим дотримується в 1-6-і доба в залежності від віку, виду оперативного втручання і стану хворого (1-3-й доба після апендектомії, 1-4-і доба після грижесічіння, 1-5-і доба після операцій на шлунку, 1 – 6 - доба після холецистектомії й операцій на кишечнику). ЛГ виконується у вихідних положеннях лежачи, напівсидячи і сидячи. Застосовуються вправи для всіх суглобів і м'язових груп, статичні і динамічні дихальні вправи; полегшені вправи для м'язів черевного преса; вправи на діафрагмальний подих; повороти тулуба убік ; вправи в ритмічному скороченні і розслабленні м'язів промежини (профілактика застійних явищ в області малого таза) Наявність дренажної трубки після порожнинної операції не є протипоказанням для проведення занять (треба тільки стежити, щоб вона не випала). Після грижесічіння зменшують навантаження на черевну стінку протягом 7-10 днів, а при защемлених грижах - протягом 2-3 тижнів. Для попередження рецидиву грижі рекомендують також носити підтримуючу пов'язку, що надягають і знімають лежачи.
Задачами ЛФК у пізньому післяопераційному періоді є: поліпшення життєве важливих функцій організму (кровообігу, подиху, травлення); стимуляція процесів регенерації в області втручання утворення еластичного, рухливого рубця, профілактика спайкового процесу; зміцнення м'язів черевного преса (профілактика післяопераційних гриж); адаптація всіх систем організму до зростаючого фізичному навантаженню; профілактика порушень постави.
Палатний режим дотримується в різний термін, у залежності від виду операції: 2-5-і доба після апендектомії, 5 - , 10-і доба - після операції на шлунку, 5-8-і доба - після грижесічіння, 6-12-і доба - після холецистектомії й операцій на кишечнику. У заняттях використовуються рухи, адекватні для всіх суглобів і м'язових груп, дихальні вправи статичного і динамічного характеру, вправи для м'язів тулуба. Вихідні положення лежачи, сидячи, коштуючи. Тривалість занять - 12-15 хв., 2-3 рази в день індивідуальним чи малогруповим методом.
Вільний режим призначається на 6-12-і доба в залежності від стану: 6-8-і доба - після апендектомії; 11 - 12-і доба - після операцій на шлунку, грыжесечении; 12 - 14-і доба - після операцій на кишечнику й в ослаблених хворих. Заняття проводяться в залі малогруповим чи груповим методом протягом 15-20 хв. Використовуються динамічні і статичні вправи для всіх груп м'язів, суглобів, кінцівок, тулуба, без і з гімнастичними снарядами, у гімнастичної стінки; малорухомі ігри, дозована ходьба. При атонії кишечнику застосовується масаж живота (не торкають області операційного рубця).
У віддаленому післяопераційному періоді (через 3-4 тижні після операції) задачами ЛФК є: тренування серцево-судинної і дихальної систем до зростаючого навантаженням і відновлення працездатності хворого. Після виписки зі стаціонару хворої повинний продовжувати заняття в чи поліклініці санаторії. У заняттях використовуються загальтонізуючі вправи, вправи на зміцнення м'язів черевного преса (профілактика післяопераційних гриж), дозована ходьба, теренкур, ближній туризм, елементи спортивних ігор, ходьба на лижах. [3, 7]
2.2 Показання і протипоказання до занять лікувальною фізкультурою в післяопераційному періоді після операцій на органах черевної порожнини
Показання до занять лікувальною фізкультурою визначаються тими задачами, рішенню яких вона може сприяти. Лікувальна фізкультура, масаж і фізіотерапевтичні методи лікування в післяопераційному періоді мають ряд загальних задач.
1. Підвищення загального тонусу й опірності організму.
2. Поліпшення настрою хворого.
3. Сприяння ліквідації порушень кровообігу на місці оперативного втручання.
4. Попередження і боротьба з різними післяопераційними ускладненнями: застійні явища в легень, запори, метеоризм, затримка газів, порушення сечовипускання, тромбоемболії, флеботромбози, набряки кінцівок, артрогенні контрактури, м'язові гіпоатрофії й ін.
5. Профілактика спайок у грудній і черевній порожнинах.
6. Відновлення нормальної постави.
Перераховані задачі визначають показання, терміни і форми застосування лікувальної фізкультури і масажу в післяопераційному періоді. Очевидно, що чим раніш вони застосовуються, тим кращого ефекту можна екати.
Але можливість їхнього застосування визначається ще станом хворого, ступенем порушення його фізіологічних функцій, плином післяопераційного періоду і встановленим для хворого руховим режимом.
Відповідно до розходження можливостей і задач у кожнім з названих періодів післяопераційного періоду використовують різні комплекси лікувальної фізкультури. Деякі стани хворих виключають доцільність застосування лікувальної фізкультури і є протипоказанням доти , поки ситуація не стане сприятливої. Крім загальних протипоказань (перерахованих вище) у передопераційному періоді не рекомендують лікувальну фізкультуру призначати хворим з різко вираженим стенозом (звуженням) атріовентрикулярних (предсердно-желудочкових) отворів і стенозом легеневого стовбура, при підозрі на наявність тромбів у чи серці судинах, різко виражених порушеннях ритму скорочень серцевого м'яза. Якщо протипоказань немає, то лікувальну фізкультуру (з урахуванням загальних принципів) можна застосовувати вже в першу добу після операції, відразу після припинення дії наркозу. У ранньому післяопераційному періоді (до зняття швів) варто виключати фізичні вправи, що викликають механічне розтягання тканини в області швів щоб уникнути порушення їхнього зрощення й ускладнень, а пізніше - щадити, поки не відбудеться міцне зрощення.
Різноманіття захворювань і ушкоджень внутрішніх органів, індивідуальних особливостей операцій і особливостей післяопераційного плину захворювання вимагає індивідуалізації методики лікувальної фізкультури. Тому зовсім необхідна тісний зв'язок у рішенні питань про терміни, величину навантаження, вихідних положеннях, виборі засобів, формах застосування лікувальної фізкультури з хірургом. У процесі занять лікувальною фізкультурою хворий у ранньому післяопераційному періоді не повинний випробувати стомлення і сильного болю. Лікувальний масаж у цей період включає прийоми поглажувания й обережного розтирання тканин обома долонями, легку вібрацію за допомогою кистей. [6, 7]
2.3 Фізична реабілітація в післяопераційному періоді
У залежності від характеру захворювання і ваги операції, стану хворого і призначеного рухового режиму лікувальну фізкультуру і масаж застосовують у терміни від перших годин до 1-2 днів після операції, коли ще чітко виражений вплив операції. Варто враховувати, що при неповноцінному протіканні регенеративних процесів підвищення внутрішньочеревного тиску під час кашлю, при натуживані, необережних поворотах у ліжку може викликати розбіжність країв рані. Більшість хворих перші 2-4 дня після операції навіть при гладкому плині післяопераційного періоду знаходяться на постільному режимі, лише з 5-7-го дня їхній переводять на палатний, а потім на вільний режим. У багатьох хворих формується порочна постава.
Задачами лікувальної фізкультури в післяопераційному періоді (крім зазначених раніше загальних задач) є: максимально рання активізація подиху для виведення наркотичних речовин з дихальних шляхів (попередження післяопераційної блювоти), попередження застійних явищ у серцево-судинної системи, дихальному і травному апараті, відновлення черевного подиху попередження утворення спайок у черевній порожнині. З метою профілактики легеневих і серцевих ускладнень призначають дихальні вправи і вправи для рухів дистальних відділів кінцівок
З 1-го дня після операції хворого навчають відкашлюванню спочатку з притисканням черевної стінки на місці операції для зменшення хворобливості і розтягання країв операційної рані.
Масаж кінцівок і спини в перші дні застосовують у виді поглажування і слабкого придавлювання (розминання). З 3-4-го дня включають масаж усієї грудної клітки. З 1-го дня навчають поворачиванію з допомогою на бік, з 3-4-го дня призначають активне поворачиваніє, згинання кінцівок у ліктьових і колінних суглобах, підняття таза при упорі на ноги і лікті. Послідовно використовують вихідне положення лежачи на боці, до 4-6-му дня - сидячи, після 6-го дня - стоячи. З 6 - 8-го дня призначають дозовану ходьбу в палаті чи коридорі. Спочатку застосовують індивідуальні короткочасні заняття (10-15 хв) з використанням невеликих м'язових груп у повільному темпі, а потім середніх м'язових груп і середнього темпу рухів. Особливу увагу приділяють вправам на розслаблення і дихальні вправи.
Протягом раннього післяопераційного періоду уникають призначення вправ, що супроводжуються істотним підвищенням внутрішньочеревного тиску. Для активізації перистальтики кишечнику і попередження спайок використовують згинання ніг у колінних і тазостегнових суглобах, погойдування ними в сторони, повороти на бік.
Протягом пізнього післяопераційного періоду вживають заходів для стимуляції регенерації в зоні операції, нормалізації діяльності серцево-судинної системи і дихального, травного апарата, зміцнення м'язів черевного преса. З цією метою використовують загальзміцнювальні вправи з помірним навантаженням на всі основні м'язові групи в В.П. лежачи, сидячи і стоячи. Навантаження на м'язи черевної стінки збільшують поступово, не заподіюючи болю. Далі призначають лікувальну ходьбу. Заняття проводять груповим методом, тривалість кожного заняття доводять до 20 хв. Наприкінці етапу включають вправи на координацію, що коригують вправи, вправи на розтягування післяопераційного рубця. Продовжують масаж.
Після хірургічних утручань на органах черевної порожнини виникає небезпека появи такого серйозного ускладнення як тромбоз глибоких вен нижніх кінцівок - частіше в чоловіків, чи вен таза - переважливо в жінок, і емболії галузей легеневої артерії. Цьому ускладненню також сприяє операційна травма, змушене положення хворого, його обездвиження й уповільнення кровотоку. Уведення вже в першу добу після операції вправ для м'язів ніг і таза протидіє виникненню тромбозу.
У цих цілях використовуються вправи для що відводять, що приводять м'язів, ротаторів стегна і внутрітазової мускулатури. Істотне значення має зміцнення м'яза, що піднімає задній прохід. Для цього більшість спеціальних вправ повинне сполучатися з одночасним утягуванням заднього проходу (наприклад, при підніманні таза, напрузі сідничних м'язів, прогинанні в поперековому відділі хребта й ін.).
Рухові при виконанні вправ проводять з досить великою амплітудою. Виключають вправи, що сполучаються з натужуваням. Вправи, зв'язані з напругою м'язів черевного преса і, отже, підвищенням внутрішньочеревного тиску, виконують тільки з вихідного положення лежачи. При виконанні вправ з положення лежачи на спині доцільно підкладати під таз подушку чи ножной кінець кушетки піднімати на 10-15 см. для "розвантаження" тазового дна.
Усі вправи виконують повільно, не затримуючи подиху. Кожну вправу повторюють 4-8 разів. Протягом одного заняття використовують від 4 до 8 спеціальних вправ. Заняття починається з 2-3 загальрозвиваючих вправ, потім виконують спеціальні вправи з включенням між ними дихальних вправ, вправ на розслаблення і відпочинок у положенні лежачи.
Лікувальна фізкультура на віддаленому етапі повинна сприяти нормалізації анатомічних взаємин органів черевної порожнини і всіх органів і систем організму, відновленню рухових навичок, підвищенню неспецифічної опірності. Тривалість занять 25-30 хв. Використовують усі види активних вправ, ходьбу, легкий біг, елементи ігор і спорту, трудотерапію, вправи у воді, що підходять види масажу.
Масаж на відміну від лікувальної фізкультури не вимагає вольової напруги хворого і є самою ощадливою формою підвищення загального тонусу організму.
Задачами раннього масажу є загальний вплив на організм хворого, підвищення загального тонусу, поліпшення кровообігу, подиху, стимулювання регенеративних процесів і попередження ряду післяопераційних ускладнень (особливо пневмоній, тромбофлебітів і емболії). Під впливом масажу прискорюється крово- і лимфоток, ліквідуються застійні явища в легких і паренхіматозних органах, завдяки цьому поліпшуються трофічні процеси в м'язах, прискорюються окислювально-відновні процеси, підвищується температура шкіри і знижується температура тіла, поліпшується функція шлунково-кишкового тракту. Масаж робить тонізуюча дія на центральну і периферичну нервову, серцево-судинну систему, знижує психогенне гальмо, що часто виникає після важких операцій, робить тонізуюча дія на нервнопсихическую сферу. Після масажу в хворого з'являються позитивні емоції, що піднімають настрій, створюють впевненість в успішному результаті лікування. Спостереження показують, що загальний масаж у ранній термін сприяє попередженню легеневих ускладнень, тромбозів, парезу кишечнику й інших ускладнень. Масаж збільшує екскурсію грудної клітки, силу дихальної мускулатури, тонус м'язів. Показання до загального масажу: загальний масаж показаний після великих оперативних утручань під эндотрахеальным наркозом, особливо обличчям літнього і похилого віку, ослабленим основним захворюванням.
Протипоказання до загального масажу: гостра серцево-судинна недостатність (інфаркт міокарда, зниження коронарного кровообігу, крововтрата, набряк легень), емболія легеневої артерії, ниркова і печіночна недостатність, розповсюджені гострі шкірні алергійні реакції.
Методика загального масажу: першу процедуру загального масажу проводять на операційному столі негайно ж після закінчення операції, а в наступні дні в реанімаційному відділенні в чи післяопераційній палаті 1-3 рази в день протягом трьох-п'яти доби. Хворого роздягають і проводять масаж, після чого вкривають ковдрою і призначають вдихання зволоженого кисню через чи катетер маску протягом десяти-п'ятнадцяти хвилин. Якщо масаж виконує медсестра, то необхідна присутність чи анестезіолога хірурга. Тривалість масажу залежить від віку хворого, обсягу оперативного втручання і коливається від п'ятнадцяти до двадцяти п'яти хвилин. Перед процедурою масажу варто підрахувати пульс, вимірити артеріальний тиск і визначити частоту подиху. На кожен хворого можна заповнити індивідуальну карту. При проведенні загального масажу необхідно враховувати фізіологічні і вікові зміни організму, характер, локалізацію і вагу оперативного втручання, особливість плину післяопераційного періоду і відповідні реакції організму на процедуру масажу, функціональний стан серцево-судинної і дихальної систем до і після операції. Доцільно дотримувати наступної послідовності масажу різних частин тіла: масаж нижніх і верхніх кінцівок, масаж грудної клітки і шиї, масаж живота, масаж спини. Процедура масажу складається з підготовчої, основної і заключної частин. Метою підготовчої частини є вплив на екстерорецепторний апарат шкіри і поліпшення крово- і лимфотока масіруємої області. У підготовчій частині масажу використовують площинне і що обхоплює поглажування. В основній частині масажу проводять розтирання, енергійне разминання, вібрацію. У заключній частині застосовують поглажування та струшування м'язів. З урахуванням характеру оперативного втручання масаж проводять у положенні хворого на спині, а масаж спини виконують на боці. Масаж нижніх кінцівок: велике значення має масаж нижніх кінцівок, тому що в цій області знаходяться самі великі м'язові масиви, у судинах яких циркулює до двох літрів крові. Нижні кінцівки є найбільш частим місцем тромбоутворення, однієї з причин якого є сдавлення ікроножних м'язів при змушеному положенні хворого на спині на операційному чи столі в ліжку, а також застій крові в кінцівках. При масажі ніг хворий лежить на спині. Спочатку масажують передню поверхню ноги, а потім ногу згинають у колінному і тазостегновому суглобі і масажують задню поверхню. Масаж нижніх кінцівок починають з розтирання і поглажування стіп, потім роблять кільцеве розтирання і поглажування, починаючи від гомілковостопного суглоба до пахової складки. Після цього розминають м'яза передньої і задньої поверхні стегна. Масаж закінчують поглажуванням передньої і задньої поверхні стегна, за яким випливають розминання ікроножних м'язів, вібрація і струшування. Після завершення масажу хворий повинний кілька разів зігнути і розігнути ногу. При наявності в хворого явищ раніше перенесеного чи тромбофлебіту флеботромбоза кінцівок застосовують масаж, що відсмоктує, (наприклад, при тромбофлебіті вен гомілки спочатку масажують стегно, потім гомілка, застосовують прийоми поглажування). При гострому тромбофлебіті масаж кінцівок не проводять. Масаж шиї: при масажі шиї варто враховувати анатомо-фізіологічні особливості даної області і вік хворого. Шийна область відрізняється поверхневим розташуванням великих кровоносних і великою кількістю лімфатичних судин шийного лімфатичного сплетення, що супроводжують вени, що несуть лімфу в шийні і надключичні вузли. У цій області не слід проводити тиск на судини шиї. Ослабленим хворим і обличчям літнього віку не слід довгостроково проводити поглажування через можливу появу слабості і запаморочення. При масажі шиї роздільно масажують задню частину, бічні області. Спочатку масажують задню частину шиї з переходом на спину, а потім бічні поверхні з переходом на плечі. Проводять поглажування і розтирання обома руками бічних поверхонь шиї, розминання сходових і грудино-ключично-сосцевидних м'язів. Масаж проводять у положенні хворого на спині і боці. Масаж верхніх кінцівок здійснюють шляхом площинного і що обхоплює поглажування, напівкружного розтирання, розминання і струшування м'язів плеча. На операційному столі масажують руку, вільну від внутрішньовенних уливань. У наступні дні масажують обидві руки. При масажі руки на операційному столі не слід робити різких рухів, тому що при застосуванні релаксантів можливий вивих плеча. Вибір прийомів залежить від положення хворого. Варто застосовувати поглажування, концентричне розтирання, розминання щипцями. Кожен прийом закінчують поглажуванням. Масаж спини виконують у положенні на боці. На операційному столі хворого обережно повертають на здоровий бік (при операціях на легенях, шлунково-кишковому тракті, урологічних операціях). Не слід повертати хворих при операціях на ребрах, при великій крововтраті, нестійкості артеріального тиску. У першу добу після операції хворої повертається самостійно, а на другі-треті масаж спини виконують у положенні сидячи (хворий сідає за допомогою масажиста). Використовують поглаживание, розтирання куркулями і кінчиками пальців, енергійне розминання, переривчасту вібрацію уздовж хребетного стовпа. Виконують також розтирання міжреберних проміжків. Закінчують масаж спини поглажуванням однієї чи двома руками. Після повороту хворого на спину йому дають через чи маску катетери зволожений кисень протягом десяти-п'ятнадцяти хвилин, при цьому хворій повинний дихати животом. Не слід застосовувати прийоми поколачування, поплескування і рублення щоб уникнути іррадіації хворій в операційну рань. [6, 7]
ГЛАВА ІІ ВЛАСНА ДОСЛІДНИЦЬКА РОБОТА
Розділ 1 Загальна характеристика піддослідних
У дослідженні брали участь 20 хворих, хворих які лікувалися у хірургічному відділенні міської лікарні з приводу захворювань органів черевної порожнини
Вікова категорія у середньому складає 40 - 45 років.
Скарги: на біль різної інтенсивності у ділянці живота, у 4 випадках були поранення передньої черевної стінки, у 10 випадках повторне блювання, сухість у роті, у 6 випадках була втрата свідомості.
У 2 випадках хворі знаходились на лікуванні у хірургічному відділенні у було відмічено погіршення стану.
Анамнез життя:
матеріально-побутові умови середні, у 4 випадках нижче середніх.
спадкові захворювання: немає;
умови праці: працює 10 випадках важка фізична праця, сидяча робота 4 випадки, у 6 випадки не працюють;
перенесені захворювання: ГРЗ 10 випадків, хронічний гастрит 2 хворих, мали оперативні втручання 4 хворих, 4 хворий хворіли на ангіну;
шкідливі звички: алкоголем зловживають 2, палять 16;
алергічні реакції: на медикаменти алергії 2 випадки новокаїн, 1 випадок лідокаїн;
Анамнез захворювання:
16 випадків захворювання почалося гостро, у 4 випадках несчастний випадок.
Об’єктивне дослідження.
зовнішній вигляд: шкіра бліда, слизові бліді в нормі, язик сухий, обкладений сірим або білим нальотом;
зі сторони серця, легень гострої патології не виявлено;
Лимфотичні вузли не збільшені;
у 18 хворих виявлені позитивні симптоми подразнення черевини, позитивні с-ми Ортнера, Щеткіна-Блюмберга, Ровзінга;
аналіз крові, аналіз сечі: практично без змін.
ЄКГ – без гострої патології.
Хворі консультовані терапевтом та кардіологом з приводу дозволу на оперативне втручання, приводів для відкладення оперативного втручання – немає.
Для систематизації отриманих даних формуємо таблиці, де відображаємо загальні та уточнюючі дані піддослідних, для експериментальної та контрольної груп відповідно.
Таблиця 1.1 Характеристика експериментальної групи
|
№ з/п |
Ф. І. Б. |
Стать |
Вік |
Діагноз |
|
1 |
Луньова О. В. |
ж |
38 |
Тупа травма живота. Внутрішньочеревна кровотеча. |
|
2 |
Пронін А. В. |
ч |
50 |
Гострий живіт, перитоніт. |
|
3 |
Горшков П. М. |
ч |
45 |
Колота рана передньої черевної стінки. |
|
4 |
Сіденко В. В. |
ч |
41 |
Гострий апендицит, перитоніт. |
|
5 |
Василенко Р. М. |
ж |
58 |
Стан після холецистектомії нездатність швів. |
|
6 |
Федін С.С. |
ч |
37 |
Перитоніт, поддіафрагмальній абсцес. |
|
7 |
Сисоєва Т. В. |
ж |
45 |
Перитоніт, подпечінковий абсцес. |
|
8 |
Чальцев Д. В. |
ч |
47 |
Інфікована рана передньої черевної стінки, алкогольне сп’яніння |
|
9 |
Давидов П. Є. |
ч |
49 |
Гострий живіт, перитоніт |
|
10 |
Рибальченко Л. І. |
ж |
54 |
Виразкова хвороба шлунку, прободіння язви |
Таблиця 1.2 Характеристика загального стану експериментальної групи на момент захворювання
|
№ з/п |
Температура тіла |
Пульс |
Артеріальний тиск |
|
1 |
36,4 |
104 |
110/60 |
|
2 |
38,9 |
110 |
120/70 |
|
3 |
36,5 |
80 |
120/80 |
|
4 |
37,8 |
84 |
130/80 |
|
5 |
37,2 |
92 |
120/70 |
|
6 |
37,4 |
94 |
125/70 |
|
7 |
37,5 |
90 |
130/85 |
|
8 |
36,8 |
84 |
140/80 |
|
9 |
38,1 |
90 |
110/80 |
|
10 |
36,5 |
86 |
110/70 |
Таблиця 1.3 Характеристика загального стану експериментальної групи на початок експерименту
|
№ з/п |
Температура тіла |
Пульс |
Артеріальний тиск |
|
1 |
36,5 |
84 |
120/70 |
|
2 |
36,8 |
80 |
125/80 |
|
3 |
36,5 |
80 |
120/80 |
|
4 |
36,6 |
82 |
125/80 |
|
5 |
36,5 |
84 |
130/80 |
|
6 |
36,4 |
78 |
125/80 |
|
7 |
36,5 |
80 |
130/80 |
|
8 |
36,8 |
84 |
140/80 |
|
9 |
36,6 |
76 |
135/80 |
|
10 |
36,5 |
86 |
120/80 |
Таблиця 1.4 Характеристика контрольної групи
|
№ з/п |
Ф. І. Б. |
Стать |
Вік |
Діагноз |
|
1 |
Луговець В. В. |
ж |
37 |
Гострий апендицит, перитоніт |
|
2 |
Орєхов П. Д. |
ч |
52 |
Гострий живіт, перитоніт. |
|
3 |
Жарков Ю. Ю. |
ч |
45 |
Перитоніт, поддіафрагмальній абсцес. |
|
4 |
Скріпник Є. В. |
ч |
41 |
Гострий апендицит, перитоніт. |
|
5 |
Дудко Р. К. |
ж |
60 |
Перитоніт, поддіафрагмальній абсцес. |
|
6 |
Цанько Є. Д. |
ч |
32 |
Гострий живіт, перитоніт |
|
7 |
Нікітенко П. Л. |
ч |
44 |
Виразкова хвороба шлунку, прободіння язви |
|
8 |
Філатова Л. Л. |
ж |
48 |
Виразкова хвороба шлунку, прободіння язви |
|
9 |
Ширшаков В. О. |
ж |
49 |
Перитоніт, поддіафрагмальній абсцес. |
|
10 |
Вітковський Д. Д. |
ч |
53 |
Гострий живіт, перитоніт |
Таблиця 1.5 Характеристика загального стану контрольної групи
|
№ з/п |
Температура тіла |
Пульс |
Артеріальний тиск |
|
1 |
37,4 |
90 |
120/60 |
|
2 |
38,2 |
108 |
110/70 |
|
3 |
37,5 |
80 |
120/80 |
|
4 |
37,8 |
92 |
120/80 |
|
5 |
37,2 |
92 |
140/70 |
|
6 |
37,5 |
96 |
130/70 |
|
7 |
36,5 |
94 |
110/75 |
|
8 |
36,7 |
88 |
100/70 |
|
9 |
37,9 |
90 |
120/80 |
|
10 |
37,4 |
86 |
120/70 |
Таблиця 1.6 Характеристика загального стану контрольної групи на початок експерименту
|
№ з/п |
Температура тіла |
Пульс |
Артеріальний тиск |
|
1 |
36,4 |
72 |
120/80 |
|
2 |
36,8 |
86 |
130/80 |
|
3 |
36,5 |
80 |
120/80 |
|
4 |
36,7 |
92 |
120/80 |
|
5 |
36,5 |
88 |
140/80 |
|
6 |
36,5 |
82 |
125/80 |
|
7 |
36,5 |
86 |
120/80 |
|
8 |
36,7 |
80 |
130/80 |
|
9 |
36,8 |
84 |
135/80 |
|
10 |
36,4 |
86 |
120/80 |
Розділ 2 Методи проведення дослідження
2.1 Методи збору досліджуваних даних
Проба Штанге. Виміряється максимальний час затримки подиху після глибокого вдиху. При цьому рот повинний бути закритий, і ніс затиснутий пальцями. Здорові люди затримують подих у середньому на 40-50 с.
З поліпшенням фізичної підготовленості в результаті адаптації до рухової гіпоксії час затримки наростає.
Проба Генче. Після неглибокого вдиху зробити видих і затримати подих. У здорових людей час затримки подиху складає 25-30 с. При хронічному стомленні час затримки подиху різко зменшується. [9]
2.2 Математико-статичний метод обробки даних, отриманих в ході експерименту за Ст'юдентом
Вимірюємо показники локальної вентиляції легень, проби Штанге, проби Генче, та даємо аналіз теоретично й аналіз методом математичної статистики по Ст'юденту.
Використовуємо метод математичної статистики Ст'юдента.
При цьому уся сукупність людей, які беруть доля в експерименті, складає, так звану, генеральну групу. Ця група розбивається на дві - контрольну та експериментальну.
У курсовій роботі для дослідження відібрані хворі - за перебігом захворювання.
Для математичного порівняльного аналізу визначаються такі параметри:
середнє арифметичне значення величини показника (Х);
середнє квадратичне
відхилення, яке характеризує мінливість
ознаки (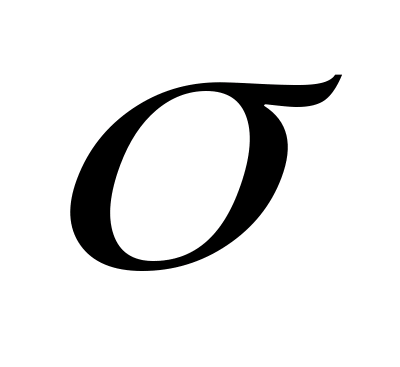 );
);
помилка середньої (m);
Всі три показника розраховуємо для кожної групи окремо, для контрольної та експериментальної.
Середнє арифметичне значення величини показника Х вираховуємо за формулою (2.1):
Х = 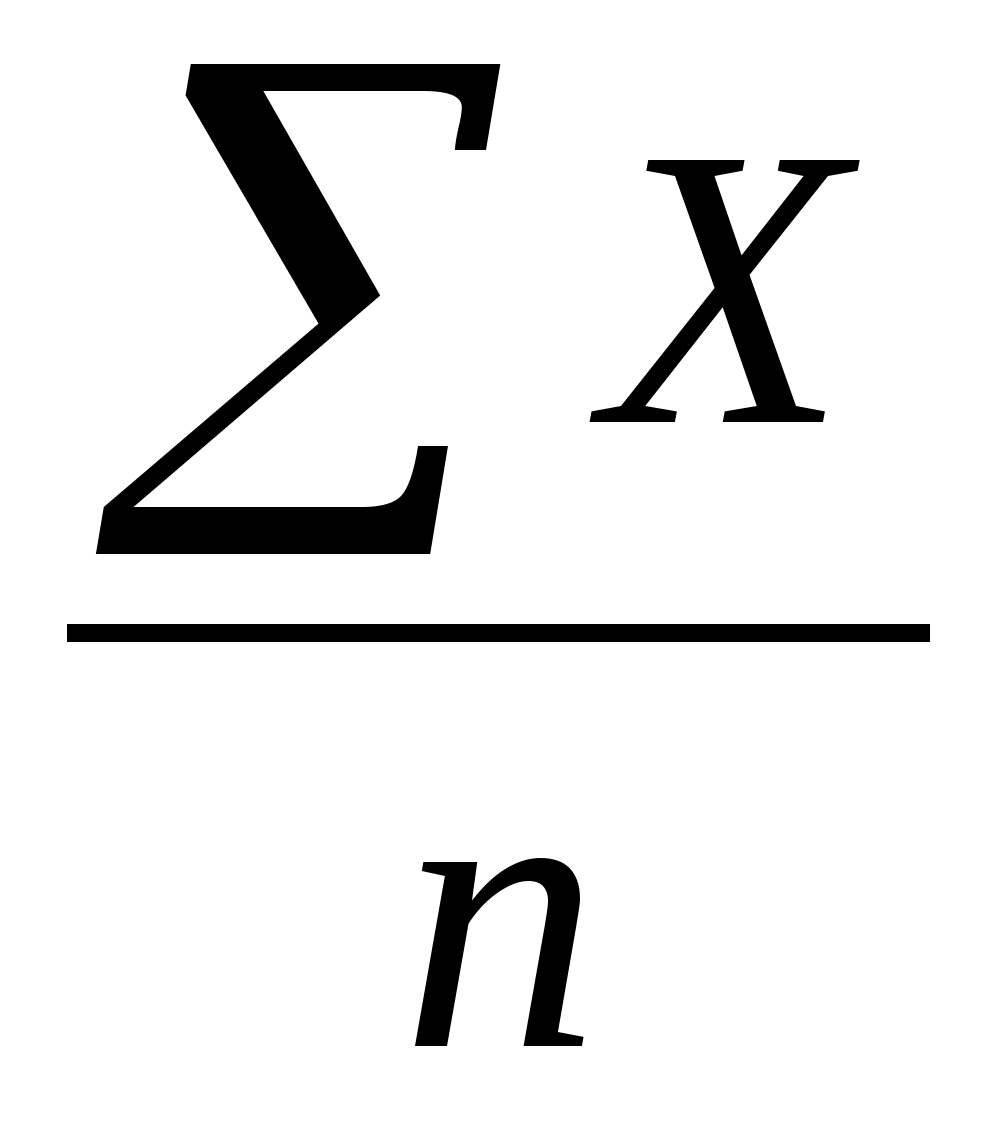 ,
(2.1)
,
(2.1)
де 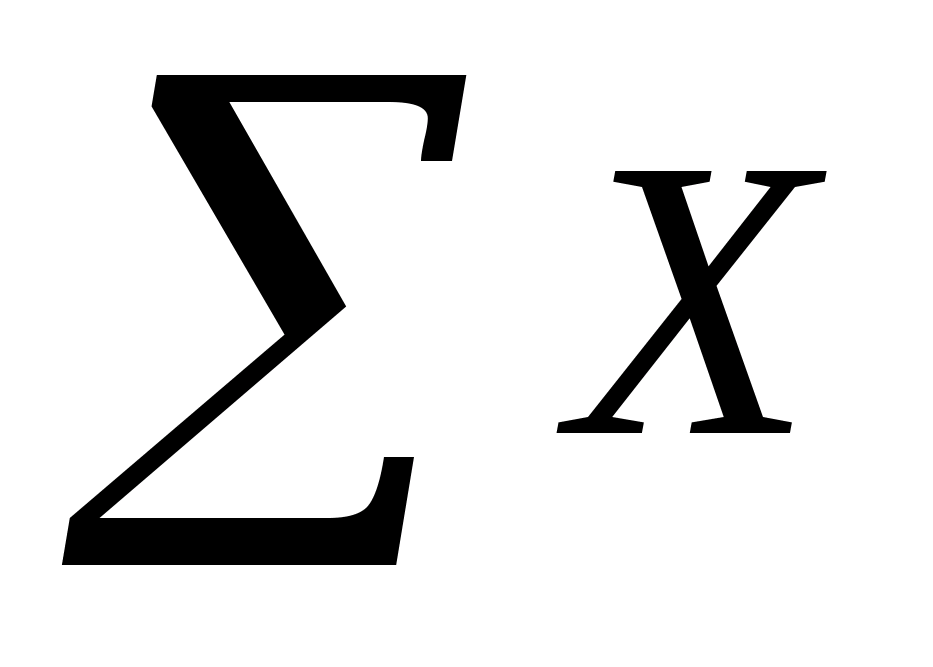
 -
сума значень показників в групі,
-
сума значень показників в групі,
n – кількість людей в групі.
Середнє квадратичне
відхилення значення показника
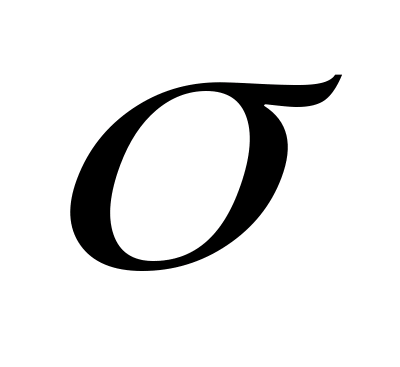 вираховуємо
за формулою (2.2):
вираховуємо
за формулою (2.2):
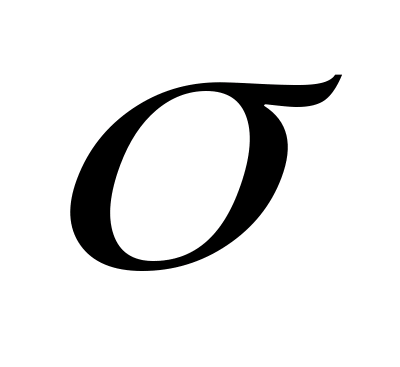 =
R (max
- min)/А, (2.2)
=
R (max
- min)/А, (2.2)
де R - різниця між максимальним і мінімальним значеннями показника,
А - табличне значення із значень n (додаток А).
Помилку середньої вираховуємо за формулою (2.3):
m = 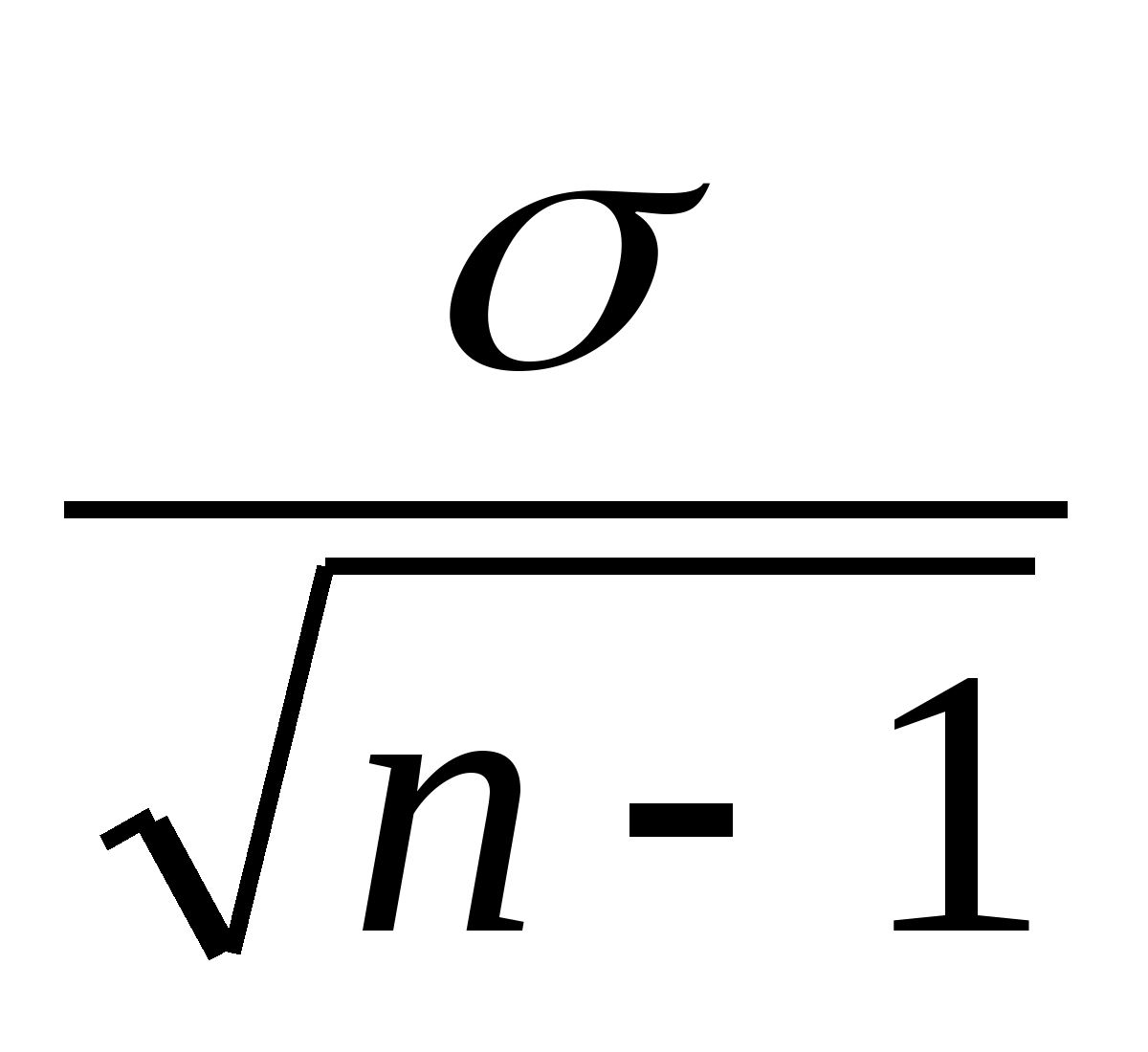 ,
(2.3)
,
(2.3)
де 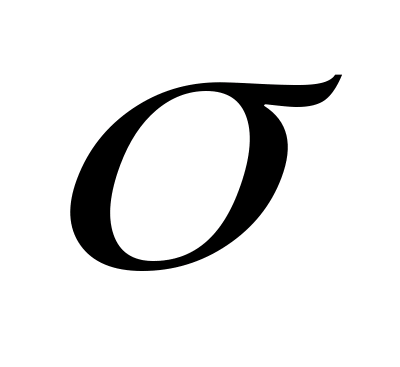 -
середнє квадратичне відхилення,
-
середнє квадратичне відхилення,
n - кількість людей в групі.
Знаючи величини X та m кожної групи, можливо визначити значення t – критерію Ст’юдента за формулою (2.4):
t =
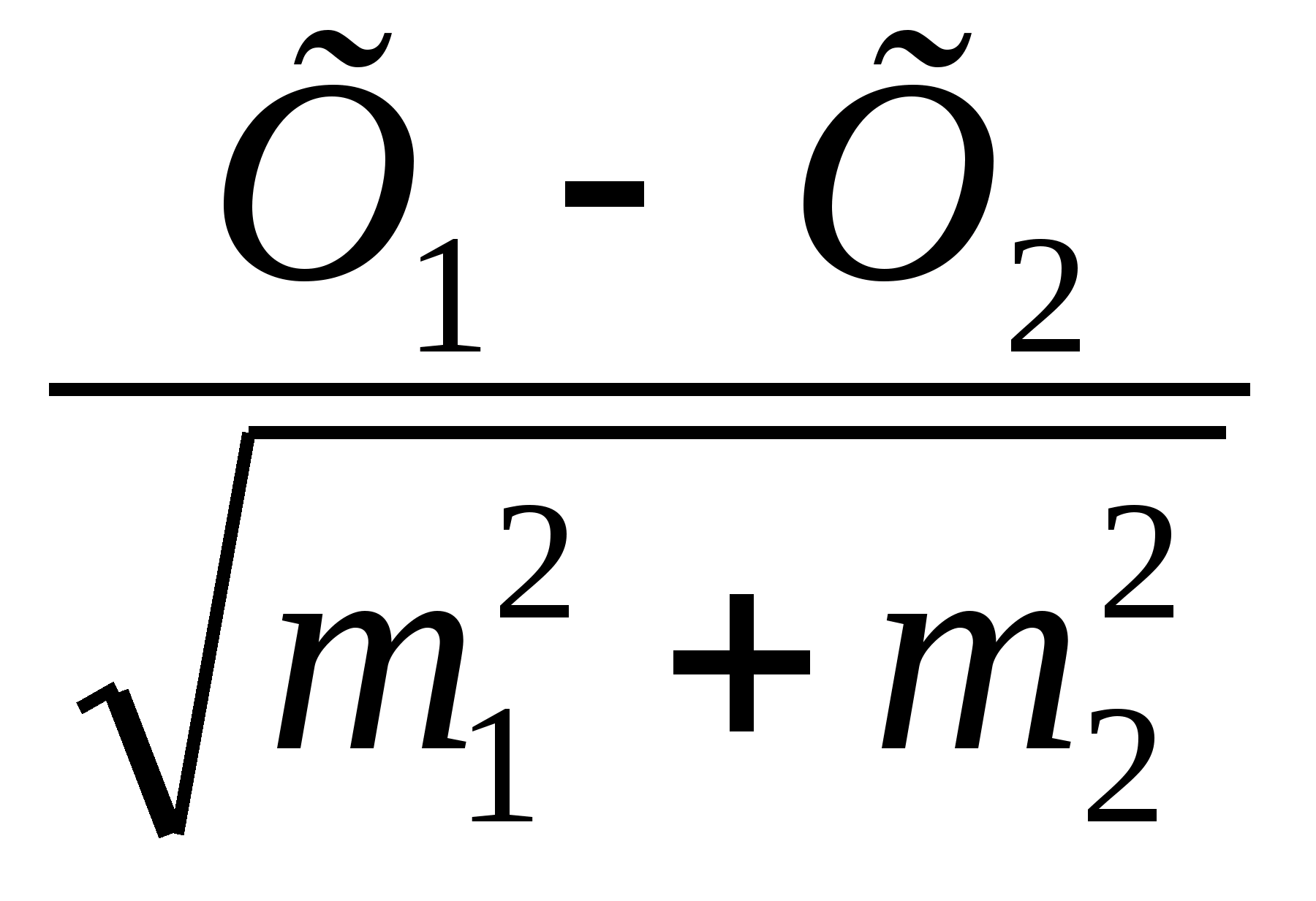 , (2.4)
, (2.4)
де Х1 та Х2 – середні арифметичні,
m1 та m2 – помилки середньої арифметичної.
В чисельнику формули (2.4) визначається різниця між Х кожної групи, причому з більшого значення віднімається менше значення.
В знаменнику формули – сума значень помилок середньої арифметичної в контрольній та експериментальній групах.
Після визначення значення t залишається встановити – достовірна чи недостовірна різниця у величині зазначеного показника між контрольною та експериментальною групами.
Для цього використовується додаток Б, в якому в одній з колонок знаходиться значення «ступенів свободи».
Ступень свободи визначається за формулою (2.5):
f = (nконтр + nексп) - 2, (2.5)
де n – кількість людей в контрольній та експериментальній групах.
Таким чином, знаючи значення ступеню свободи f та значення t – критерію Ст’юдента, визначаємо достовірність відмінностей. У додатку Б, таблиця граничних значень t – критерію Ст’юдента напроти знайденого значення ступеня свободи є два значення Р. Саме з цими значеннями Р ми порівнюватимемо отримані значення t.
Якщо значення t буде менше значення (Р - 0,05), то достовірної відмінності між досліджуваним показником в контрольній та експериментальній групі немає, тобто Р > 0,05.
Якщо значення t дорівнює значенню (Р - 0,05), або буде знаходитися між значенням (Р – 0,01), або буде більше значення (Р - 0,01), то це говорить про наявність достовірної відмінності між величинами контрольної та експериментальної груп. [11]
Розділ 3 Хід дослідження
В дослідженні брали участь 20 хворих. Сформовано дві групи - контрольна й експериментальна. У кожній групі знаходилося по 10 чоловік. Період дослідження складає три місяці. Вимірювання показників проводилися на початку і по закінченні експерименту.
Для початку дослідження беремо експериментальну групу з 10 чоловік на початку експерименту, вимірюємо показники та заносимо в таблицю 3.1:
Таблиця 3.1 Показники експериментальної групи на початку експерименту.
|
Показники |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|
Проба Штанге |
40,1 |
42,4 |
47,9 |
41,3 |
45,5 |
46,4 |
44,2 |
42,8 |
43,1 |
44,6 |
|
Проба Генчі |
24,5 |
26,3 |
28,1 |
26,5 |
28,1 |
28,2 |
26,7 |
25,0 |
26,5 |
27,2 |
Тепер в контрольній групі з 10 чоловіків вимірюємо показники та заносимо до таблиці 3.2:
Таблиця 3.2 Показники контрольної групи на початку експерименту.
|
Показники |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|
Проба Штанге |
42,8 |
41,5 |
45,1 |
43,1 |
45,2 |
45,4 |
46,8 |
45,1 |
43,6 |
43,4 |
|
Проба Генче |
25,2 |
26,3 |
26,9 |
26,7 |
27,0 |
28,1 |
28,6 |
26,5 |
25,3 |
25,3 |
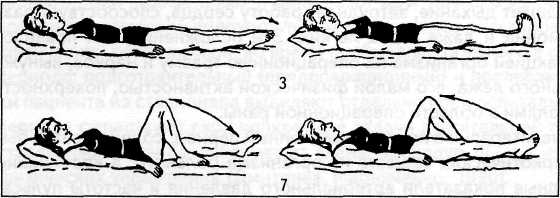
Комплекс вправ лікувальної гімнастики на 2-3-й день після операції
В. п. - лежачи на спині, ноги прямі, руки уздовж тулуба.
1. Спокійний подих змішаного типу з трохи подовженою фазою видиху.5-7 разів.
2. Стискання і розтискання пальців рук у кулаки.10 - 12 разів.
3. Згинання і розгинання ніг у гомілковостопних суглобах.10 - 12 разів.
4. Зігнути ноги в тазостегнових і колінних суглобах; поставити стопи на ліжко. Подих диафрагмальное.5-7разів (мал.1).
5. Почергове підтягування ніг по постелі, згинаючи їх у колінному і тазостегновому суглобах (стопи сковзають по постелі). По 4-5разів кожною ногою.
6. Згинання і розгинання рук у ліктьових суглобах.6-8 разів.
7. Руки до пліч; розведення ліктів - вдих; повернутися в і. п. - видихнув.4-5разів. [10]
Комплекс вправ лікувальної гімнастики у ранній післяопераційний період (мал. 1.)
1. В. п. - лежачи на спині (хворий прикритий легкою чи ковдрою простирадлом, стопи оголені, руки уздовж тулуба поверх простирадла)
2. Подих середньої глибини - спокійний вдих, трохи подовжений видих, 4-6разів.
3. Стискання і роз стискання пальців рук у повільному темпі, при розтисканні розслабити м'язи рук, 8 - 10разів.
4. Згинання і розгинання в гомілковостопних суглобах одночасно правої і лівої ноги. По 10 - 12 разів.
Хворий дотримує руками область післяопераційного шва, методист охоплює нижні ребра хворого з боків. Вдих середньої глибини через ніс, видихнув легенями кашлевими поштовхами (при наявності мокротиння прагнути до її відкашлювання). Методист злегка стискає ребра хворого при кожнім кашлевому поштовху.
5. Почергове згинання і розгинання рук у ліктьових суглобах правої і лівої руки, 6-8 разів кожної.
6. Кисть лівої руки на животі, правої на груди - заглиблений подих грудного типу, 6-7 разів.
7. Почергове згинання правої і лівої ноги в колінному і тазостегновому суглобах, сковзаючи стопою по постелі. По 4-5разів. Ослаблені хворі вправи виконують за допомогою методиста, що допомагає згинати і розгинати ногу.
8. Кругові рухи в гомілковостопних суглобах по черзі правою і лівою ногою. По 8-9 разів.
9. Розведення пліч, прагнучи з'єднати лопатки, - вдих, розслабити м'яза - видихнув, 5-6 разів.
10. Ноги зігнуті, стопи коштують на постелі. Невелике погойдування з'єднаними ногами вправо і вліво.5-6 разів у кожну сторону.
11. Поворот рук долонями нагору, злегка при цьому, розводячи плечі, - вдих; повернутися в і. п., розслабивши м'яза рук, - видихнув.6-7разів.
Мал.1. Вправи зі зразкового заняття лікувальною гімнастикою в ранній післяопераційний період
Комплекс вправ з діафрагмальним диханням для м'язів черевного преса на 4-5-й день після операції (мал.2)
1.В. п. - лежачи на спині, кисті рук на животі, лікті розведені. Натиснення руками на живіт під час виконання глибокого видиху, повернутися в і. п. - вдих.4 - 6 разів. Темп повільний.
2. В. п. - лежачи на спині, руки уздовж тулуба, ноги разом; одночасне згинання ніг з підтягуванням їх до живота. При підтягуванні ніг - видихнув, при випрямленні - вдих.4-6 разів. Темп повільний.
3. В. п. - лежачи на спині, кисті рук над головою, ноги зігнуті, стопи на постелі. Нахили зігнутих ніг у сторони. Подих довільне.5 - 7разів. Темп середній.
4. В. п. - лежачи на спині, руки уздовж тулуба, ноги разом. Підйом нагору (до 90°) випрямленнях ніг по черзі, потім разом. При піднятті ніг - видихнув, при опусканні - вдих.4-6разів. Темп повільний.
5. В. п. - лежачи на спині, руки на поясі, ноги разом. Перехід з положення лежачи в положення сидячи. При переході в положення сидячи - видих, при опусканні в положення лежачи - вдих.4-6 разів. Темп повільний.[10]
Мал. 3 Комплекс вправ з діафрагмальним диханням
Комплекс дихальних вправ
1. В. п. - лежачи на спині з зігнутими ногами
2. Максимальний вдих через ніс, видих - через ніс.
3. Вдих - через ніс, видихнув через ніс з легким пальцевим притисненням його крил, методист прикладає долоні до реберних дуг хворого з метою контролю правильного подиху.
4. Вдих через ніс - посилений видих через рот, контрольований за допомогою підвішеного листа папера.
5. Вдих - видих - пауза, видих - пауза - видихнув аж до глибокого видиху, що завершується кашлем; долоні хворого розташовані на області операційної травми. [10]
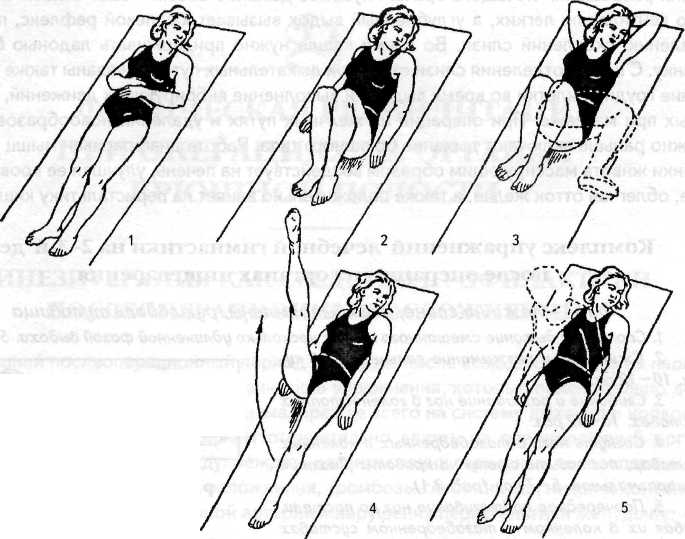
Комплекс фізичних вправ для профілактики післяопераційних тромбоемболій вен таза і зміцнення м'язів тазового дна
В. п. - лежачи на спині
1. Ноги схрещені, руки уздовж тулуба; підведення таза з одночасним утягуванням заднього проходу.
2. Ноги зігнуті, стопи коштують на кушетці; розведення колін з одночасним підніманням таза.
3. Ноги зігнуті, стопи коштують на кушетці, руки за головою; піднімання таза з одночасним утягуванням заднього проходу.
4. Ноги зігнуті, стопи коштують на кушетці; розведення і зведення колін з опором (хвора сама робить собі опір руками).
5. Колоподібні рухи прямою ногою (по черзі правої і лівий), змінюючи напрямок руху.
6. Розведення ніг, злегка піднімаючи їх, з наступним схрещуванням ніг (при схрещуванні ніг - утягувати задній прохід, напружувати сідничні м'язи і м'язи промежини).
7. Ноги зігнуті, стопи коштують на кушетці; підведення зігнутих ніг (стегна до живота), розведення колін, повернення у вихідне положення (і. п).
8. Підведення зігнутих ніг з наступним опусканням колін на кушетку праворуч і ліворуч від тулуба, повернення в і. п.
9. Піднімання правої (лівої) прямої ноги (до кута 45°) з одночасним відведенням її вправо, що сполучиться з ротацією в тазостегновому суглобі усередину і назовні; повернення в і. п.
10. Підтягування п'ят до таза, сковзаючи по кушетці, з одночасним розведенням колін; повернення в і. п.
11. Імітація ногами плавання стилем брас.
12. Ноги прямі і широко розведені; повороти ніг п'ятою усередину і назовні.
13. В. п. - ноги прямі, між стопами лежить легкий м'яч; підведення прямих ніг на 10-20 см., від кушетки, утримуючи стопами м'яч; повернення в в. п.
14. В. п. - те ж; підведення прямих ніг, утримуючи стопами м'яч, відведення їх вліво й опускання на кушетку; повернення в в. п.; те ж - вправо.
15. В. п. - те ж, злегка піднявши голову і плечі (напівсидячи); зігнути ноги, відриваючись стопи від кушетки, утримувати стопами м'яч; розлучити коліна і взяти м'яч у руки; ноги випрямити й опустити на кушетку. Повторити те ж у зворотній послідовності. [10]
Засоби фізіотерапії:
Призначають при асептичних ранях з наявністю невеликого бактеріального забруднення, при гнійних (але не інфікованих) ранах.
Електрофорез антибактеріальних препаратів (пеніцилін 5000-10 000 ОД/мол, тетрациклін 5000-10 000 ОД/мол, неоміцин 5000-10 000 ОД/мол, 20 % розчин левоміцетину 2-5 мол, стрептоміцин 5000-10 000 ЕД/мол, 1-2 % розчин сульфадимезіна, 1- 2 % розчин фурадоніна. Процедури проводять на раневу поверхня після попередніх алергійних проб, щодня, по 15-20 хв.; курс 5-10 процедур.
Протизапальні методи УВЧ-терапія. Цей метод прискорює регионарну гемо- і лімфодинаміку, у тому числі в судинах мікроциркуляторного русла; усуває спазм гладких м'язів судин, сприяє збільшенню змісту фібриногену, активації плазменного попередника тромбопластина і зростанню толерантності плазми до гепарину в перші 2-3 добу після утворення рани, а в наступному активації плазминогена, що збільшує розплавлювання фібрину. Електричне поле УВЧ сприяє отграничению запального вогнища, підвищенню проникності ендотелія, міграції в рань поліморфно-клітинних лейкоцитів, макрофагів з активацією лейкоцитарних і лизосомальних ферментів - протеаз, кислих фосфотаз. В другій фазі ранєвого процесу застосування електричного полючи УВЧ стимулює функціональну активність, ріст судинних елементів грануляційної тканини. У першій фазі раневого процесу УВЧ-терапію призначають у нетеплових дозуваннях, у другий - у субтеплових і теплових. Можливе застосування цього методу в третій фазі - для поліпшення епителизації (теплові дозування). Застосовують электрическоеполе УВЧ із частотою 40,68 і 27,12 МГЦ, потужністю 20-40 Ут. Призначають щодня по 10-12 хв.; курс від 5 до 10 процедур (у залежності від фази запалення - при призначенні тільки в першій фазі курс коротше).
Парафінотерапія. Поліпшує кровообіг у рані, що приводить до розсмоктування інфільтратів і стимуляції пролиферативних і репаративних процесів у тканинах. Застосовують переважно в третій фазі загоєння раней, однак для прискорення росту грануляцій допускається застосування в другій фазі. У таких випадках роблять аплікацію парафіну на очищену ранєву поверхня із широким захопленням навколишньої здорової шкіри через 2-3 шаруючи стерильної марлевої серветки на 1-3 ч (щодня; курс 6-10 процедур) чи тривалі аплікації (до 4-7 діб): свіжий парафін, двічі профільтрований і прокип'ячений, наносять на рань пульверизатором, потім зверху шар парафіну кюветно-апплікаціонним способом (аплікацію прибинтовують). Цей метод фізичного лікування підсилює стимуляцію тканин під парафінової «пломбою» продуктами розпаду, тому що вони не можуть бути вилучені з ексудатом. Процедури не проводять при рясній гнійній відокремлюваному, наявності сірих грануляцій із гнійним нальотом, запальних змінах шкіри навколо рані. З появою ознак інтоксикації (підвищення температури тіла, озноб) аплікацію необхідно негайно зняти. Можливе застосування суміші Лепского (75 % парафіну, 25 % рослинної чи олії риб'ячого жиру, з додаванням 0,1 м риванолу), що наносять у розігрітому виді і залишають на кілька днів. Процедури проводять щодня; курс 8-10 процедур. [5, 8]
У кінці експерименту, проводимо вимір показників в обох групах. Дані показників заносимо до таблиць експериментальна група таблиця 3.3, контрольна таблиця 3.4:
Таблиця 3.3 Показники експериментальної групи в кінці експерименту.
|
Показники |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|
Проба Штанге |
40,4 |
42,5 |
48,0 |
41,5 |
45,6 |
47,8 |
44,2 |
43,0 |
44,1 |
45,0 |
|
Проба Генче |
25,7 |
26,5 |
28,4 |
26,4 |
28,2 |
28,5 |
26,8 |
26,0 |
26,9 |
27,2 |
Таблиця 3.4 Показники контрольної групи в кінці експерименту.
|
Показники |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|
Проба Штанге |
43,4 |
41,5 |
45,2 |
43,3 |
45,3 |
45,8 |
48,0 |
4,6 |
43,6 |
43,4 |
|
Проба Генче |
25,4 |
26,3 |
26,9 |
26,8 |
27,2 |
28,3 |
29,0 |
26,5 |
25,3 |
25,4 |
Після отримання даних у кінці дослідження ми проводимо статистичний розрахунок за Ст'юдентом.
Спочатку вираховуємо середнє арифметичне значення показників, по формулі 2.1 для контрольної та експериментальної груп на початку експерименту, результати фіксуємо в таблиці 3.5, та на прикінці експерименту, таблиця 3,6
Таблиця 3.5 Середнє арифметичне значення показників на початку експерименту
|
Група |
Середнє арифметичне значення Х |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
44,76 |
27,35 |
|
контрольна |
44,70 |
27,20 |
Таблиця 3.6 Середнє арифметичне значення показників в кінці експерименту
|
Група |
Середнє арифметичне значення Х |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
44,91 |
27,50 |
|
контрольна |
44,79 |
27,27 |
Далі, використовуючи
метод математичної статистики, для
визначення середнє квадратичного
відхилення
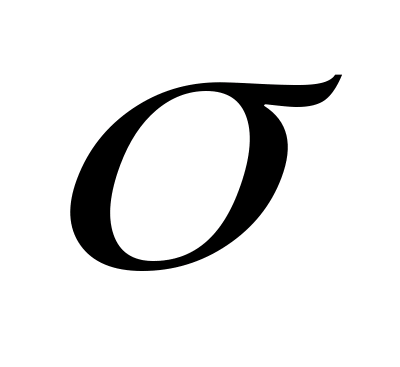 ,
нам потрібно визначити різницю між
максимальним і мінімальним значенням
показників – R:
дані заносимо до таблиці 3.7 та 3.8,
враховуючи контрольну та експериментальну
групи і дані таблиць 3.1, 3.2, 3.3, 3.4.
,
нам потрібно визначити різницю між
максимальним і мінімальним значенням
показників – R:
дані заносимо до таблиці 3.7 та 3.8,
враховуючи контрольну та експериментальну
групи і дані таблиць 3.1, 3.2, 3.3, 3.4.
Таблиця 3.7 Різниця між максимальним і мінімальним значеннями показників на початку експерименту
|
Група |
Різниця між максимальним і мінімальним значеннями показників R |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
6,7 |
3,4 |
|
контрольна |
7,8 |
3,5 |
Таблиця 3.8 Різниця між максимальним і мінімальним значеннями показників в кінці експерименту
|
Група |
Різниця між максимальним і мінімальним значеннями показників R |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
5,5 |
3,3 |
|
контрольна |
6,5 |
3,3 |
Знаючи значення різниці
R та А з додатку А, вираховуємо середнє
квадратичне відхилення
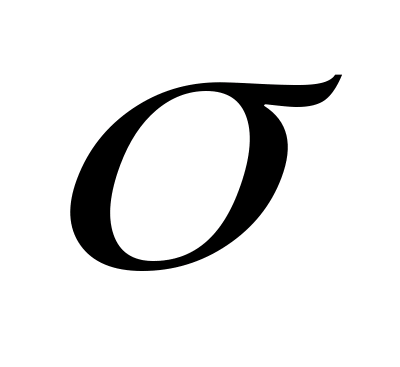 за формулою (2.2), результати вносимо до
таблиць 3.9 та 3.10.
за формулою (2.2), результати вносимо до
таблиць 3.9 та 3.10.
Таблиця 3.9 Середнє квадратичного відхилення на початку експерименту
|
Група |
Середнє
квадратичне відхилення
|
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
2,53 |
1,05 |
|
контрольна |
2,64 |
1,05 |
Таблиця 3.10 Середнє квадратичного відхилення в кінці експерименту
|
Група |
Середнє
квадратичне відхилення
|
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
2,02 |
1,03 |
|
контрольна |
2,50 |
1,04 |
Для визначення t – критерію Ст’юдента, ще треба знати помилку середньої - m, її вираховуємо згідно формули (2.3), отримані дані заносимо до таблиць 3.11 та 3.12 – на початку та у кінці експерименту відповідно.
Таблиця 3.11 Значення помилки середньої m на початку експерименту
|
Група |
Значення помилки середньої m |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
0,64 |
0,32 |
|
контрольна |
0,78 |
0,32 |
Таблиця 3.12 Значення помилки середньої m у кінці експерименту
|
Група |
Значення помилки середньої m |
|
|
Проба Штанге |
Проба Генчі |
|
|
експериментальна |
0,62 |
0,30 |
|
контрольна |
0,71 |
0,31 |
Маючі усі потрібні данні: Х та m кожної групи вираховуємо t-критерій Ст’юдента по формулі (2.4) та результати розрахунку вносимо до таблиці 3.13.
Таблиця 3.13 Результати розрахунку t – критерію Ст’юдента
|
Результати розрахунку t – критерію Ст’юдента |
||
|
На початку експерименту |
В кінці експерименту |
|
|
Проба Штенге |
0,14 |
0,19 |
|
Проба Генчі |
0,41 |
0,55 |
На основі отриманих даних значень t встановлюємо достовірність або недостовірність різниці у величинах показників проб Штанге та Генче між контрольною та експериментальною групами. Для цього треба визначити ступінь свободи за формулою (2.5), та маємо: ступінь свободи f дорівнює 22.
Згідно додатка Б, знаючи ступень свободи, визначаємо граничні значення t – критерію Ст’юдента:
при f = 22, t табл = 2,10 – 2,88.
Після, робимо аналіз результатів дослідження за допомогою метода математичної статистики.
Розділ 4 Обговорення отриманих даних
Після отримання конкретних даних приступаємо до їх обговорення.
Порівнюємо показник проба Штанге.
На початку експерименту маємо t розрах. = 0,14, t табл. = 2,10 – 2,88, тобто t табл. = 2,10 – 2,82 > t розрах. = 0,14, це говорить, що показники по експериментальній групі не відрізняються від контрольної, вони не суттєві, були узяті приблизно однакові дані.
На кінці експерименту маємо t розрах. = 0,19, t табл. = 2,10 – 2,88, тобто t табл. = 2,10 – 2,88 > t розрах. = 0,19, це говорить, що показники не змінилися, достовірної відмінності немає, показники не мають сенсу.
Порівнюємо показник проба Генчі.
На початку експерименту маємо t розрах. = 0,41, t табл. = 2,10 – 2,88, тобто t табл. = 2,10 – 2,88 > t розрах. = 0,41, це говорить, що показники по експериментальній групі не відрізняються від контрольної, вони не суттєві та були узяті приблизно однакові дані.
На кінці експерименту маємо t розрах. = 0,35, t табл. = 2,10 – 2,88, тобто t табл. = 2,10 – 2,88 > t розрах. = 0,35, це говорить, що показники не змінилися, достовірної відмінності немає, показники аналізу не мають сенсу.
По закінченню експерименту показники мали збільшитися – це теоретично. Практично – по методу математичної статистики – спираючись на цифри бачимо, що показники результат теоретичного методу дослідження підтвердився, а показники проб Штанге та Генчі збільшились у середньому по групі, але не суттєво, теоретичне припущення не підтвердилось.
Висновок
В написані роботи було проаналізовано дані літератури, розглянуті основні види патології черевної порожнини, їх перебіг та лікування. Також описано методи фізичної реабілітації на різних етапах їх хірургічного лікування.
На основі літературних даних та власного дослідження ми можемо зробити наступні висновки:
Чим раніше застосовуються методи фізичної реабілітації, тим ефективніше буде їх результат.
Важливу роль відіграє адекватність до захворювання та індивідуальність підібраних методів фізичної реабілітації.
Застосування засобів фізичної реабілітації запобігає розвитку післяопераційних ускладнень, сприяє скорішому одужанню хворих та відновленню їх працездатності, скорішому поверненню до звичайного образу життя.
У роботі нами розглянуті найбільш розповсюджені в лікувальній практиці засоби і методи фізичної реабілітації які використовуються при патології черевної порожнини. З досліджень ми можемо стверджувати що використання засобів фізичної реабілітації сприяє підвищенню показників (це ми бачимо у середньому по групі), але це не підтвердилось методом статичної обробки даних за Ст’юдентом. Гіпотеза частково доказана та підтверджена. Усі дані і результати роботи отримані шляхом аналізу літературних даних, практичної діяльності лікувальних закладів, а також аналізу власних досліджень, результати досліджень проаналізовано та підтверджено методом статичної обробки даних за Ст’юдентом.
Робота написана на у відповідності з методичними рекомендаціями Томашевський М.І. «Наскрізна програма та методичні рекомендації для виконання навчальної науково-дослідної роботи студентами з першого по п'ятий курсів»- Горлівка 2007 рік.
Рекомендації
Використовувати, у ранній період, комплексів ЛФК, комплексів дихальної гімнастики для уникнення післяопераційних ускладнень з боку дихальної системи, у пізній період для підготовки організму до основних навантажень, та тренування серцево-судинної системи.
Використовувати фізіотерапевтичні методи для запобігання розвитку інфекційних ускладнень у рані, утворення післяопераційних контрактур.
Застосовувати у хворих перенесших хірургічне втручання з приводу патології черевної порожнини масажу с перших часів для запобігання застійних явищ у кінцівках, профілактики атрофії м’язів, покращення трофіки тканин.
Використовувати методи фізичної реабілітації для доповнення хірургічного та медикаментозного лікування патології черевної порожнини.
Додаток А
Табличні показники А для визначення стандартного відхилення
|
n |
А |
n |
А |
|
1 |
- |
120 |
5,15 |
|
2 |
1,13 |
140 |
5,26 |
|
3 |
1,69 |
150 |
5,35 |
|
4 |
2,06 |
180 |
5,43 |
|
5 |
2,33 |
200 |
5,50 |
|
6 |
2,53 |
220 |
5,57 |
|
7 |
2,70 |
240 |
5,61 |
|
8 |
2,85 |
260 |
5,68 |
|
9 |
2,97 |
280 |
5,72 |
|
10 |
3,08 |
300 |
5,77 |
|
11 |
3,17 |
320 |
5,80 |
|
12 |
3,26 |
340 |
5,84 |
|
13 |
3,34 |
360 |
5,88 |
|
14 |
3,41 |
380 |
5,92 |
|
15 |
3,47 |
400 |
5,94 |
|
16 |
3,53 |
420 |
5,98 |
|
17 |
3,59 |
440 |
6,00 |
|
18 |
3,64 |
460 |
6,02 |
|
19 |
3,69 |
480 |
6,06 |
|
20 |
3,74 |
500 |
6,09 |
|
22 |
3,82 |
520 |
6,12 |
|
24 |
3,90 |
540 |
6,13 |
|
26 |
3,96 |
560 |
6,14 |
|
28 |
4,03 |
580 |
6,17 |
|
30 |
4,09 |
600 |
6,18 |
|
32 |
4,14 |
620 |
6,21 |
|
34 |
4,19 |
640 |
6,23 |
|
36 |
4,24 |
660 |
6,26 |
|
38 |
4,28 |
680 |
6,27 |
|
40 |
4,32 |
700 |
6,28 |
|
45 |
4,41 |
750 |
6,33 |
|
50 |
4,50 |
800 |
6,34 |
|
60 |
4,64 |
850 |
6,37 |
|
70 |
4,76 |
900 |
6,43 |
|
80 |
4,85 |
950 |
6,47 |
|
90 |
4,94 |
1000 |
6,48 |
|
100 |
5,01 |
Додаток Б
Граничні значення t – критерію Ст’юдента для 5% та 1% - ного рівня значимості від числа ступенів свободи
|
Ступінь свободи (f) |
Граничні значення |
Ступінь свободи (f) |
Граничні значення |
||
|
Р – 0,05 |
Р – 0,01 |
Р – 0,05 |
Р – 0,01 |
||
|
1 |
12,71 |
63,60 |
21 |
2,08 |
2,82 |
|
2 |
4,30 |
9,93 |
22 |
2,07 |
2,82 |
|
3 |
3,18 |
5,84 |
23 |
2,07 |
2,81 |
|
4 |
2,78 |
4,60 |
24 |
2,06 |
2,80 |
|
5 |
2,57 |
4,03 |
25 |
2,06 |
2,79 |
|
6 |
2,45 |
3,71 |
26 |
2,06 |
2,78 |
|
7 |
2,37 |
3,50 |
27 |
2,05 |
2,77 |
|
8 |
2,31 |
3,36 |
28 |
2,05 |
2,76 |
|
9 |
2,26 |
3,25 |
29 |
2,04 |
2,76 |
|
10 |
2,23 |
3,17 |
30 |
2,04 |
2,75 |
|
11 |
2,20 |
3,11 |
40 |
2,02 |
2,70 |
|
12 |
2,18 |
3,06 |
50 |
2,01 |
2,68 |
|
13 |
2,16 |
3,01 |
60 |
2,00 |
2,66 |
|
14 |
2,15 |
2,98 |
80 |
1,99 |
2,64 |
|
15 |
2,13 |
2,95 |
100 |
1,98 |
2,63 |
|
16 |
2,12 |
2,92 |
120 |
1,98 |
2,62 |
|
17 |
2,11 |
2,90 |
200 |
1,97 |
2,60 |
|
18 |
2,10 |
2,88 |
500 |
1,96 |
2,59 |
Список використаної літератури
Петровський Б.В. Хірургічні захворювання. - М. - Медицина – 1986. с. - 352
Кузін М. І. Хірургічні захворювання. М. – Медицина - 2002. – с. - 712-732
Сосин И.Н., Кариев М.Х. Физиотерапия в хирургии, травматологии и нейрохирургии. - Ташкент: Медицина, 1994. с. - 368
Куничев Л.А. Лечебный массаж. – К.: Вища школа. 1981. – с. 328-330
Пономаренко Г. Н. Частна фізіотерапія - М. – Медицина - 2005. с. – 534-590
Епіфанов В.А. Лікувальна фізкультура и спортивная медицина – М. - Медицина, 1999. – 164 с.
Попов С. Н. Физическая реабилитация:. – Ростов н / Д: Феникс, 2008 – 378-380 с.
Ушаков А.А. Руководство з практичної фізіотерапії – М. – АНМІ – 1996. с. – 125-128
Дубровський В.І. Спортивна медицина – М. - Владос, 2005 – с. - 73 – 90
Епіфанов В.А. Лікувальна фізкультура – М. - Медицина, 1987 – 284 с
Томашевський М.І. Наскрізна програма та методичні рекомендації для виконання навчальної науково-дослідної роботи студентами з першого по п'ятий курсів - Горлівка 2007.